Семинары
Уважаемые коллеги!
На свидетельстве участника семинара, который будет сгенерирован в случае успешного выполнения Вами тестового задания, будет указана календарная дата Вашего он-лайн участия в семинаре.
Семинар "Диагностика и принципы терапии сахарного диабета 2 типа"
Автор: Нурбекова А.А., профессор, д.м.н.
Проводит: Республиканский Медицинский Университет
Рекомендован по специальностям: Семейная медицина/Терапия, Эндокринология
Просмотров: 3 763
Дата проведения: с 02.06.2015 по 02.06.2016
Сахарный диабет (СД) – это группа метаболических (обменных) заболеваний, характеризующихся хронической гипергликемией, которая является результатом нарушения секреции инсулина, действия инсулина или обоих этих факторов. Хроническая гипергликемия при СД сопровождается повреждением, дисфункцией и недостаточностью различных органов, особенно глаз, почек, нервов, сердца и кровеносных сосудов (ВОЗ, 1999, 2006 с дополнениями [1, 2]).
Таблица 1. Клиническая классификация СД (ВОЗ)
|
СД 1 типа |
Деструкция ?-клеток поджелудочной железы, обычно приводящая к абсолютной инсулиновой недостаточности |
|
СД 2 типа |
Прогрессирующее нарушение секреции инсулина на фоне инсулинорезистентности |
|
Другие специфические типы СД |
– генетические дефекты функции ?-клеток; – генетические дефекты действия инсулина; – заболевания экзокринной части поджелудочной железы; – индуцированный лекарственными препаратами или химическими веществами (при лечении ВИЧ/СПИД или после трансплантации органов); – эндокринопатии; – инфекции; – другие генетические синдромы, сочетающиеся с СД |
|
Гестационный СД |
возникает во время беременности |
 Сахарный диабет является одной из серьезных медико-социальных проблем здравоохранения практически всех стран мира. По данным IDF, число зарегистрированных больных СД в 2013 году на земном шаре достигло 382 млн человек, что составляет 7% населения в возрасте от 20 до 79 лет. Согласно расчетам экспертов ВОЗ, к 2050 году предполагается, что каждый второй житель планеты будет болен сахарным диабетом. Причем 90-95% всех случаев СД приходится на диабет 2 типа. Именно с этим типом диабета связан эпидемический масштаб распространенности СД, который вызван особенностями образа жизни людей в современном мире: низкой физической активностью, ожирением, потреблением высококалорийной пищи.
Сахарный диабет является одной из серьезных медико-социальных проблем здравоохранения практически всех стран мира. По данным IDF, число зарегистрированных больных СД в 2013 году на земном шаре достигло 382 млн человек, что составляет 7% населения в возрасте от 20 до 79 лет. Согласно расчетам экспертов ВОЗ, к 2050 году предполагается, что каждый второй житель планеты будет болен сахарным диабетом. Причем 90-95% всех случаев СД приходится на диабет 2 типа. Именно с этим типом диабета связан эпидемический масштаб распространенности СД, который вызван особенностями образа жизни людей в современном мире: низкой физической активностью, ожирением, потреблением высококалорийной пищи.
По данным Национального регистра, в Казахстане на конец 2014 года зарегистрировано 261453 больных диабетом, что составляет 1,5% от всего населения страны. Из них 15362 составляют пациенты с СД 1 типа, 245743 – с СД 2 типа. Число детей с СД 1 типа составляет 1637, подростков – 569.
СД является одной из ведущих причин инвалидности и смертности. Так, в мире регистрируется 5 млн смертей в год, наступивших вследствие СД, что занимает третье место по летальности после сердечно-сосудистых и онкологических заболеваний. Увеличивается также и экономическое бремя СД, прямые и непрямые затраты на лечение огромны: на одного больного в США расходуется ежегодно 13 243 долл., что в 5 раз больше, чем на здорового человека.
Актуальность СД определяется быстрым ростом заболеваемости и тяжестью его специфических сосудистых осложнений. Летальность среди больных СД от заболеваний сердца и нарушений мозгового кровообращения в 2-3 раза выше, чем у лиц без диабета, слепота встречается в 10 раз, терминальная почечная недостаточность – в 12-13 раз, а гангрена с ампутацией нижних конечностей – в 20 раз чаще, чем в общей популяции.
Таблица 2. Дифференциальная диагностика СД 1 и 2 типа
|
Признак |
СД 1 типа |
СД 2 типа |
|
Пик манифестации |
112 лет |
40-60 лет |
|
Распространенность |
0,2 % (в Европе) |
5-7%, (10 % среди лиц старше 60 лет) |
|
Этиология |
Аутоиммунная деструкция ?-клеток островков поджелудочной железы |
Инсулинорезистентность в сочетании с секреторной дисфункцией ?-клеток |
|
Клиническая картина |
Молодой возраст, острое начало, похудение, полиурия, полидипсия, кетоацидоз, кетацидотическая кома |
В 2/з случаев протекает бессимптомно. Ожирение, АГ, наличие СД 2 типа у близких родственников. Умеренная полиурия и полидипсия, зуд слизистых и кожи. В половине случаев на момент диагностики выявляются поздние осложнения |
|
Уровень ИРИ (инсулина), С-пептида, антител |
В большинстве случаев низкий уровень ИРИ, С-пептида, высокий титр спецефических антител: GAD, IA-2, островковым клеткам |
Нормальный, повышенный или незначительно сниженный уровень ИРИ, С-пептида в крови, отсутствие спецефических антител: GAD, IA-2, островковым клеткам |
|
Лечение |
Только инсулин |
Изменение образа жизни. Таблетированные сахароснижающие препараты, инсулин |
Таблица 3. Диагностические критерии сахарного диабета и других нарушений гликемии (ВОЗ, 1999, 2006, с дополнениями)
|
Время определения |
Концентрация глюкозы, ммоль/л* |
|
|
цельная капиллярная кровь |
венозная плазма |
|
|
Норма |
||
|
Натощак и через 2 часа после ПГТТ |
< 5,6 |
< 6,1 |
|
< 7,8 |
< 7,8 |
|
|
Сахарный диабет |
||
|
Натощак ** или через 2 часа после ПГТТ или случайное определение*** |
≥ 6,1 ≥ 11,1 ≥ 11,1 |
≥ 7,0 ≥ 11,1 ≥ 11,1 |
|
Нарушенная толерантность к глюкозе |
||
|
Натощак и через 2 часа после ПГТТ |
< 6,1 ≥ 7,8 и < 11,1 |
< 7,0 ≥ 7,8 и < 11,1 |
|
Нарушенная гликемия натощак |
||
|
Натощак и через 2 часа после ПГТТ |
≥ 5,6 и < 6,1 < 7,8 |
≥ 6,1 и < 7,0 < 7,8 |
|
Гестационный сахарный диабет |
||
|
Натощак или через 1 часа после ПГТТ или через 2 часа после ПГТТ |
≥ 5,1 и < 7,0 |
|
|
≥ 10,0 |
||
|
≥ 8,5 |
||
* Диагностика проводится на основании лабораторных определений уровня глюкозы.
** Диагноз СД всегда следует подтверждать повторным определением гликемии в последующие дни, за исключением случаев несомненной гипергликемии с острой метаболической декомпенсацией или с очевидными симптомами.
Диагноз гестационного СД может быть поставлен на основании однократного определения гликемии.
*** При наличии классических симптомов гипергликемии.
HbAlc – как диагностический критерий СД
С 2010 года в качестве диагностического критерия СД используется новый показатель – HbAlc (гликированный (гликозилированный) гемоглобин), который отражает гликемию за предшествующие до исследования 3 месяца. Диагноз СД выставляется, если уровень HbAlc ? 6,5% (48 ммоль/моль).
Нормальным считается уровень HbAlc до 5,7%, при условии, что его определение произведено методом National Glicohemoglobin Standardization Program (NGSP) по стандартизованным Diabetes Control and Complications Trial (DCCT). Показатель HbAlc в пределах 5,7-6,4% свидетельствует о наличии НТГ или НГН.
В случае отсутствия симптомов острой метаболической декомпенсации диагноз должен быть поставлен на основании двух цифр, находящихся в диабетическом диапазоне, например, дважды определенный HbAlc или однократное определение HbAlc однократное определение уровня глюкозы.
Этиология и патогенез СД 2 типа
Последние годы характеризуются усилением внимания эндокринологов к диабету 2 типа. Распространенность заболевания приобретает характер неинфекционной эпидемии, а само заболевание является причиной преждевременной смерти и инвалидизации огромной части населения.
В этиологии диабета 2 типа генетические факторы играют более значимую роль, чем при СД 1 типа. Это мнение базируется на близнецовом методе. Конкордантность монозиготных (однояйцевых) близнецов при СД 2 типа составляет от 69 до 90% и зависит от длительности наблюдения и возраста, в котором обследуются эти близнецы. Конкордантность диабета 2 типа увеличивается с возрастом, достигая 90-100% на протяжении всей жизни. Показано, что относительный риск развития СД 2 типа у родственников идентичных близнецов в 2,1-3,4 раза выше, чем у родственников разнояйцевых близнецов.
Общеизвестно, что СД 2 типа сопровождается целым рядом признаков, встречающихся у больных с большим постоянством. К ним относят: висцеральное ожирение, артериальную гипертензию (АГ), нарушение свертывания крови, дислипидемию. Кроме того, хорошо известно, что высокая смертность пациентов с диабетом определяется сосудистыми осложнениями – инфарктом миокарда и сосудистыми катастрофами (острые нарушения мозгового кровообращения). В связи с этим закономерен вопрос: чем объясняется такое постоянство признаков, сопутствующих диабету и есть ли у них общие корни?
Идея о наличии взаимосвязи СД, АГ и ИБС (ишемическая болезнь сердца) возникла в начале 20 века. Впервые шведский врач E. Kylin в 1923 году описал синдром, получивший название «гипертензия – гипергликемия – гиперурикемия». В это же время советский ученый Г. Ланг указал на наличие тесной связи АГ с ожирением, нарушением углеводного обмена и подагрой. Спустя 40 лет T. Smith в монографии «Инсулин и атерома» выдвинул гипотезу о роли инсулина в развитии атеросклероза. Прототип метаболического синдрома был описан в 1966 г. французским ученым J. Camus, который называл сочетание у одних и тех же больных СД 2 типа, подагры и гиперлипидемии метаболическим трисиндромом (trisyndrome metadolique).
В 1968 г. немецкие исследователи H. Mehnert и H. Kuhlmann обозначили его как «синдром изобилия». Сегодня практические врачи предпочитают пользоваться термином «синдром Х» или «метаболический синдром» (МС). Основоположником теории ометаболическом синдроме или синдроме инсулинорезистентности (ИР) считается американский ученый G. Reaven. Его знаменитая Бантингтонская лекция, прочитанная в 1988 г., вошла в историю медицины как «рождение метаболического синдрома». Заслуга G. Reaven заключается в том, что обобщая немногочисленные тогда эпидемиологические, клинические и экспериментальные данные, автор показал неоспоримую роль ИР в развитии целого ряда метаболических нарушений. В 1989 г. N. Kaplan ввел термин «смертельный квартет», который состоял из ИР, гиперлипидемии, АГ и нарушения толерантности к углеводам.
Немецкий ученый A. Regenauer назвал метаболический синдром синдромом «хорошей жизни («good life» syndrome), имея в виду западный образ жизни (высококалорийная пища и гиподинамия)
Сам же G. Reaven определил суть синдрома следующим образом: «Синдром Х – ряд связанных изменений, которые проявляются вместе у одного человека: 2 тип диабета, дислипидемия, тромбогенез, ожирение, гипертензия, вызванные гиперинсулинемией» (Reaven, 1988).
Таким образом, Reaven считает, что весь перечисленный симптомокомплекс является следствием гиперинсулинемии. Данные современных исследований также позволяют рассматривать гиперинсулинемию в качестве ведущего звена в патогенезе синдрома Х.
Reaven считает, что ключевую роль в развитии МС занимает инсулинорезистентность (ИР). Под ИР понимают снижение инсулинзависимой утилизации глюкозы периферическими тканями (печень, мышцы, жировая ткань).
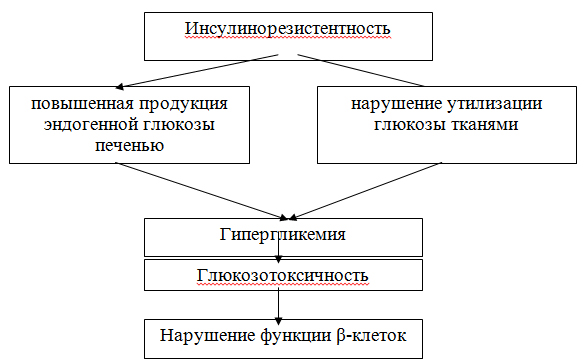
Рисунок 1. Роль инсулинорезистентности в патогенезе СД 2 типа
Таким образом, к настоящему времени накоплено достаточно данных, чтобы утверждать, что СД 2 типа, АГ, ожирение и дислипидемия ассоциируются с инсулинорезистентностью и гиперинсулинемией.
Критерии выявления метаболического синдрома на протяжении последних 15 лет претерпели определенные изменения. G. Reaven обязательными компонентами МС считал АГ, гипертриглицеридемию, гипоальфахолестеринемию, нарушения углеводного обмена (нарушение толерантности к глюкозе или СД 2 типа) и гиперинсулинемию. Другими словами, можно говорить о принципе 4 1. В то же время, автор назвал МС открытой системой, в которую в дальнейшем войдут новые компоненты. Действительно, позже в нее были включены такие факторы риска, как абдоминальное ожирение, высокой уровень ЛПНП, снижение фибринолиза и микроальбуминурия (МАУ).
Однако в 1999 г. ВОЗ приняла упрощенный вариант определения МС по принципу 2:1, где наличие и определение ИР является обязательным фактором 2 и более компонентов из перечисленных далее: АГ, дислипидемия, ожирение, МАУ.
С 2001 г. эксперты образовательной программы США рекомендуют диагноз метаболического синдрома ставить при наличии 3 и более нарушений из 5 следующих: абдоминальное ожирение, высокий уровень ТГ, низкий уровень ЛПВП, АГ, нарушение углеводного обмена.
При СД 2 типа имеет место секреторная дисфункция ?-клеток, которая заключается в замедлении «раннего» секреторного выброса инсулина в ответ на увеличение уровня глюкозы в крови. При этом 1-я (быстрая) фаза секреции, которая заключается в опорожнении везикул с накопленным инсулином, фактически отсутствует; 2-я (медленная) фаза секреции осуществляется в ответ на стабилизирующуюся гипергликемию постоянно, в тоническом режиме, и, несмотря на избыточную секрецию инсулина, уровень гликемии на фоне инсулинорезистентности не нормализуется.
Основные проявления метаболического синдрома (МС)
– Компенсаторная гиперинсулинемия.
– СД 2 типа и НТГ.
– Висцеральный тип ожирения.
– Артериальная гипертония.
– Дислипидемия.
– Гиперкоагуляция.
Дополнительные признаки МС
– МАУ.
– Склерокистоз яичников.
– Тахикардия (предиктор кардиальных нарушений).
Наиболее четким клиническим критерием, позволяющим судить о ГИ, является наличие абдоминального (верхнего, центрального, андроидного, висцерального, по типу «яблока») ожирения. О нем судят, рассчитав индекс талия/бедро (ИТБ). Для этого вычисляют отношение окружности талии к окружности бедер. Норма для мужчин составляет <0,9, для женщин <0,85.
Патологическое значение абдоминального ожирения можно объяснить тем, что липиды, откладывающиеся в области передней брюшной стенки являются наиболее быстро обменивающимися жирами, и потому их избыточное накопление в этой области свидетельствует о чрезмерно высокой гиперинсулинемии.
Клинические проявления СД 2 типа
В большинстве случаев, выраженные клинические проявления отсутствуют, и диагноз устанавливается при рутинном определении уровня гликемии. Заболевание обычно начинает проявляться в возрасте старше 40 лет, при этом у подавляющего большинства пациентов имеет место ожирение и другие компоненты метаболического синдрома. Жалобы на жажду и полиурию редко достигают значительной выраженности. Достаточно часто пациентов беспокоит кожный и влагалищный зуд, в связи с чем они обращаются к дерматологам и гинекологам. Поскольку от реальной манифестации СД 2 типа до постановки диагноза зачастую проходят многие годы (в среднем около 7 лет), у многих пациентов на момент выявления заболевания в клинической картине доминируют симптомы и проявления поздних осложнений СД. Более того, первое обращение пациента с СД 2 типа за медицинской помощью очень часто происходит в связи с поздними осложнениями. Так пациенты могут госпитализироваться в хирургические стационары с язвенным поражением ног (синдром диабетической стопы), обращаться в связи с прогрессирующим снижением зрения к офтальмологам (диабетическая ретинопатия), госпитализироваться с инфарктами, инсультами, облитерирующим поражением сосудов ног в учреждения, где у них впервые обнаруживается гипергликемия, или с явлениями ХПН.
Диагностика СД 2 типа
Диагноз СД 2 типа в подавляющем большинстве случаев базируется на выявлении гипергликемии у лиц с типичными клиническими признаками (ожирение, возраст старше 40-45 лет, положительный семейный анамнез СД 2 типа, другие компоненты МС), при отсутствии клинических и лабораторных признаков абсолютного дефицита инсулина (выраженное похудение, кетоз).
Лечение СД 2 типа
Целью лечения СД 2 типа является:
- достижение нормогликемии;
- нормализация АД;
- нормализация липидного обмена;
- профилактика осложнений СД 2 типа.
Выбор индивидуальных целей лечения зависит от возраста пациента, ожидаемой продолжительности жизни, наличия тяжелых осложнений и риска тяжелой гипогликемии.
Таблица 4. Алгоритм индивидуализированного выбора целей терапии по HbAlc
|
Критерии |
ВОЗРАСТ |
||
|
молодой |
средний |
пожилой и/ или ОПЖ* 5 лет |
|
|
Нет осложнений и/или риска тяжелой гипогликемии |
< 6,5% |
<7,0% |
<7,5% |
|
Есть тяжелые осложнения и/или риск тяжелой гипогликемии |
<7,0% |
<7,5% |
<8,0% |
*ОПЖ – ожидаемая продолжительность жизни.
Данным целевым уровням HbAlc будут соответствовать следующие целевые значения пре/постпрандиального уровня глюкозы плазмы
Таблица 5.
|
HbAlc* |
Глюкоза плазмы натощак/ перед едой, ммоль/л |
Глюкоза плазмы через 2 часа после еды, ммоль/л |
|
< 6,5 |
< 6,5 |
< 8,0 |
|
< 7,0 |
< 7,0 |
< 9,0 |
|
< 7,5 |
< 7,5 |
< 10,0 |
|
< 8,0 |
< 8,0 |
< 11,0 |
* Данные целевые значения не относятся к детям, подросткам и беременным женщинам. Целевые значения гликемического контроля для этих категорий больных рассмотрены в соответствующих разделах.
Таблица 6. Показатели контроля липидного обмена больных СД
|
Показатели |
Целевые значения, ммоль/л* |
|
|
мужчины |
женщины |
|
|
Общий холестерин |
< 4,5 |
|
|
Холестерин ЛНП |
< 2,6** |
|
|
Холестерин ЛВП |
> 1,0 |
>1,2 |
|
триглицериды |
<1,7 |
|
*Перевод из моль/л в мг/дл:
Общий холестерин, Холестерин ЛНП, Холестерин ЛВП: ммоль/л?38,6=мг/дл
Триглицериды: ммоль/л?88,5=мг/дл.
**< 1,8 – для лиц с сердечно-сосудистыми заболеваниями.
Таблица 7. Показатели контроля АД у больных СД
|
Показатель |
Целевые значения, мм рт. ст. |
|
Систолическое АД |
>120* и ? 130 |
|
Диастолическое АД |
>70* и ? 80 |
* На фоне антигипертензивной терапии.
Измерение АД должно проводиться при каждом посещении эндокринолога. Пациентам, у которых значения систолического АД (САД) ? 130 мм рт. ст. или диастолического АД (ДАД) ? 80 мм рт. ст., следует провести повторное измерение АД в другой день. Если упомянутые значения АД наблюдаются при повторном измерении, диагноз АГ считается подтвержденным.
Поскольку большинство пациентов с СД 2 типа страдают ожирением, диета должна быть направлена на снижение веса (гипокалорийная) и профилактику поздних осложнений, в первую очередь макроангиопатии (атеросклероза).
Гипокалорийная диета необходима всем пациентам с избытком массы тела (ИМТ 25-29 кг/м2) или ожирением (ИМТ 30 кг/м2). В большинстве случаев следует рекомендовать снижение суточной калорийности пищи до 1000-1200 ккал для женщин и до 1200-1600 ккал для мужчин. Рекомендуемое соотношение основных пищевых компонентов при СД-2 аналогично таковому при СД-1 (углеводы – 65 %, белки 10-35 %, жиры до 25-35 %). Употребление алкоголя необходимо ограничить в связи с тем, что он является существенным источником дополнительных калорий, кроме того, прием алкоголя на фоне терапии препаратами сульфонилмочевины и инсулином может спровоцировать развитие гипогликемии.
Рекомендации по расширению физической активности должны быть индивидуализированы. Вначале рекомендуются аэробные нагрузки (ходьба, плаванье) умеренной интенсивности продолжительностью 30-45 минут 3-5 раз в день (около 150 минут в неделю). В дальнейшем необходимо постепенное увеличение физических нагрузок, что в существенной мере способствует снижению и нормализации массы тела. Кроме того, физические нагрузки способствуют снижению инсулинорезистентности и оказывают гипогликезимирующее действие.
Препараты для сахароснижающей терапии при СД 2 типа могут быть подразделены на пять основных групп.
Таблица 8. Механизм действия сахароснижающих препаратов, сравнительная эффективность
|
Сахароснижающее средство |
Снижение НвА1с на монотерапии |
Преимущества |
Недостатки |
|
|
I. Средства, влияющие на инсулинорезистентность |
||||
|
Метформин |
1-2% |
Низкий риск гипогликемий, не влияет на массу тела, улучшает липидный профиль, низкая цена, снижение риска СД 2 типа у лиц с НТГ |
Желудочно-кишечный дискомфорт, редко – риск лактоацидоза |
|
|
Тиазолидиндионы Пиоглитозон |
0,5-1,4% |
Низкий риск гипогликемий, улучшение липидного спектра крови, снижение риска СД 2 типа у лиц с НТГ |
Прибавка веса, периферические отеки, медленное начало действия, высокая цена, риск переломов |
|
|
II. Средства, стимулирующие секрецию инсулина (секретагоги) |
||||
|
Препараты сульфонил-мочевины гликлазид гликвидон глибенкламид глимепирид |
1-2% |
Быстрое достижение эффекта, низкая цена |
Риск гипогликемий, быстрое развитие резистентности, прибавка веса, |
|
|
Глиниды Репаглинид |
0,5-1,5% |
Контроль постпрандиальной гликемии, быстрое начало действия, можно использовать у лиц с нерегулярным режимом питания |
Риск гипогликемии, прибавка веса, применение кратно количеству приемов пищи, высокая цена |
|
|
III. Средства с инкретиновой активностью |
||||
|
Ингибиторы ДПП-4 Ситаглиптин Вилдаглиптин Саксаглиптин Линоглиптин Алоглиптин |
0,5-1% |
Низкий риск гипогликемий, не влияет на массу тела, протективный эффект в отношении ?-клеток |
Риск панкреатитов, высокая цена |
|
|
Агонисты рецепторов ГПП-1 Эксенатид, эксенатид-ЛАР, лираглутид |
0,8-1,8% |
Низкий риск гипогликемий, снижение массы тела, снижение АД, протективный эффект в отношении ?-клеток |
Желудочно-кишечный дискомфорт, Формирование антител (эксенатид), риск панкреатита (эксенатид), инъекционная форма введения, очень высокая цена |
|
|
IV. Средства, блокирующие всасывание глюкозы |
||||
|
Ингибитор -глюкозидазы акарбоза |
0,5-0,8% |
Не влияет на массу тела, низкий риск гипогликемий, снижение риска СД 2 типа у лиц с НТГ |
Желудочно-кишечный дискомфорт, низкая эффективность, прием 3 раза в сутки |
|
|
V. Инсулины |
||||
|
Инсулин |
1,5-3,5% |
Высокая эффективность |
Высокий риск гипогликемий, прибавка веса, высокая цена |
|
I. Препараты, способствующие снижению инсулинорезистентности (сенситайзеры). К этой группе относятся метформин и тиазолидиндионы.
Метформин является единственным использующимся в настоящее время препаратом из группы бигуанидов. Основными компонентами механизма его действия являются:
· Подавление глюконеогенеза в печени (снижение продукции глюкозы печенью), которое приводит к снижению уровня гликемии натощак.
· Снижение инсулинорезистентности (увеличение утилизации глюкозы периферическими тканями, прежде всего мышцами).
· Активация анаэробного гликолиза и уменьшение всасывания глюкозы в тонкой кишке.
Метформин является препаратом первого выбора у пациентов с СД 2 типа, ожирением и гипергликемией натощак. Начальная доза метформина составляет 500 мг на ночь или во время ужина. В дальнейшем доза постепенно повышается до 2-2,5 г. Среди побочных эффектов относительно часто встречаются диспепсические явления (диарея), которые, как правило, транзиторны и проходят самостоятельно через 1-2 недели приема препарата. Противопоказаниями к назначению метформина являются беременность, тяжелая сердечная, печеночная, почечная и другая органная недостаточность, а также гипоксические состояния другого генеза. Крайне редким осложнением, которое встречается при назначении метформина без учета приведенных противопоказаний, является лактатацидоз, являющийся следствием гиперактивации анаэробного гликолиза.
Тиазолидиндионы (пиоглитазон) являются агонистами рецепторов, активируемых пролифератором пероксисом (PPAR-?). Тиазолидиндионы активируют метаболизм глюкозы и липидов в мышечной и жировой тканях, что приводит к повышению активности эндогенного инсулина, т.е. к устранению инсулинорезистентности (сенситайзеры инсулина). Суточная доза пиоглитазона составляет 15-30 мг/сут. Весьма эффективна комбинация тиазолидиндионов с метформином. Противопоказанием к назначению тиазолидиндионов является повышение (в 2,5 раза и более) уровня печеночных трансаминаз. Помимо гепатотоксичности к побочным эффектам тиазолидиндионов относятся прибавка массы тела, риск переломов трубчатых костей, задержка жидкости и отеки, которые чаще развиваются при комбинации препаратов с инсулином.
II. Препараты, воздействующие на ?-клетку и способствующие усилению секреции инсулина (секретагоги). Данные препараты ассоциируются с риском гипогликемий и увеличением массы тела.
К этой группе относятся препараты сульфонилмочевины (ПСМ), и глиниды (прандиальные регуляторы гликемии), которые используют преимущественно для нормализации уровня гликемии после еды. Основной мишенью препаратов сульфонилмочевины (например глибенкламид) являются ?-клетки панкреатических островков. Это приводит к закрытию АТФ-зависимых калиевых каналов и деполяризации клеточной мембраны, что в свою очередь способствует открытию кальциевых каналов. Поступление кальция внутрь ?-клеток приводит к их дегрануляции и выбросу инсулина в кровь. Несоблюдение диеты (пропуск приема пищи, прием алкоголя) или режима (значительная физическая нагрузка), перед которой не снижена доза ПСМ или не приняты углеводы, могут привести к гипогликемии. Кроме того, при приеме ПСМ отмечается прибавка массы тела.
К группе глинидов (прандиальные регуляторы гликемии) относятся репаглинид (производное бензоевой кислоты; суточная доза 0,5-16 мг/сут) и натеглинид (производное D-фенилаланина; суточная доза 180-540 мг/сут). После приема препараты быстро и обратимо взаимодействуют с рецептором сульфонилмочевины на ?-клетке, в результате чего происходит короткое повышение уровня инсулина, которое имитирует первую фазу его секреции в норме. Препараты принимаются за 10-20 мин до основных приемов пищи, обычно 3 раза в день.
III. Препараты с инкретиновой активностью.
Глюкагоноподобный пептид-1 (ГПП-1) является инкретиновым гормоном, который секретируется в подвздошной и толстой кишке в ответ на прием пищи. Считается, что до 80% постпрандиальной секреции инсулина обусловлено действием инкретинов, в том числе ГПП-1. Доказанным является тот факт, что после приема глюкозы внутрь наблюдается более выраженное увеличение секреции инсулина по сравнению с тем, которое наблюдается после внутривенной инфузии глюкозы, сопровождающейся идентичным повышением гликемии. Этот эффект, названный «инкретиновым эффектом», свидетельствует о большой значимости сигналов ЖКТ в гормональной регуляции гомеостаза глюкозы. У пациентов с диабетом наблюдается почти полная потеря инкретинового эффекта и значительное снижение секреции ГПП-1, что, вероятно, играет существенную роль в патогенезе СД 2 типа.
К сожалению, нативный ГПП-1 быстро разрушается ферментом дипептидилпептидазой-4 (ДПП-4). Поэтому появились два класса препаратов, основанных на эффектах ГПП-1:
1. Агонисты рецепторов к ГПП-1:
· инкретиномиметики, подражающие действию ГПП-1 – эксенатид, эксенатид ЛАР;
· аналог человеческого ГПП-1 – лираглутид (виктоза).
Являются препаратами для подкожного введения. Не вызывают гипогликемий, у больных с ожирением эффективно снижают массу тела. Осторожно назначать пациентам с рецидивирующим панкреатитом.
2. Ингибиторы ДПП-4, увеличивающие активность нативного ГПП-1 путем блокирования фермента, его разрушающего (ситаглиптин, вилдаглиптин, саксаглиптин, линоглиптин, алоглиптин), не вызывают гипогликемии и прибавки массы тела. Назначают больным с ожирением, лицам с высоким риском гипогликемий, больным пожилого возраста. Осторожно назначать пациентам с рецидивирующим панкреатитом.
IV. Препараты, снижающие всасывание глюкозы в кишечнике.
К этой группе относятся акарбоза и гуаровая смола. Механизм действия акарбозы заключается в обратимой блокаде ?-гликозидаз тонкой кишки, в результате которой замедляются процессы последовательного ферментирования и всасывания углеводов, снижается скорость резорбции и поступления глюкозы в печень и снижается уровень постпрандиальной гликемии. Начальная доза акарбозы составляет 50 мг 3 раза в день, в дальнейшем доза может быть увеличена до 100 мг 3 раза в сутки. Препарат принимается непосредственно перед едой или во время еды. Основным побочным эффектом акарбозы является кишечная диспепсия (диареи, метеоризм), которая связана с поступлением невсосавшихся углеводов в толстую кишку. Сахароснижающий эффект акарбозы весьма умерен.
V. Инсулины и аналоги инсулина.
На определенном этапе препараты инсулинов начинают получать до 30-40 % пациентов с СД 2 типа. Современные инсулины – это наиболее эффективные сахароснижающие препараты, при использовании которых достигается снижение НЬА1с на 1,5-3,5%. Эффект инсулинотерапии проявляется не только в достижении и длительном поддержании гликемического контроля, но и в улучшении липидного профиля крови. Важно отметить, что для начала инсулинотерапии не требуется госпитализация больных.
В заключении отметим, что метформин является препаратом первого выбора у пациентов с СД 2 типа, относится к патогенетической терапии СД 2 типа, так как снижает инсулинорезистентность. Кроме того, при лечении СД 2 типа приоритет должен быть отдан метформину как средству с минимальным риском гипогликемий, поскольку препарат не стимулирует продукцию инсулина ?-клетками [3].
Результаты клинических исследований свидетельствуют, что метформин снижает HbAlc, на 0,6-2,4% [4, 5, 6]. Такая вариабельность степени снижения гликемии связана с исходным уровнем гликемии до инициации лечения метформином.
При отсутствии достижения индивидуальных целей гликемического контроля или при снижении уровня HbA1c менее чем на 0,5% от исходного за 6 мес. наблюдения на втором этапе необходимо назначение комбинации двух препаратов, обладающих взаимодополняющим механизмом действия.
К наиболее рациональным комбинациям ССП относятся комбинации метформина:
• МФ иДПП-4.
• МФ аГПП-1.
• МФ СМ или Глинид.
Все три комбинации одновременно уменьшают ИР и стимулируют секрецию инсулина. При этом комбинации МФ иДПП-4 или МФ аГПП-1 обладают минимальным риском гипогликемии и не сопровождаются прибавкой массы тела, а комбинация МФ аГПП-1 приводит к ее снижению.
Комбинированная терапия повышает общую терапевтическую эффективность и значительно улучшает контроль гликемии [7, 8].
Только при рациональной терапии, направленной на обеспечение соответствующего уровня метаболического контроля, возможно снижение риска развития диабетических осложнений.
Не менее важным является вопрос о выборе метода терапии СД 2 типа. Становится очевидной целесообразность развития междисциплинарных подходов эндокринологами, кардиологами, терапевтами в лечении больных СД, использование современной тактики лечения особенно важно для организации специализированной помощи.
Список литературы:
1. World Health Organization Definition, Diagnosis, and Classification of Diabetes Mellitus and its Complications: Report of a WHO consultations Part 1: Diagnosis and Classification of Diabetes Mellitus. Geneva, World Health Organization, 1999(WHO/NCD/NSD/99.2).
2. American Diabetes Association Standards of medical care in diabetes Care, 2014;37(1).
3. Бирюкова Е.В. Выбор сахароснижающего препарата с позиций эффективности и безопасности: возможности Сиофора в лечении сахарного лиабета 2 типа. Человек и лекарство – Казахстан. 2014; №15(46).
4. Ajjan R.A., Grand P.J. Cardiovascular disease prevention in patients with type 2 diabetes:The role of oral anti-diabetic agents. Diab Vasc Dis Res. 2006; 3 (3): 147-158.
5. Сicero A. F., Tartagni E., Ertek S. Metformin and its clinical use: new insights for an old drug in clinical practice. AMS 2012; 8 (5): 104-112.
6. Malesker M.A. Optimizing antidiabetic treatment options for patients with type 2 diabetes mellitus and cardiovascular comorbidities. Pharmacotherapy. 2008; 28 (2): 193-206.
7. Ouslimani N., Mahrouf M., Peney J. et al. Metformin reduces endothelial cell expression of both the receptor for advanced glycation end products and lectin-like oxidized receptor 1. Metabolism 2007;56 (3): 308-313.
Scarpello J.H.B., Howlett H.C.S. Metformin therapy and clinical uses. Vasc Dis Res 2008; 5: 157-167.







