Семинары
Уважаемые коллеги!
На свидетельстве участника семинара, который будет сгенерирован в случае успешного выполнения Вами тестового задания, будет указана календарная дата Вашего он-лайн участия в семинаре.
Семинар "ХРОНИЧЕСКИЙ ПРОСТАТИТ/СИНДРОМ ХРОНИЧЕСКОЙ ТАЗОВОЙ БОЛИ"
Автор: Кирпичников А.А.
Проводит: Республиканский Медицинский Университет
Рекомендован по специальностям: Урология
Просмотров: 6 050
Дата проведения: с 27.05.2015 по 27.05.2016
 Актуальность проблемы и распространенность
Актуальность проблемы и распространенность
Хронический простатит представляет актуальную, далеко не решенную проблему в современной урологической практике и является наиболее распространенным заболеванием среди мужчин в возрасте от 20 до 40 лет (Глыбочко П.В., Аляев Ю.Г., 2012) и третьим по частоте заболеванием у лиц старше 50 лет (Ефремов Е.А. и соавт., 2005). По данным различных зарубежных исследований клинические проявления простатита имеются у 5–9 % мужчин старше 18 лет и крайне редко встречаются в препубертатном возрасте (Moon TD. et al., 1997; Roberts RO. et al., 1997). Из всех пациентов, обратившихся за помощью к урологу с различными проблемами мочеполовых путей, простатит диагностируется у 8–25 % (Collins MM. et al., 1998). По данным Nickel JC. и соавт. (1998), каждый канадский уролог в год в среднем наблюдает 268 пациентов с простатитом, причем впервые этот диагноз выставляется в 38 % случаев. Частота распространения простатита одинакова в Северной Америке, Европе и Азии (Krieger JN., 2004), а в России варьирует в зависимости от климатических условий регионов – от 35 % – в условиях «мягкого» климата и достигает 72,2 % – на территориях с низкими сезонными температурами (Аляев Ю.Г. и соавт., 2005). При этом за медицинской помощью обращается до 60 % пациентов (Nickel JC. et al., 2001). Хронический простатит в 85 % случаев сопровождает доброкачественную гиперплазию предстательной железы (Капто А.А., 2006). В среднем, около 30% мужчин в возрасте от 20 до 50 лет имеют в анамнезе по крайней мере один эпизод простатита, что является поводом почти 25% всех зарегистрированных обращений к урологу (Feldman HA. et al., 1994). Учитывая, что заболеванием страдает наиболее активная трудоспособная прослойка мужского населения и наличие симптомов резко ухудшает качество жизни пациентов, становится очевидна его социально-экономическая значимость (McNaughton Collins M. еt. аl., 2001).
Классификация
Существует много классификаций простатита, что обусловлено отсутствием единого представления об этиологии и патогенезе заболевания, унифицированности диагностики неудовлетворительными результатами лечения (Белова А.Н., Крупина В.Н., 2007). В связи с этим знаменитое высказывание профессора E. Meares в 1989 г. «хронический простатит – мусорная корзина клинического невежества» и по настоящее время не потеряло актуальности. GW. Drach с соавт. в 1978 г. предложили классификацию, которая была широко распространена длительный период времени. Согласно данной классификации выделяли следующие формы простатита:
1. острый бактериальный простатит;
2. хронический бактериальный простатит
3. небактериальный простатит;
4. простатодиния.
По мнению GW. Drach и соавт. (1978), острый бактериальный простатит характеризуется внезапным ярким началом; хронический бактериальный простатит – длительной персистенцией возбудителя в секрете простаты и ремиттирующим течением; при небактериальном простатите в секрете простаты выявляется повышенное содержание воспалительных клеток при отсутствии бактериальной флоры; простатодиния сопровождается характерной симптоматикой при полном отсутствии лабораторных признаков воспалительного и инфекционного процесса. Однако данная градация форм воспалительного процесса в предстательной железе не лишена недостатков и не всегда удобна в клинической практике (Neal DE., Moon T.D., 1994).
Многие исследователи пришли к выводу, что симптомы, характерные для хронического простатита, далеко не всегда имеют отношение к предстательной железе вообще, а используемые термины и диагностический алгоритм требуют дальнейшей отработки. В настоящее время общепризнанной является классификация, разработанная Национальным институтом здоровья США и Национальным институтом по изучению диабета, заболеваний органов пищеварительной системы и патологий почек (NIH-NIDDK) в 1995 г. (National Institutes of Health Summary Statement, 1995). Основной целью разработки данной классификации было введение в урологическую практику термина «синдром хронической тазовой боли». В соответствии с этой классификацией все формы воспаления предстательной железы подразделяются на следующие категории:
Категория I. Острый простатит.
Категория II. Хронический бактериальный простатит.
Категория III. Хронический абактериальный простатит – синдром хронической тазовой боли (СХТБ).
Категория III А. Воспалительный синдром хронической тазовой боли.
Категория III В. Невоспалительный синдром хронической тазовой боли.
Категория IV. Бессимптомный воспалительный простатит (гистологический простатит).
Клинические и лабораторные критерии различных категорий хронического простатита, утвержденные NIDDK, представлены в табл. 1.
Таблица 1 . Классификация синдрома хронического простатита/СХТБ
(National Institutes of Health Summary Statement, 1995)
|
Категория |
Определение |
|
Категория I. Острый простатит |
Острая инфекция предстательной железы. |
|
Категория II. Хронический бактериальный простатит |
Рецидивирующие инфекции мочевыводящих путей и хроническая инфекция предстательной железы. |
|
Категория III А. Воспалительный синдром хронической тазовой боли |
Дискомфорт или боль в тазовой области при отсутствии инфекционного агента при исследовании стандартными бактериологическими методами и наличие значительного количества сегментоядерных лейкоцитов в образцах, специфических для предстательной железы*. |
|
Категория III В. Невоспалительный синдром хронической тазовой боли |
Дискомфорт или боль в тазовой области при отсутствии инфекционного агента при исследовании стандартными бактериологическими методами и отсутствие или незначительное количество сегментоядерных лейкоцитов в образцах, специфических для предстательной железы*. |
|
Категория IV. Бессимптомный воспалительный простатит |
Выявленные признаки воспаления и/или инфекционный агент в образцах, специфических для предстательной железы при отсутствии клинических проявлений. |
Примечание : * образцы, являющиеся специфическими для предстательной железы (семенная жидкость, простатический секрет), или моча, полученная после массажа предстательной железы.
Российские исследователи придерживаются мнения, что данная классификация должна быть дополнена характеристикой активности воспалительного процесса: фаза активного воспаления, латентного и ремиссии (Лоран О.Б., Сегал А.С., 2002; Ткачук В.Н., 2006).
Соотношение клинических форм простатита точно не установлено. Согласно исследованию О.Б. Лорана, А.С. Сегала (2003), обследование 2680 пациентов с простатитом, обратившихся за лечением, показало, что острый простатит имел место у 5,9 % больных; на долю хронического бактериального простатита приходилось около 6,8 %, абактериальный простатит выявлялся в 87,3 % случаев (рис. 1).
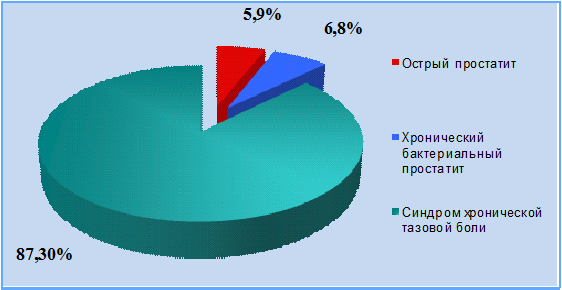
Рисунок 1. Соотношение клинических форм простатита (Лоран О.Б., Сегал А.С., 2003)
Сходные данные были получены Е.Б. Мазо, С.В. Поповым (2004): острый простатит диагностирован в 5–10 % случаев, хронический бактериальный – в 5–10 % и абактериальный – в 80–90 % наблюдений. Европейские статистические данные также указывают на преобладание абактериальных форм воспалительного процесса в предстательной железе (Brunner H. et al., 1983). Например в Германии, по данным разных авторов, простатит категории II наблюдается только в 5–7 % случаев (Weidner W., Schiefer H-G., 1995).
Бактериальный простатит – это заболевание, клинически диагностируемое на основании признаков воспаления и инфекции, локализующихся в предстательной железе. Простатит в зависимости от длительности симптоматики подразделяется на острый и хронический. Хронический простатит – воспалительный процесс, вовлекающий ткани предстательной железы с продолжительностью симптомов более 3 месяцев (EAU, 2010).
Хронический простатит/синдром хронической тазовой боли – состояние, при котором пациент испытывает неприятные или болевые ощущения в области таза, связанные с симптомами, указывающими на мочевыводящие пути, и/или сексуальную дисфункцию как минимум в течение 3 мес., при этом в эякуляте, простатическом секрете и моче отсутствуют инфекционные возбудители и имеется значительное или незначительное количество лейкоцитов (Nickel JC, Weidner W., 2000; Fall M. et al., 2003). Именно данная форма простатита, встречающаяся относительно других категорий в подавляющем большинстве случаев (90–95 %), является в настоящее время наиболее обсуждаемой, дискутабельной и требует дальнейшего изучения (Weidner W., et al., 1991).
Согласно определению Европейской ассоциации урологов (2003 г.), хроническая тазовая боль – это «незлокачественная» боль, ощущаемая в структурах, относящихся к мужскому или женскому тазу. Хронический простатит/синдром хронической тазовой боли – полиэтиологичное заболевание, подразумевающее целый ряд различных состояний, которые не могут быть дифференцированы между собой на основании существующих диагностических методов. Качество жизни таких пациентов снижено, а эффективность эмпирической терапии, несмотря на противовоспалительную и антибактериальную терапию, во многих случаях минимальна (Naber К., 1999).
Само определение «синдром хронической тазовой боли» необходимо для характеристики пациентов с симптомами простатита небактериального происхождения и отражения факта возможного вовлечения других органов в развитие симптомов. Так как до настоящего времени не установлена четкая взаимосвязь между активностью воспаления в предстательной железе и предъявляемыми пациентами симптомами (Schaeffer AJ. et al., 1981); не выявлено связи между гистологической картиной предстательной железы и выставляемом диагнозе хронического простатита (True LD. et al., 1999); отсутствует взаимосвязь между симптомами хронического простатита и гистологически подтвержденным уровнем воспаления (Nickel JC., 2003); интенсивность тазовой болевой симптоматики в большей степени коррелирует с напряжением мышц тазового дня, нежели с очагами уплотнения в предстательной железе (Berger RE. et al., 2007); практически отсутствует преимущество лечения, подобранное по стратификации пациентов в зависимости от активности воспаления в простате (Nickel JC., 2005). «Синдром хронической тазовой боли» является, по сути, диагнозом исключения других воспалительных заболеваний мочевыводящих путей, онкологической патологии, клинически значимых стриктур уретры и нейрогенных заболеваний, приводящих к дисфункции мочевого пузыря. Деление данной нозологии на 2 категории (IIIA – воспалительный и IIIB – невоспалительный СХТБ) зависит от обнаружения признаков воспаления в образцах, специфических для предстательной железы.
Помимо воспалительного процесса в предстательной железе причинами хронической тазовой боли могут быть (Кривобородов Г.Г. и соавт., 2004):
- патология позвоночника;
- воспалительные заболевания нервных узлов таза (ганглониты);
- синдром компрессии левой общей подвздошной вены (Мея-Тернера);
- варикозная болезнь вен таза;
- вирусные инфекции, аутоиммуные процессы;
- язвенный колит и болезнь Крона;
- паховые грыжи;
- хронический аппендицит и др.
Бессимптомный простатит (категория IV) характеризуется полным отсутствием жалоб у пациентов и других клинических проявлений. Данная форма заболевания выявляется при обследовании, проводимом по различным показаниям (мужской фактор бесплодия, длительная лейкоцитурия, повышение уровня простатспецифического антигена, и т.д.), или при гистологическом исследовании ткани предстательной железы.
Этиология и патогенез
Инфекционная теория происхождения хронического простатита предполагает развитие заболевания вследствие внедрения микроорганизмов в ткань предстательной железы. Выделяют следующие возможные пути инфицирования предстательной железы (Domingue GJ., 1999):
- восходящий уретрогенный путь;
- уретро-простатический рефлюкс;
- уретро-венозный рефлюкс;
- гематогенный;
- лимфогенный;
- прямая инвазия бактерий из прямой кишки.
В настоящее время общепризнано, что ведущими возбудителями бактериального простатита являются грамотрицательные энтеробактерии, в частности, Escherichia coli, которая определяется при культуральном исследовании в 50–80 % случаев (Lipsky BA. et al., 2010). При этом штаммы E. coli, являющиеся возбудителями простатита, обладают таким же профилем уропатогенных свойств, что и штаммы, вызывающие острые неосложненные инфекции мочевыводящих путей у женщин, с аналогичными факторами патогенности (Andreu A. et al., 1997). Другие представители семейства Enterobacteriaceae (Klebsiella spp., Enterobacter faecalis, Proteus mirabilis, Serratia spp.), а также Pseudomonas aeruginosa обнаруживаются у пациентов с острым и хроническим бактериальным простатитом в 10–40 % случаев (Weidner W. еt al., 1995; Naber KG., 2003).
Этиологическая роль грамположительных микроорганизмов, особенно Enterococcus spp., Staphylococcus aureus, Staphylococcus saprophyticus, в развитии простатита в настоящее время остается дискутабельной. Сложности представляет ответ на вопрос, являются ли данные микроорганизмы контаминатами исследуемых образцов или этиологически значимыми бактериальными возбудителями у пациентов с соответствующими симптомами (Nickel JC. еt al., 2005). Данные, полученные в NIH США, показали высокую распространенность грамположительных микроорганизмов в специфических для предстательной железы образцах у пациентов с клиническим диагнозом хронический простатит/СХТБ (Nickel JC. еt al., 2003). С другой стороны, локализация грамположительных бактерий в мочевыводящих путях редко воспроизводима, и исследователям при проведении повторных исследований по методу Meares – Stamey не удалось получить подтверждения локализации грамположительных бактерий у 94% пациентов (Krieger JN. еt al., 2005).
Этиология хронического простатита категории III, а это практически 85–90% всех форм заболевания, несмотря на современные возможности микробиологической диагностики до настоящего времени остается неизвестной. Многие авторы придерживаются мнения о возможности бактериальной природы этого заболевания. Культивация данных бактерий рутинными методами, используемыми в клинических микробиологических лабораториях, невозможна в силу небольшой микробной концентрации и измененных микробиологических характеристик в результате длительного паразитирования в организме пациента (образование L-форм и фиксация на биопленках) (Domingue GJ., 1999; Choi YS. et al., 2013; Лоран О.Б., Сегал А.С., 2003). При этом данные патогены могут приобретать устойчивость к антибиотикотерапии. Эффективный ответ на эмпирическую антибактериальную терапию пациентов с синдромом хронической тазовой боли обратно пропорционален длительности заболевания и составляет от выраженного (75%) до сопоставимого с плацебо (20%) (Nickel JC. еt al., 2005).
Среди возможных возбудителей хронического простатита/СХТБ рассматривается целый ряд микроорганизмов: Cl.trachomatis, T.vaginalis, U.urealyticum, M. genitalium, N.gonorrhoeae, коринеформные бактерии, некоторые вирусы. Их участие в этиологии простатита активно обсуждается уже более тридцати лет (Doble A. et al., 1991; Riegel P. et al.,1995; Domingue GJ., 1999; Wise GJ. et al., 2008). Особое внимание уделяется возможности участия в развитии хронического простатита/СХТБ Chlamydia trachomatis как микроорганизма, обладающего высоким патогенным потенциалом в отношении репродуктивной системы (Ostaszewska I., 2000). Ureaplasma urealyticum и Mycoplasma genitalium являются частыми, но редко выявляемыми возбудителями хронического простатита (Potts JM. et al., 2000).
По данным YS. Choi (2013), при бактериологическом исследовании 105 пациентов с хроническим простатитом в стационарах общего профиля у 11,4% пациентов выявлен рост микроорганизмов (Escherichia coli, Streptococcus faecalis, Staphylococcus epidermidis, Staphylococcus hаemolyticus, Staphylococcus aureus,Pseudomonas spp). При проведении диагностики методом ПЦР у 35,2 % пациентов обнаружены атипичные микроорганизмы (C.trachomatis (49%), U.urealyticum (24%), M.genitalium (16%), M. hominis (10%) (рис. 2).
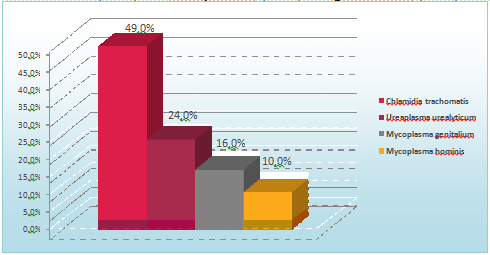
Рисунок 2. Атипичные микроорганизмы в этиологии хронического простатита ( Choi YS ., 2013)
А. Radonic с соавт. (2009) провели анализ 3029 обследований пациентов с хроническим простатитом. Среди обследованных пациентов у 64,5% был отмечен хронический воспалительный простатит (с подтвержденной этиологией – II, с неподтвержденной этиологией – III A); у 35,5% – хронический невоспалительный простатит, III B. Выявление атипичных возбудителей показало следующие результаты. U.urealyticum определялась в 8,09% случаев при воспалительном простатите, в 5,86% при невоспалительном простатите; С.trachomatis – в 15,46% и 43,26%, соответственно; E. coli – 10,9% и 1,86%, соответственно; сочетание двух или более микроорганизмов – 3,79% и 2,88%, соответственно; микроорганизмы не выявлены – 33,62% и 30,42%, соответственно (рис. 3).
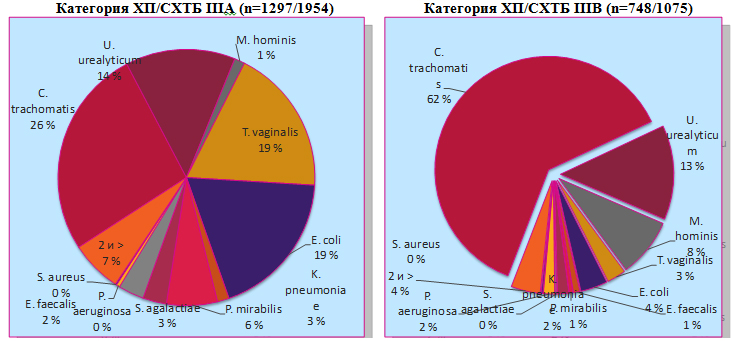
Рисунок 3. Исследование популяции больных с ХП/СХТБ: Radonic et al ., 1999-2008 гг, n =3029
V. Skerk и соавт. (2004) при обследовании 1442 пациентов с симптомами хронического простатита/синдрома хронической тазовой боли при комбинированном применении культурального и ПЦР-исследовании секрета простаты/постмассажной мочи выявили инфекционный фактор у 1070 пациентов. При этом частота выявления «атипичных» возбудителей простатита, таких как C.trachomatis (в 536 случаях), T.vaginalis (в 151 случае) и U. urealyticum (у 72 пациентов) была значительно выше выявляемости «типичных» уропатогенов. Установлено, что простатит, вызванный «атипичными» микроорганизмами, характеризуется более легким, бессимптомным течением, а эрадикация атипичной флоры, в том числе Ureaplasma urealyticum, увеличивает шанс выздоровления (Skerk V. еt al., 2006).
Еще одно исследование, проведенное Lin HP. и Lu HX. в 2007 г., указывает на роль атипичных микроорганизмов в качестве этиологического фактора хронического простатита в ассоциации с мужским фактором бесплодия. При исследовании стимулированного простатического секрета у 1186 бесплодных мужчин с симптомами хронического простатита бактериальная инфекция была выявлена более чем у половины мужчин (51,9%). При этом у большей половины пациентов (37 %) с положительными результатами бактериологического исследования возбудителем заболевания были штаммы микоплазм (U.urealyticum и M.hominis) (рис. 4).
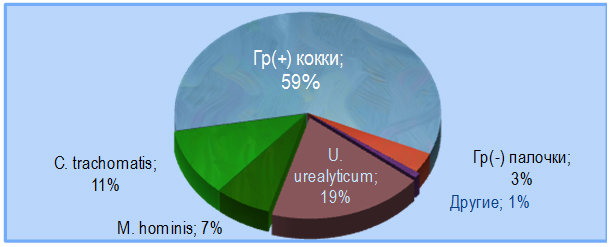
Рисунок 4. Распределение микроорганизмов у мужчин с бесплодием на фоне хронического простатита ( Lin HP ., Lu HX ., 2007)
Возможной этиологической ролью в развитии простатита обладают трудно культивируемые коринеформные бактерии, в частности Corynebacterium minitussimum и Corynebacterium группы ANF, которые часто не обнаруживаются при рутинном бактериологическом исследовании (Domingue GJ., 1997).
Среди факторов риска развития хронического воспалительного процесса в предстательной железе/синдрома хронической боли со стороны малого таза необходимо отметить (Пушкарь Д.Ю., Раснер П.И., 2013):
- нарушение кровообращения в органах малого таза (сосудистые заболевания, гиподинамия);
- частые переохлаждения и перегревания;
- особенности полового поведения;
- психосоматические факторы (дистресс-синдром, депрессия).
Причины хронизации воспалительного процесса в предстательной железе и длительного наличия симптомов хронической тазовой боли у пациентов в настоящее время до конца не установлены. Можно выделить следующие основные патогенетические механизмы хронического простатита:
- уретропростатический рефлюкс мочи, сопровождающийся химическим асептическим воспалением (по мнению многих авторов один из самых важных механизмов патогенеза хронического простатита любого генеза);
- нарушенное мочеиспускание (диссинергия при мочеиспускании вследствие анатомической аномалии шейки мочевого пузыря, простаты или уретры, сопровождающаяся повышением давления и дисфункциональными нарушениями потока мочи, может привести у части больных к интрапростатическому рефлюксу);
- нарушение местных защитных механизмов предстательной железы (в результате изменения состава секрета: снижения уровня цинка, лимонной кислоты, фруктозы, кислой фосфатазы);
- патология мышц тазового дна (дисфункция вследствие нарушения их периферической иннервации);
- иммунологические факторы (активизация местного иммунитета, сопровождающаяся появлением секреторных иммуноглобулинов, аутоиммунный фактор);
- нарушение микроциркуляции в предстательной железе, возникающее вследствие застойных явлений в мочеполовом венозном сплетении;
- нейрогенный фактор (нарушение чувствительности и моторики из-за нейрогенной дисрегуляции нижних мочевых путей).
В случае хронического бактериального простатита рефлюкс инфицированной мочи в протоки простаты приводит к воспалению, отеку и последующей их окклюзии. Патогенные микроорганизмы попадают в условия, благоприятные для формирования биопленок в терминальных протоках предстательной железы.
Nickel CJ. (2000) определяет заболевание «синдром хронической тазовой боли» как «мультифакторный каскад» патологических превращений, которые инициируются тем или иным агентом (событием или процессом) и приводят к возникновению симптомов и боли. Первичным инициаторным фактором может являться любой этиологический агент. Происходит развитие воспаления и/или нейрогенное повреждение предстательной железы, мышц, сухожилий и нервов области малого таза. При этом не исключена роль генетической предрасположенности мужчин. Развивается первичная сенсибилизация и генерализованный нейроэндокринный каскад процессов, приводящие к сенсибилизации нервной системы. В дальнейшем происходит вовлечение в процесс центров головного и спинного мозга с формированием хронического нейропатического болевого синдрома. Пациенты в итоге страдают от боли, локализованной в предстательной железе, при сохранении первичной альтерации и гиперальгезии, характеризующейся снижением болевого порога чувствительности рецепторов и усилением боли при минимальных раздражителях. Происходит формирование так называемых «бессознательных» и «беспричинных» болей и в дальнейшем развивается генерализованный синдром тазовой боли. В конечном итоге присоединяются психосоматические факторы: депрессия, страх, подавленность, разочарование в результатах лечения (рис. 5).
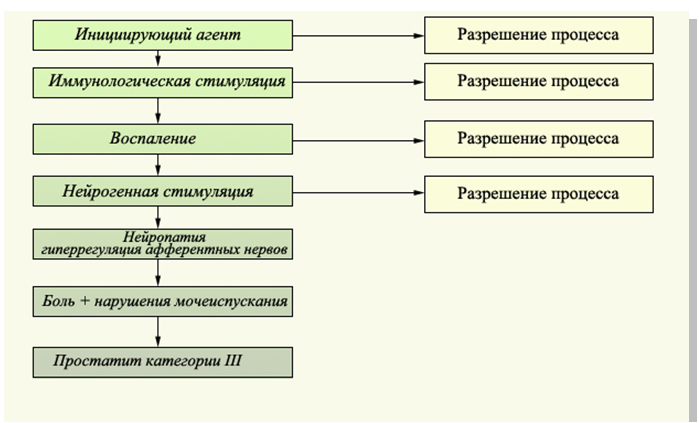
Рисунок 5. Механизм возникновения боли у больных хроническим простатитом категории III (Nickel JC. 2000)
Диагностика
Алгоритм диагностического обследования при простатите достаточно широк и зависит от ранее проведенных исследований, стандартов диагностики, принятых в регионе, либо конкретном медицинском учреждении и не должен включать минимальный набор дифференциально-диагностических методов исследования.
В диагностике хронического простатита необходимо учитывать (EAU, 2014):
1) клиническую оценку заболевания;
2) общий анализ мочи и культуральное исследование мочи;
3) наличие инфекций, передаваемых половым путем (ИППП);
4) суточный ритм мочеиспусканий;
5) данные урофлоуметрии;
6) объем остаточной мочи;
7) 4-стаканную пробу Meares и Stamey с микроскопическим и бактериологическим исследованием;
8) результаты «пробного лечения антибиотиками» при наличии признаков воспаления.
Клиническая картина хронического простатита разнообразна и насчитывает по данным разных авторов более 100 различных симптомов (Moon TD. et al., 1997; Лопаткин Н.А., 2009). Э.К. Арнольди (1999) выделяет до 13 основных симптомов хронического простатита (табл. 2).
Таблица 2. Основные симптомы хронического простатита (Арнольди Э.К., 1999)
|
1. Ноющие боли в нижней части живота, в паху, в мошонке. |
|
2. Чувство жжения в промежности и уретре. |
|
3. Неприятные ощущения при эякуляции. |
|
4. Повелительные позывы к мочеиспусканию. |
|
5. Затрудненное и прерывистое мочеиспускание. |
|
6. Длительные ночные эрекции. |
|
7. Ускоренное семяизвержение. |
|
8. Стертость оргастических ощущений. |
|
9. Атоническая простаторрея. |
|
10. Повышенная общая утомляемость. |
|
11. Психическая депрессия. |
|
12. Ожидание дальнейших осложнений заболевания. |
|
13. Снижение потенции. |
Пациенты при хроническом простатите могут предъявлять самые различные жалобы, но необходимо помнить, что ведущим симптомом всегда является боль, имеющая определенную локализацию (табл. 3; рис. 6).
Таблица 3. Локализация боли при хроническом простатите ( Zermann DH . et al , 1999)
|
Локализация боли |
Доля пациентов, % |
|
Предстательная железа / промежность |
46 |
|
Яички / мошонка |
39 |
|
Половой член |
6 |
|
Мочевой пузырь |
6 |
|
Нижняя часть спины |
2 |
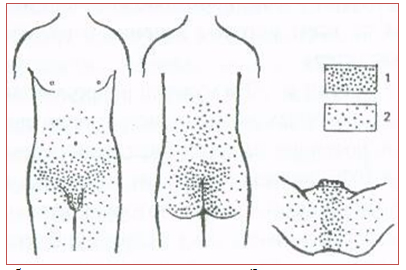
Рисунок 6. Локализация боли при хроническом простатите (1 – высокая частота встречаемости; 2 – более редкая частота встречаемости).
Второй по распространенности группой жалоб являются симптомы со стороны нижних отделов мочевыводящих путей: частые позывы к мочеиспусканию, затрудненное мочеиспускание (необходимость натуживаться) и усиление болевых ощущений при мочеиспускании (Aleander RB., Trissel D., 1994).
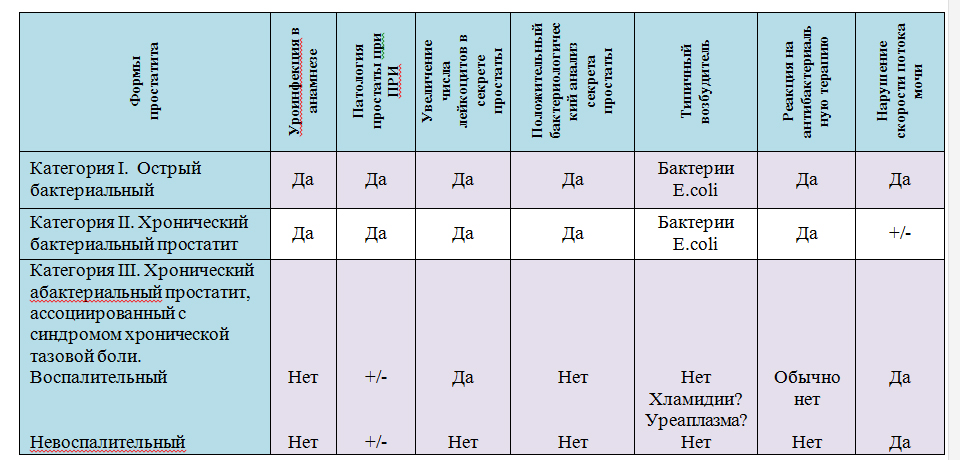
Категориям воспалительного процесса предстательной железы, как правило, соответствуют определенные клинико-диагностические критерии, необходимые для постановки диагноза (табл.4)
Таблица 4. Клинические признаки различных вариантов простатита ( Meares E ., 1998)
В отличие от острого бактериального простатита, диагностика которого не представляет больших трудностей за счет ярких клинических проявлений, хронический простатит является проблемой для клиницистов. Термин «синдром хронической тазовой боли» подразумевает целый ряд различных состояний, которые сложно дифференцировать между собой на основании существующих диагностических методов (Неймарк А.И., Ломшаков А.А., 2000). Этот комплекс состояний наиболее точно определен как синдром различных типов хронической тазовой боли, нарушений мочеиспускания и сексуальной дисфункции, при которых тазовая боль является ведущим симптомом (Litwin M S., McNaughton-Collins M., 1999).
Симптомы хронического простатита имеют важное диагностическое значение, в том числе и для определения классификационного параметра воспалительного процесса как инфекционного, так и абактериального генеза. В связи с этим для количественной оценки симптомов простатита коллективом авторов, работавших под эгидой Национального Института Здоровья США, был разработан опросник – индекс шкалы симптомов хронического простатита и синдрома тазовых болей у мужчин (NIH-CPSI). Данный опросник был испытан и стал активно применяться в клинической практике с 1999 г. (Приложение 1). Однако исследования диагностической ценности данного опросника по сравнению с другими диагностическими критериями хронического простатита продолжаются и до сих пор. Важным является тот факт, что оценка эффективности лечения хронического простатита и синдрома хронической тазовой боли антибиотиками и реакция на лечение с помощью данного опросника оказалась более эффективной, чем такие показатели, как оценка концентрации лейкоцитов и наличие микрофлоры в 3-й порции мочи и в соке простаты в рамках пробы по Meares & Stamey< , которые оценивались до и после лечения. Таким образом, данный опросник является необходимым и важнейшим диагностическим критерием в работе с больными хроническим бактериальным простатитом и синдромом хронической тазовой боли, позволяющим оценить как степень тяжести заболевания, так и эффективность его лечения (Litwin MS., McNaughton-Collins M, 1999; Nickel JC., Downey J., et al ., 2001).
При наличии у пациентов симптомов со стороны нижних отделов мочевыводящих путей целесообразно также использование опросника IPSS (международной шкалы оценки симптомов со стороны предстательной железы), позволяющего количественно оценить симптомы накопления и опорожнения до и после лечения (Лопаткин Н.А., 2009).
В клиническое обследование пациентов в обязательном порядке следует включать ректальное пальцевое исследование предстательной железы. При пальпации предстательной железы определяются ее размеры, форма, характер и однородность консистенции, состояние поверхности, выраженность срединной бороздки, четкость границ и степень болезненности. В большинстве случаев пальпаторно железа не изменена, но крайне важно провести дифференциальный диагноз с заболеваниями прямой кишки и патологией невоспалительного характера. Необходимо также оценить состояние мышц тазового дна.
Согласно диагностическим критериям, положенным в основу современной классификации хронического простатита, диагностика и установление формы заболевания возможны только на основании результатов микробиологического исследования. Самым эффективным диагностическим и классификационным критерием признан анализ мочи и секрета предстательной железы Stamey и Meares, названный по именам американских врачей-урологов, разработавших его в 1968 г. Данная методика является «золотым стандартом» в лабораторной диагностике хронического простатита. Тест Stamey & Meares считается классическим в диагностике и дифференциальной диагностике хронического простатита и воспалений мочеполовой системы других локализаций у мужчин. Метод заключается в последовательном количественном бактериологическом исследовании первой (уретральной) порции мочи, средней (пузырной) порции мочи, секрета предстательной железы и/или третьей порции мочи, полученных после ее массажа (рис. 7).
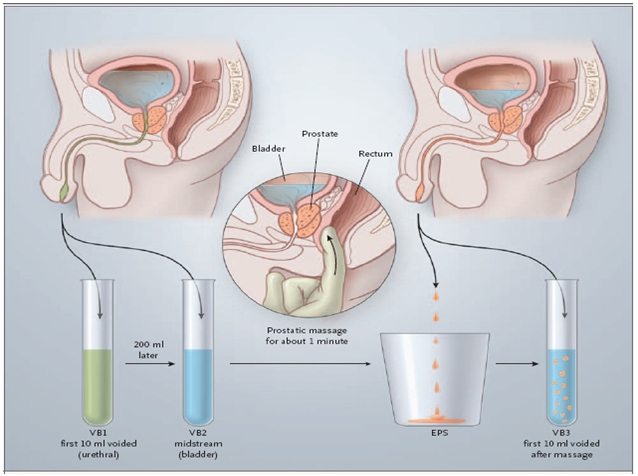
Рисунок 7. Схема 4-стаканной пробы Stamey & Meares (1968)
По количеству выделенных микроорганизмов в каждой исследуемой порции можно сделать вывод не только об их локализации в мочевыводящих путях, но при этом дифференцировать процессы абактериального характера (СХТБ, бессимптомный простатит). Признаком наличия патологического процесса в предстательной железе служит обнаружение бактерий одного вида в секрете простаты и порции мочи, полученной после ее массажа в концентрации, в 10 и более раз превышающей их концентрацию в первой и второй порциях мочи (Naber KG., 2003).
При исключении других заболеваний мочевыводящих путей или симптоматики, свидетельствующей в пользу острого простатита, состояние пациента, согласно пробе Stamey & Meares, расценивается следующим образом:
– хронический бактериальный простатит (категория II) – при обнаружении признаков воспаления и бактерий, локализующихся в предстательной железе;
– воспалительный СХТБ (категория IIIA) – при обнаружении признаков воспаления ткани предстательной железы и отсутствии бактериального возбудителя при использовании классических методов бактериологического исследования;
– невоспалительный СХТБ (категория IIIB) – при отсутствии признаков воспаления и бактерий в предстательной железе.
Метод Meares-Stamey, несмотря на высокую практическую значимость, нечасто используется в урологической практике в связи с определенной трудоемкостью (Nickel JC. et al., 2001). Более простым и дешевым, а это имеет важное значение применительно к практике врача уролога, методом топической диагностики является 2-стаканная проба. Данная методика заключается в микроскопическом и бактериологическом исследовании мочи, полученной до и после проведения массажа предстательной железы, что позволяет с точностью до 90% верифицировать категории простатита (категории II; IIIA; IIIB) соответственно классификации NIH (Nickel JC., 1997).
Признаком наличия воспаления в ткани предстательной железы является обнаружение 10 и более сегментоядерных лейкоцитов в поле зрения при микроскопическом исследовании секрета простаты. Arakawa S. et al., 1999, JC. Nickel и соавт., 2003 при микроскопии секрета предстательной железы и постмассажной порции мочи выявили 10 и более лейкоцитов в поле зрения у 32% из 463 пациентов с клиническим синдромом ХП/СХТБ и у 20% из 121 здорового мужчины. Данный факт подтверждает статистически значимые различия между количеством лейкоцитов у пациентов с синдромом ХП/СХТБ и здоровых мужчин, несмотря на высокую частоту обнаружения лейкоцитов в специфических для предстательной железы образцах у здоровых лиц. С другой стороны, AJ. Schaeffer и соавт. еще в 1981 г. показал, что такой критерий, как 10 и более лейкоцитов в поле зрения при микроскопии секрета предстательной железы и постмассажной порции мочи был положительным у 13 из 119 мужчин без признаков инфекции мочевыводящих путей.
Поскольку бактериальный простатит является локальной инфекцией, результаты последовательно проведенных исследований могут различаться у одного и того же пациента. В настоящее время нет убедительных доказательств того, что пороговое значение лейкоцитов (10 в поле зрения) и количество бактерий 103 КОЕ/мл простатического секрета являются достоверными критериями диагностики хронического простатита (Naber KG., 2003).
Широкая распространенность атипичных микроорганизмов у пациентов с симптомами хронического простатита, которые не культивируются на стандартных питательных средах, требует применения дополнительных методов исследования. Высокочувствительным и специфичным методом определения атипичных бактерий в секрете простаты и третьей порции мочи является полимеразная цепная реакция (ПЦР), позволяющая идентифицировать вероятный возбудитель (Kong F. et al., 2000). Промежностная биопсия предстательной железы может улучшить выявление трудно культивируемых бактерий, но данный метод нельзя использовать в рутинной клинической практике (Lee JC. et al., 2003).
Ультразвуковое исследование предстательной железы является неотъемлемым методом диагностики простатита. Метод носит неинвазивный характер и относительно недорог. Наиболее целесообразно применять трансректальное ультразвуковое исследование предстательной железы (ТРУЗИ), так как оно более информативно. Однако, несмотря на высокую чувствительность, специфичность ТРУЗИ недостаточно высока и служит больше для исключения сопутствующих патологических процессов – абсцессов предстательной железы, кальцификатов, расширения семенных пузырьков. Во многом это обусловлено сложностью оценки функциональных изменений в предстательной железе (Guidelines EAU, 2014). Исследование состояния кровообращения простаты при помощи цветного дуплексного сканирования увеличивает возможности диагностики (Яноков Р.В. и соавт., 1995).
Наличие у пациентов выраженной обструктивной и/или ирритативной симптоматики со стороны нижних отделов мочевыводящих путей является показанием к проведению урофлоуметрии с определением максимальной объемной скорости мочеиспускания (Солихов Д.Н., 2009).
Немаловажное значение в дифференциальной диагностике ранних форм злокачественных новообразований предстательной железы и хронического простатита имеет определение ПСА крови. Доказано, что уровень ПСА крови может повышаться не только при клинически обусловленном, но и при бессимптомном простатите. У пациентов с хроническим простатитом уровень ПСА будет возвращаться к норме в течение 4 недель после антибактериальной терапии. Повторное определение ПСА целесообразно только через 3 месяца после окончательной стабилизации его уровня (Carver BS. et al., 2003).
Лечение
В настоящее время, несмотря на интенсивный научный рост в медицине, лечение хронического простатита и особенно синдрома хронической тазовой боли остается сложной и нерешенной проблемой. Это связано с тем, что определение этиологического фактора – бактериального начала инфекции, возможно лишь в 5–10% наблюдений (Weidner W. et al., 1991), а большинство пациентов с симптомами хронического простатита приходится относить к категории хронического простатита/синдрома хронической тазовой боли, патофизиологические основы которого до настоящего времени неясны и дискутабельны. Данный факт вынуждает клиницистов назначать эмпирическую антибактериальную терапию препаратами первого ряда без определения возбудителя и его чувствительности к противомикробным препаратам. Эффективность антибактериальной терапии при данном подходе зачастую сопоставима с таковой у плацебо (Cohen JM. et al., 2012). В итоге, если в случае с бактериальным простатитом тактика ведения более или менее ясна, то вопрос лечения больных хроническим простатитом/синдромом хронической тазовой боли на сегодняшний день остается открытым.
В настоящее время приоритеты лечения хронического простатита выглядят следующим образом (Nickel JC. et al., 2000; 2001):
- антибиотики;
- α1-адреноблокаторы;
- нестероидные противовоспалительные средства;
- пентозан-полисульфат;
- физиотерапия;
- фитотерапия;
- ингибиторы 5-α редуктазы;
- мышечные релаксанты;
- антидепрессанты, анксиолитики;
- психотерапия, поведенческая терапия;
- аллопуринол;
- поддерживающая терапия (диета; акупунктура; медитация);
- операции (ТУР простаты, простатэктомия).
Антибактериальная терапия
Антибактериальным препаратам в лечении хронического простатита отводится первостепенная роль. Для достижения максимальной эффективности антибиотикотерапии необходимо применять препараты, отвечающие следующим требованиям:
1. Высокая эффективность в отношении основных возбудителей простатита.
Препараты должны быть эффективны против грамотрицательных энтеробактерий – E.coli, Klebsiella spp. и др.; эмпирически назначаемый антибактериальный препарат должен иметь высокую активность в отношении энтерококка и атипичных микроорганизмов, таких как хламидии, микоплазмы, уреаплазмы, являющихся возможными возбудителями заболевания.
2. Хорошая биодоступность – способность хорошо проникать в ткань предстательной железы и накапливаться в ней в высоких концентрациях.
Предстательная железа благодаря своим анатомо-физиологическим особенностям является крайне сложным органом для проникновения и накопления антибактериальных препаратов, что резко сужает перечень эффективных терапевтических средств. В области стенок ацинусов имеется недостаточное количество мышечной ткани, что делает их дренирование пассивным, и, в случае инфицирования, предрасполагает к персистированию инфекции (Johnson JR. et al., 2005). Инфекционный процесс развивается в просвете ацинусов, а не в интерстиции предстательной железы, способствуя формированию биопленок, усиливающих устойчивость возбудителя к действию естественных защитных механизмов. Причина плохого проникновения в предстательную железу многих антибиактериальных препаратов кроется в отсутствии активного механизма их транспорта из сосудистого русла в просвет ацинуса, где и локализуется воспаление. Хорошей биодоступностью в отношении предстательной железы обладают фторхинолоны, триметоприм сульфаметоксазол, тетрациклины и макролиды (Nickel JC. et al., 1990).
3. Хорошая переносимость при длительном применении.
Так как при простатите минимальная продолжительность курса антибактериального лечения составляет 4 недели и при этом препарат назначается в большой дозировке, крайне важно, чтобы его переносимость была превосходной.
Исходя из этого лишь немногие группы антибактериальных препаратов характеризуются необходимыми для эрадикации возбудителя свойствами. Согласно рекомендациям Европейского общества урологов (2014), для лечения хронического простатита целесообразно применять фторхинолоны, триметоприм, тетрациклины и макролиды (табл. 5).
Таблица 5. Антибактериальные препараты для лечения хронического бактериального простатита
( EAU , 2014)
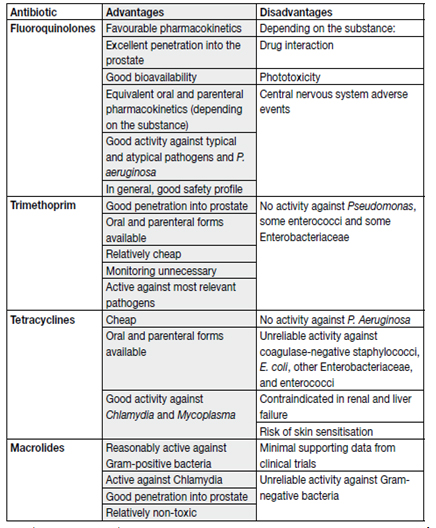
Препаратами выбора при бактериальном простатите являются фторхинолоны, такие как ципрофлоксацин и левофлоксацин. Данная группа препаратов обладает благоприятной фармакокинетикой, имеет широкий охват спектра типичных возбудителей и достаточный профиль безопасности; эффективность и безопасность лечения изучены в большинстве исследований (Lipsky BA. et al., 2010). Фторхинолоны назначаются в достаточно больших концентрациях (ципрофлоксацин по 500 мг 2 раза в сутки; левофлоксацин по 500 мг 1 раз в сутки), длительность курса составляет 4–6 недель (Naber KG., 2002). При этом предпочтительным является пероральный прием препаратов. Сокращение сроков антибактериальной терапии меньше 4 недель приводит к увеличению числа клинических рецидивов хронического простатита (Naber KG., 2003). Препятствием для широкого применения фторхинолонов в странах бывшего СНГ может являться нарастающая антибактериальная резистентность кишечной палочки и других уропатогенов (Johnson JR. et al., 2013), вызванная широким использованием данных препаратов для лечения инфекционно-воспалительных заболеваний других локализаций. В России количество резистентных к фторхинолонам внебольничных штаммов кишечной палочки приближается к 20 %, занимая при этом первое место в Европе, что требует более рационального их применения (Палагин И.С. и др., 2012). Вместе с тем, фторхинолоны обладают минимальной активностью против внутриклеточных возбудителей, играющих значительную роль в развитии ХП/СХТБ, как было указано выше. При длительном приеме ограничением может быть профиль безопасности данной группы препаратов.
Тетрациклины и макролиды рассматриваются как препараты резерва, используемые в случае ХП/СХТБ с подтвержденной или предполагаемой хламидийной и/или микоплазменной этиологией, верифицированной чувствительности к данным группам и резистентности к фторхинолонам, а также при наличии противопоказаний к применению фторхинолонов (EAU, 2014).
Тетрациклины хорошо накапливаются в ткани предстательной железы и обладают высокой эффективностью в отношении хламидий и микоплазм (EAU, 2014). Несмотря на нечувствительность большинства энтеробактерий к тетрациклинам, они могут быть потенциальной альтернативой фторхинолонам даже при лечении больных инфекционно-воспалительными заболеваниями, вызванными E.сoli (Johnson JR. et al., 2013). При наличии первичного или рецидивного хронического бактериального простатита и бактериологически подтвержденной чувствительности возбудителя к тетрациклинам может рассматриваться вопрос об использовании этих препаратов в качестве терапевтических средств первой линии, что должно способствовать снижению общепопуляционной резистентности к фторхинолонам. Эффективность терапии в таких случаях следует оценивать по динамике клинической и лабораторной картины заболевания, а также признакам микробиологической эрадикации возбудителя (Skerk V. et al., 2006). Среди тетрациклинов предпочтительным к применению является доксициклина моногидрат, который в отличие от доксициклина гидрохлорида не подвергается гидролизу и не повышает кислотность среды при растворении. В связи с этим доксициклина моногидрат не вызывает повреждение слизистой оболочки пищевода и не приводит к лекарственному эзофагиту. Доксициклина моногидрат (Юнидокс Солютаб) применяется в дозе 100 мг 2 раза в сутки, общим курсом 4–6 недель.
Антибактериальные препараты группы макролидов обладают высокой эффективностью в отношении хламидий и грамположительной микрофлоры, активны в отношении M.genitalium (джозамицин), хорошо проникают и накапливаются в ткани предстательной железы и относительно нетоксичны (EAU, 2014). Среди макролидов рекомендованы к применению джозамицин, который принимается по 500 мг 3 раза в сутки и азитромицин (500 мг 1 раз в сутки). Общий курс приема препаратов 4–6 недель.
Триметоприм сульфаметоксазол является потенциальной альтернативой фторхинолонам в связи с благоприятной фармакокинетикой (концентрации в интерстиции простаты и секрете железы очень высоки). Препарат применяется в дозировке 960 мг 2 раза в сутки, длительность курса составляет 12 недель. Однако применение препарата ограничивается быстро растущей резистентностью и достаточно высокой токсичностью (риск развития синдрома Стивена-Джонсона, нарушения почечной и печеночной функций при длительном применении) (Naber KG. et al., 2010).
Пациентам с хроническим простатитом/СХТБ, также как и при хроническом бактериальном простатите категории II, показана антибактериальная терапия в тех же дозировках. Данная терапия оправдана, так как может иметь место бактериальная инфекция, не выявленная при стандартном культуральном исследовании. В трех исследованиях, оценивавших эффективность антибактериальной терапии при хроническом простатите/СХТБ по сравнению с плацебо (Alexander et al., 2004, Nickel et al, 2003, Zhou et al, 2008) показано снижение выраженности симптомов по шкале CPSI в среднем на 6 баллов в группе антибактериальной терапии (Anothaisintawee T. et al., 2010). Прием антибактериальных препаратов следует проводить в течение 2 недель, затем проводится повторная оценка состояния пациента. При положительном культуральном исследовании диагностического материала специфического для простаты или при выраженном улучшении самочувствия пациента антибактериальная терапия продлевается до 4–6 недель.
При хроническом простатите/СХТБ четких схем терапии не разработано, что и является причиной неудовлетворительных результатов лечения. Если принимать во внимание, что вероятным этиологическим фактором являются «атипичные» микроорганизмы, подтвержденные применением ПЦР-диагностики простатического материала, то приоритеты назначения антибактериальных препаратов могут несколько меняться. Препаратами выбора больных негонококковым уретритом являются как раз тетрациклины, так как обладают выраженной активностью в отношении хламидий, микоплазм и уреаплазм (Винаров А.З. и др., 2009; Lipsky BA. et al., 2010). При этом тетрациклины обладают эффектом прямого противовоспалительного действия, что может иметь значение при комплексной терапии больных хроническим простатитом/СХТБ воспалительного типа (Yan ZH. et al., 2003). Положительным свойством тетрациклинов является активность в отношении грамположительных кокков, возможных возбудителей простатита (Ohkawa M. et al., 1993; Nickel JC. et al., 2008).
V. Skerk с соавт. (2006) и E. Vicari (2000) при лечении мужчин с простатитом и фактором бесплодия выявляли их инфицирование в том числе C.trachomatis и U.urealyticum, причем наблюдалась высокая резистентность к ципрофлоксацину. Показатели устойчивости к доксициклину и джозамицину были наименьшими (0,0–1,7%). ZH. Yan с соавт. (2003) выявил низкую чувствительность микоплазм к офлоксацину и эритромицину (29,4 и 54,8%), причем чувствительность данных патогенов к доксициклину и джозамицину сохранялась на высоком уровне (94,3 и 96,6 % соответственно). При наличии хронического простатита, вызванного «атипичными» возбудителями или микст-инфекцией, в протоколах лечения может быть рассмотрен вопрос о применении альтернативных фторхинолонам групп противомикробных средств, а именно макролидов (джозамицин, Вильпрафен®) и тетрациклинов (доксициклина моногидрат, Юнидокс Солютаб®), однако прямое соотношение их эффективности с фторхинолонами требует проведения многоцентровых исследований (табл. 6).
Таблица 6
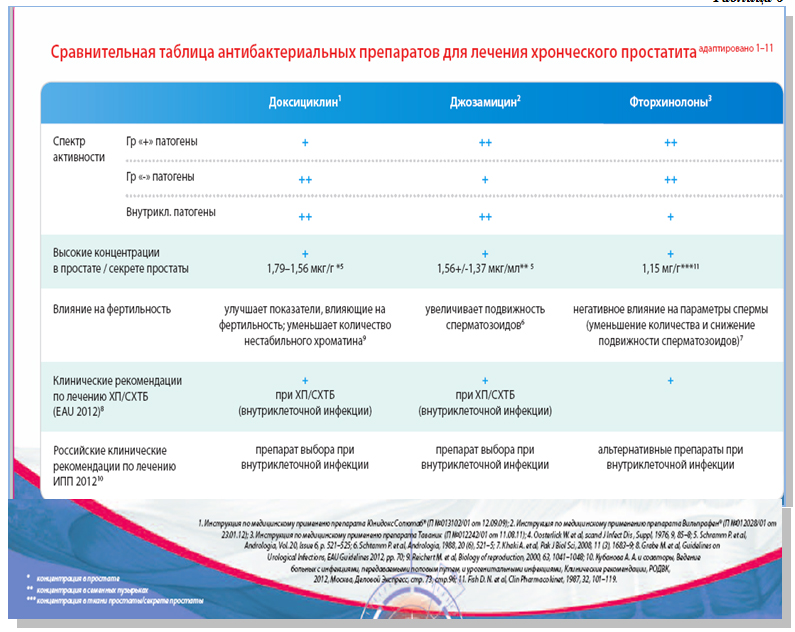
Ряд исследователей в качестве основного доказательства этиологического значения
Появляются работы об эффективности последовательной комбинации препаратов группы макролидов и тетрациклинов в лечении хронического простатита при наличии хламидийной инфекции (Smelov V. et al., 2004). Показано, что назначение комбинации из двух антибиотиков (последовательно, из разных фармакологических групп) позволяет улучшить результаты лечения больных с хроническим простатитом при хламидийной инфекции по сравнению с моноантибактериальной терапией. При отсутствии антибактериальных препаратов, вызывающих полное подавление хламидий (например, в случае предшествующей неэффективной терапии), назначение моноантибактериальной терапии неэффективно, при этом комбинированная терапия двумя антибиотиками из разных групп переносится лучше, чем монотерапия (Смелов В.Е., 2008).
α1-адреноблокаторы
Препараты группы α1-адреноблокаторов в комбинации с антибиотиками широко применяются в лечении хронического простатита бактериального генеза и СХТБ и их комбинация оказывает более выраженный эффект по сравнению с монотерапией. α1-адреноблокаторы, блокируя α1-адренорецепторы в предстательной железе и шейке мочевого пузыря (рис. 8), позволяют уменьшить обструктивные и ирритативные симптомы со стороны нижних мочевых путей, улучшить дренирование предстательной железы, восстановить отток секрета из протоков ацинусов (Barbalias GA. et al., 1998). Среди препаратов данной группы положительные эффекты выявлены у тамсулозина, доксазозина, теразозина, альфузозина и силодозина (Cheah PY. et al., 2003; Chen Y. et al., 2011).
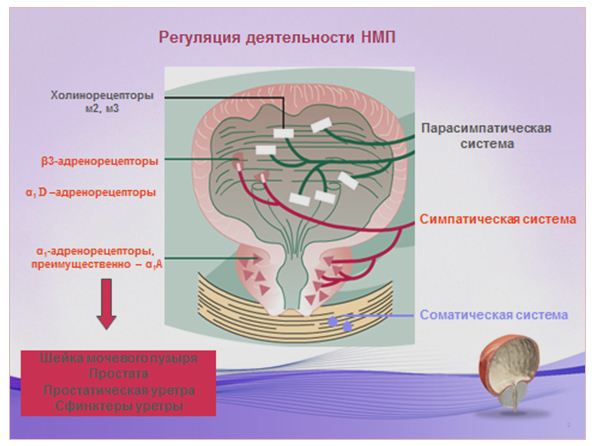
Рисунок 8. Расположение рецепторов и регуляция деятельности нижних мочевых путей
Последние систематические обзоры показали значительное улучшение общей выраженности симптомов, боли, расстройств мочеиспускания на фоне приема α1- адреноблокаторов и позволили рекомендовать их для лечения хронического простатита категорий II и III. При этом препараты оказались более эффективны у пациентов, ранее их не принимавших. Прием α1-адреноблокаторов целесообразно продолжать курсом от 4 до 12 недель (Nickel JC. et al., 2001; Anothaisintawee T. et al., 2011).
Отдельного внимания заслуживает уроселективный блокатор α1-адренорецепторов – тамсулозин. Препарат избирательно блокирует на α1А-адренорецепторы гладких мышц предстательной железы, шейки мочевого пузыря и простатической части уретры, в значительно меньшей степени экранирует α1D-адренорецепторы и практически не влияет на α1В-подтип рецепторов, расположенных в гладких мышцах сосудов. Основная часть остальных α1-адреноблокаторов, блокирующих параллельно и α1В-адренорецепторы, вызывает вазодилатацию и снижение артериального давления, что приводит к необходимости титрования дозы и ограничения их применения у пациентов с гипотонией. Тамсулозин благодаря своей селективности обладает высокой безопасностью в отношении сердечно-сосудистой системы и не требует титрования принимаемой дозы. Тамсулозин принимается по 0,4 мг (1 капсула) 1 раз в сутки после завтрака. Препарат вызывает минимальное количество побочных эффектов, самым значимым из которых следует считать ретроградную эякуляцию, развивающуюся у 3,1 % пациентов. В настоящее время наиболее безопасным является тамсулозин, который представляет собой пероральную систему контролируемого всасывания на протяжении всего желудочно-кишечного тракта, при этом в крови в течение суток поддерживается стабильная необходимая концентрация. Отсутствие пика выброса препарата обеспечивает минимальное количество побочных эффектов, частота ретроградной эякуляции при этом не превышает 1,9 % относительно приема традиционного тамсулозина (рис. 9). Это имеет важное значение, так как пациенты с хроническим простатитом – лица молодого возраста, ведущие активную половую жизнь. Тамсулозин в форме таблеток с контролируемым высвобождением, покрытых оболочкой, применяется в любое время суток, однократно, вне зависимости от приема пищи (Chapple CR. et al., 2005).
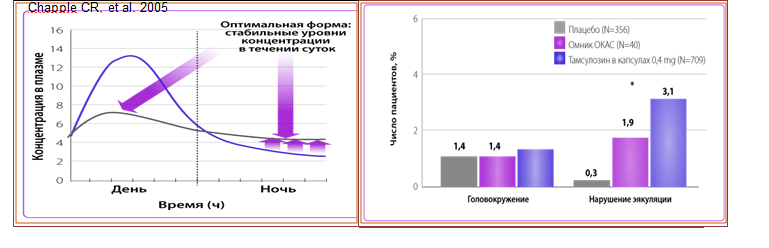
Рисунок 9. Уровень побочных эффектов при приеме традиционного тамсулозина и препарата в форме таблеток с контролируемым высвобождением, покрытых оболочкой (слева); распределение концентрации тамсулозина в плазме крови в течение суток при приеме традиционной формы в капсулах и формы таблеток с контролируемым высвобождением, покрытых оболочкой (справа)
Другие методы лечения
Применение нестероидных противовоспалительных препаратов при хроническом простатите/СХТБ в общем оценивается как умеренно эффективное. Среди НПВС целесообразно применение целекоксиба. Препарат оказывает статистически достоверное снижение боли у пациентов, но длительность приема ограничена в связи с возможным развитием выборочных эффектов (Zhao WP et al., 2009).
Опиаты вызывают незначительное облегчение симптомов при СХТБ, но имеются ограниченные данные их применения, при этом существует риск побочных эффектов наркомании и вторичного снижения качества жизни (Nickel JC. et al., 2006).
Ингибиторы 5-альфа-редуктазы (дутастерид, финастерид) на основании последних исследований не могут быть рекомендованы для использования в лечении хронического простатите/СХТБ в целом, но они могут снижать выраженность симптомов у отдельных групп пожилых мужчин с повышенным уровнем ПСА (Nickel JC. et al., 2011).
Интерес к использованию препарата аллопуринол возник на основании гипотезы о том, что воспаление предстательной железы вызывает рефлюкс мочи с высокой концентрацией пуриновых и пиримидиновых оснований. Тем не менее, положительные результаты эффективности аллопуринола не были подтверждены, кроме того, рандомизированное плацебо-контролируемое исследование аллопуринола в комбинации с офлоксацином не показало достоверного снижения симптомов (McNaughton CO, Wilt T., 2002).
Применение некоторых фитопрепаратов оказывало положительное действие. Экстракт пыльцы (Prostat/Poltit) показал значительное улучшение симптомов при СХТБ у мужчин. Рандомизированное плацебо-контролируемое исследование препарата Cernilton, другого экстракта пыльцы, показало клинически значимое улучшение симптомов в течение 12-недельного периода у пациентов с СХТБ IIIA. Эффективность кверцетина, являющегося полифенольным биофлавоноидом, имеющим антиоксидантные и противовоспалительные свойства, подтвердилась улучшением баллов NIH-CPSI (Shoskes DA. et al., 1999; Wagenlehner FM. et al., 2009).
Имеются статистически достоверные данные, что высокие дозы пентозана полисульфата (3 x 300 мг/сут) значительно улучшают общее клиническое состояние и качество жизни по сравнению с плацебо у мужчин с СХТБ (Nickel JC. et al., 2005).
Роль миорелаксантов (диазепам, баклофен) и противоэпилептического препарата прегабалин при лечении хронического простатита/СХТБ не отличалась от плацебо, поэтому данные препараты признаны неэффективными (Tugcu V. et al., 2007; Aboumarzouk OM. et al., 2012).
Периуретральные инъекции ботулинического токсина (BTX-A) снижают давление в проксимальном отделе уретры путем воздействия на афферентные ноцицептивные пути, что оказывает положительное действие на симптоматику у пациентов (Gottsch HP. et al., 2011).
Среди физических методов лечения СХТБ рекомендованными для применения могут считаться промежностная экстракорпоральная ударно-волновая терапия (Zimmermann R. et al., 2009), электроакупунктура (Lee SH. et al., 2009), стимуляция задних большеберцовых нервов (Kabay S. et al., 2009).
Хирургическое лечение, в том числе ТУР шейки мочевого пузыря, радикальная трансуретральная резекция предстательной железы, или, в частности, радикальная простатэктомия, имеет очень ограниченную роль и требует дополнительного изучения (Leskinen MJ et al., 2002).
Следует отметить, что качество жизни пациентов с хроническим простатитом/СХТБ резко уменьшается по мере увеличения или сохранения симптомов в течение длительного времени. Психологическое состояние пациентов также должно быть скорректировано путем целенаправленного лечения, особенно у пациентов, рефрактерных к медикаментозному лечению (Tripp DA et al., 2011).
Приложение 1
ИНДЕКС ШКАЛЫ СИМПТОМОВ ХРОНИЧЕСКОГО ПРОСТАТИТА И СИНДРОМА ТАЗОВЫХ БОЛЕЙ У МУЖЧИН ( NIH- CPSI)
(Litwin M. S., McNaughton-Collins M, 1999)
|
Домен I . Боль или дискомфорт.
|
|||||||||||
|
1. За последнюю неделю испытывали ли Вы боль или дискомфорт в следующих местах? |
Да |
Нет |
|||||||||
|
1а. Область между прямой кишкой и яичками (промежность) |
1 |
0 |
|||||||||
|
1б. Яички |
1 |
0 |
|||||||||
|
1в. Головка полового члена, вне связи с мочеиспусканием |
1 |
0 |
|||||||||
|
1г. Ниже пояса, в области лобка, мочевого пузыря, в паху |
1 |
0 |
|||||||||
|
2. За последнюю неделю испытывали ли Вы: |
Да |
Нет |
|||||||||
|
2а. Боль или жжение при мочеиспускании? |
1 |
0 |
|||||||||
|
2б. Боль или дискомфорт во время или после семяизвержения (оргазма)? |
1 |
0 |
|||||||||
|
3. Как часто Вы испытываете дискомфорт в областях, указанных в пункте 1 домена I ? |
|||||||||||
|
Никогда |
0 |
||||||||||
|
Редко |
1 |
||||||||||
|
Иногда |
2 |
||||||||||
|
Часто |
3 |
||||||||||
|
Обычно |
4 |
||||||||||
|
Всегда |
5 |
||||||||||
|
4. Какому номеру соответствует интенсивность боли, которую Вы испытывали за последнюю неделю? |
|||||||||||
|
0 |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
10 |
|
|
Нет боли |
Тяжелейшая боль |
||||||||||
|
Сумма баллов по домену I : |
|||||||||||
|
Домен II. Мочеиспускание.
|
|
|
5. Как часто за последнюю неделю Вы испытывали чувство неполного опорожнения мочевого пузыря после мочеиспускания? |
|
|
Никогда |
0 |
|
Меньше чем в 1 случае из 5 |
1 |
|
Меньше чем в половине случаев |
2 |
|
Примерно в половине случаев |
3 |
|
Более чем в половине случаев |
4 |
|
Почти всегда |
5 |
|
Таблица модифицирована с разрешения Litwin MS, McNaughton-Collins M ‘ Fowler FJ, et al. The NIH Chronic Prostatitis Symptom index (NIH-CPSI). Development and validation of a new outcomes measure. J Urol. In press. |
|
|
6. Как часто в течение последней недели Вам приходилось мочиться чаще чем каждые 2 часа? |
|
|
Никогда |
0 |
|
Менее чем 1 раз из 5 |
1 |
|
Менее чем в половине случаев |
2 |
|
В половине случаев |
3 |
|
Более чем в половине случаев |
4 |
|
Почти всегда |
5 |
|
Сумма баллов по домену II : |
|
|
Домен III . Влияние симптомов на Вашу жизнь.
|
|
|
7. Как часто за последнюю неделю имеющиеся у Вас симптомы мешали Вам делать то, чем Вы обычно занимаетесь (работа, досуг и т.д.)? |
|
|
Никогда |
0 |
|
Незначительно |
1 |
|
Умеренно или некоторой степени |
2 |
|
Очень сильно |
3 |
|
8. Как часто за последнюю неделю Вы думали об имеющихся у Вас симптомах? |
|
|
Никогда |
0 |
|
Незначительно |
1 |
|
Умеренно или некоторой степени |
2 |
|
Очень сильно |
3 |
|
Сумма баллов по домену III: |
|
|
Домен IV . Качество жизни.
|
|
|
9. Как бы Вы чувствовали себя, если бы Вам довелось провести остаток жизни с теми симптомами, которые наблюдались у Вас в течение последней недели? |
|
|
Замечательно |
0 |
|
Удовлетворенным |
1 |
|
В большей степени удовлетворенным |
2 |
|
Смешанно (наполовину удовлетворенным, наполовину нет) |
3 |
|
В большей степени неудовлетворенным |
4 |
|
Несчастным |
5 |
|
Ужасно |
6 |
Сумма баллов по доменам Индекса шкалы симптомов |
|
|
Боль: Сумма подпунктов 1а, 1б, 1в, 1 г, 2а, 2б, 3 и пункта 4 |
|
|
Симптомы, связанные с мочеиспусканием: Сумма пунктов 5 и 6 |
|
|
Влияние на качество жизни: Сумма пунктов 7, 8, и 9 |
|
|
Боль и мочеиспускание: Сумма пунктов от 1 до 6 |
|
|
Общая сумма баллов: |
|
|
(1) Подсчитайте отдельно сумму баллов по доменам (боль, мочеиспускание, влияние на Вашу жизнь, качество жизни). (2) Сложите сумму баллов по доменам боль и мочеиспускание (интервал 0-31), получив при этом “оценку выраженности симптомов”. Незначительно выраженные симптомы = 0-9 Средневыраженные симптомы =10-18 Тяжелые симптомы =19-31. Конец формы (3) Рассчитайте и запишите общую сумму баллов (интервал 0-43), которая определяется как “общая оценка”. Оцените пациента по данной шкале при первом визите и затем периодически проводите оценку в ходе лечения или наблюдения, сравнивая с изначальным показателем и с установленными нормами. |
|
СПИСОК ЛИТЕРАТУРЫ
1. Aboumarzouk OM, Nelson RL. Pregabalin for chronic prostatitis. Cochrane Database Syst Rev. 2012 Aug; 8: CD009063.
2. Aleander RB., Trissel D. Chronic prostatitis: results of an Internet survey // Urology. – 1996. Oct; 48(4): 568–74.
3. Andreu A., Stapleton AE., Fennell C., et al. Urovirulence determinants in Escherichia coli strains causing prostatitis. J Infect Dis 1997; 176:464–9.
4. Anothaisintawee T, Attia J, Nickel JC, Thammakraisorn S, Numthavaj P, McEvoy M, Thakkinstian A. Management of chronic prostatitis/chronic pelvic pain syndrome: a systematic review and network meta-analysis JAMA. 2011 Jan 5;305(1):78–86. doi: 10.1001/jama.2010.1913.
5. Arakawa S., Matsui T., Gohji K., et al. Prostatitis – the Japanese viewpoint. Int J Antimicrob Agents 1999; 11:201–3.
6. Barbalias GA., Nikiforidis G., Liatsikos EN. Alpha-blockers for the treatment of chronic prostatitis in combination with antibiotics // J. Urol. 1998 Mar; 159(3):883–7.
7. Berger RE., Ciol МА., Rothman I., Turner JA. Pelvic tenderness is not limited to the prostate in chronic prostatitis/chronic pelvic pain syndrome (CPPS) type IIIA and IIIB: comparison of men with and without CP/CPPS // Urology 2007, 7:17.
8. Brunner H., Weidner W., Schiefer H-G. Studies of the role of Ureaplasma urealyticum and Mycoplasma hominis in prostatitis // J.Infect. Disl. – 1983. – Vol.147. – P.807.
9. Carver BS., Bozeman CB., Williams BJ., Venable DD. The prevalence of men with National Institutes of Health category IV prostatitis and associacion with serum prostate specific antigen // J. Urol. 2003 May; 169 (2): 589–91.
10. Chapple CR, Lorenz J, Mortensen R, et al. Tamsulosin Oral Controlled Absorption System (OCAS) in patients with lower urinary tract symptoms suggestive of benign prostatic hyperplasia (LUTS/BPH):effi cacy and tolerability in a phase 2b dose-response study. 2005a. Eur Urol Suppl, 4:25–32.
11. Chen Y, Wu X, Liu J, et al. Effects of a 6-month course of tamsulosin for chronic prostatitis/chronic pelvic pain syndrome: A multicenter, randomized trial. World J Urol 2011 Jun; 29(3):381–5.
12. Cheah PY, Liong ML, Yuen KH, et al. Terazosin therapy for chronic prostatitis/chronic pelvic pain syndrome: a randomized, placebo controlled trial. J Urol 2003 Feb;169(2):592–6.
13. Collins MM., Stafford FS., O`Leary MP. How common is proststitis? A national survey of fhysician visits // J. Urology. – 1998. – Vol.159. – P. 1224–1228.
14. Choi YS., Kim KS., Choi SW. et al. Microbiological etiology of bacterial prostatitis in general hospital and primary care clinic in Korea. Prostate Int. 2013; 1(3):133–138.
15. Cohen JM., Fagin AP., Hariton E. et al. Therapeutic intervention for chronic prostatitis/chronic pelvic pain syndrome (CP/CPPS): a systematic review and meta-analysis. PLoS One. 2012;7(8):e41941.
16. Doble A., Harris JR., Taylor–Robinson D. Prostatodynia and herpes simplex virus infection. Urology 1991; 38:247–8.
17. Domingue GJ., Human LG., Hellstrom WJ. Hidden microorganisms in “abacterial” prostatitis/prostatodinia. J. Urol 1997; 157:952.
18. Domingue GJ. Microbiological aspects of prostatitis. In: Textbook on prostatitis. Oxford: ISIS Medical Media Ltd.; 1999. P. 69–81.
19. Drach GW., Fair WR., Meares EM. et al. Classification of bening diseases associated with prostatic pain: prostatitis or prostatodynia? // J. Urol. – 1978. – Vol.120. – P.226.
20. European Association of Urology. Guidelines on chronic pelvic pain, 2003. Available from www.uroweb.org.
21. Fall M. et al. EAU Guidelines on Chronic Pelvic Pain. In: EAU Guidelines, edition published at the 18th Annual EAU Congress, Madrid, 2003.
22. Feldman HA., Goldstein I., Hatzichristou DG., Krane RJ., McKinlay JB. Impotence and its medical and psychologicalcorrelates Results of the Massachusets Male Aging Stady // J. Urol. – 1994. – P.54–61.
23. Yang CC, Berger RE. A pilot study of botulinum toxin A for male chronic pelvic pain syndrome. Scand J. Urol. Nephrol. 2011 Feb;45(1):72–6.
24. Guidelines on urological infections, European Association of Urology, 2014.
25. Johnson JR., Kuskowski MA., Gajewski A. et al. Extended virulence genotypes and phylogenetic background of Escherichia coli isolates from patients with cystitis, pyelonephritis, or prostatitis. J Infect. Dis. 2005;191:46–50.
26. Johnson JR., Drawz SM., Porter S. et al. Susceptibility to alternative oral antimicrobial agents in relation to sequence type ST131 status and Coresistance phenotype among recent Escherichia coli isolates from U.S. veterans. Antimicrob. Agents Chemother. 2013;57(10):4856–4860.
27. Kabay S, Kabay SC, Yucel M, et al. Efficiency of posterior tibial nerve stimulation in category IIIB chronic prostatitis/chronic pelvic pain: a Sham-Controlled Comparative Study. Urol Int. 2009; 83(1): 33–8.
28. Kong F., Ma Z., Gilbert GL. Species identification and subtyping of Ureaplasma parvum and Ureaplasma urealyticum using PCR-based assay. // Journal of Clinical Microbiology, 2000, Mar., 1175–1179.
29. Krieger JN. Classification, epidemiology and implications of chronic prostatitis in North America, Europe and Asia. Minerva Urol. Nefrol. 2004; 56:99–107.
30. Krieger JN., Ross SO., Limaye AP., Riley DE. Inconsistent localization of gram–positive bacteria to prostate–specific specimens from patients with chronic prostatitis. Urology 2005; 66:721–5.
31. Lee JC., Muller C.H., Rothman I. et al. Prostate biopsy culture findings of men with chronic pelvis pain syndrome do not differ from those of healthy controls // J. Urology 2003 Feb; 169(2):584–8.
32. Lee SH, Lee BC. Electroacupuncture relieves pain in men with chronic prostatitis/chronic pelvic pain syndrome: three-arm randomized trial. Urology. 2009 May;73(5):1036–41.
33. Leskinen MJ, Kilponen A, Lukkarinen O, et al. Transurethral needle ablation for the treatment of chronic pelvic pain syndrome (category III prostatitis): a randomized, sham-controlled study. Urology. 2002 Aug;60(2):300–4.
34. Lin HP., Lu HX. Analysis of detection and antimicrobial resistance of pathogens in prostatic secretion from 1186 infertile men with chronic prostatitis. Zhonghua Nan KeXue. 2007;13(7):628–631.
35. Lipsky BA., Byren I., Hoey CT. Treatment of bacterial prostatitis. Clin. Infect Dis. 2010;50(12):1641–1652.
36. Litwin MS., McNaughton-Collins M. The NIH Chronic Prostatitis Symptom Index (NIH-CPSI): Development and Validation of a New Outcomes Measure // J. Urology. – 1999, vol. 159, suppl. 1, in abstracts.
37. McNaughton Collins M., Pontari MA., O’Leary MP. et al. Quality of life is impaired in men with chronic prostatitis: the Chronic Prostatitis Collaborative Research Network. J Gen. Intern. Med. 2001; 16:656–662.
38. McNaughton CO, Wilt T. Allopurinol for chronic prostatitis. Cochrane Database Syst Rev. 2002;(4): CD001041.
39. Moon TD., Hagen L., Heisey DM. Urinary symptomatology in youngermen // Urology. – 1997. – Vol.50. – P. 700 – 703.
40. Naber KG., Schaeffer AJ., Heyns CF. et al. Urogynetal Infections. ICUD 2010.
41. Naber KG. Lomefloxacin versus ciprofloxacin in the treatment of chronic bacterial prostatitis. Int J Antimicrob Agents 2002; 20:18–27.
42. Naber KG. Chronic (Bacterial) Prostatitis. Lectures in Hospital Infections. Part Two: Complicated Urinary Tract Infections. London: 2003. P. 13–31.
43. National Institutes of Health Summary Statement: National Institutes of Health / National Institutes of Diabetes and Degestive and Kindney Disease workshop on chronic prostatitis. Bethesda. Md: December 1995.
44. Neal DE., Moon TD. Use of terazosin in prostatodynia and validation of a symptom score questionnaire // J. Urology. – 1994. – Vol.43. – P. 460
45. Nickel JC., Olson ME., Barabas A. et al. Pathogenesis of chronic bacterial prostatitis in an animal model. Br. J Urol. 1990;66:47–54.
46. Nickel JC. The Pre and Post Massage Test (PPMT): a simple screen for prostatitis. Tech Urol. 1997; 3:38–43.
47. Nickel JC., Nigro N., Valiquette L. et al. Diagnosis and treatment of prostatitis in Canada // J. Urology. – 1998. – Vol.52. – P. 797–802.
48. Nickel JC, Weidner W. Chronic prostatitis: current concepts and antimicrobial therapy. Infect. Urol. – 2000; – 13: –22–8.
49. Nickel JC., Downey J., Hunter D. et al. Prevalence of prostatitis-like symptoms in a population based study using the National Institutes of Health chronic prostatitis symptom index. J. Urol. 2001;165:842–845.
50. Nickel JC., Downey J. et al. Predictors of patient response to antibiotic therapy for the chronic prostatitis/chronic pelvic pain syndrome: a prospective multicenter clinical trial // J Urol., 2001. – 165(5): 1539 — 44.
51. Nickel JC. Classification and diagnosis of prostatitis: a gold standard? Andrologia 2003; 35:160–7.
52. Nickel JC., Alexander RB., Schaeffer AJ., et al. Leukocytes and bacteria in men with chronic prostatitis/chronic pelvic pain syndrome compared to asymptomatic controls. J. Urol 2003; 170:818–22.
53. Nickel JC., Moon T. Chronic bacterial prostatitis: an evolving clinical enigma. Urology 2005; 66:2–8.
54. Nickel JC, Forrest JB, Tomera K. et al. Pentosan polysulfate sodium therapy for men with chronic pelvic pain syndrome: a multicenter, randomized, placebo controlled study. J Urol 2005 Apr; 173(4):1252–5.
55. Nickel JC. Opioids for chronic prostatitis and interstitial cystitis: lessons learned from the 11th World Congress on Pain. Urology. 2006 Oct;68(4):697–701.
56. Nickel JC., Xiang J. Clinical significance of nontraditional bacterial uropathogens in the management of chronic prostatitis. J Urol. 2008;179:1391–1395.
57. Nickel JC, Roehrborn C, Montorsi F. et al. Dutasteride reduces prostatitis symptoms compared with placebo in men enrolled in the REDUCE study. J. Urol. 2011 Oct;186(4):1313–8.
58. Ohkawa M, Yamaguchi K, Tokunaga S, et al. Antimicrobial treatment for chronic prostatitis as a means of defining the role of Ureaplasma urealyticum. Urol. Int 1993;51(3):129–32.
59. Ostaszewska I. Chlamydia trachomatis as a probable cause of prostatitis. Int J STD/AIDS 2000; 11:482–3.
60. Potts JM., Sharma R., Pasqualotto F., et al. Association of Ureaplasma urealyticum with abnormal reactive oxygen species levels and absence of leukocytospermia. J. Urol. 2000; 163:1775–8.
61. Radonic A., Kovacevic V., Narkotic A. et al. The Clinical Significance of Ureaplasma urealyticum in chronic prostatitis // J. Chemother. – 2009;21(4):465–6
62. Riegel P., Ruimy R., de Briel D., et al. Corynebacterium seminale sp. nov., a new species associated with genital infections in male patients. J. Clin. Microbiol 1995; 33:2244–9.
63. Roberts RO., Jacobsen SJ., Rhodes T. A community bases study on the prevalence of prostatitis // J. Urology. – 1997. – Vol.157. – P. 247a.
64. Schaeffer AJ., Wendel EF., Dunn JK., Grayhack JT. Prevalence and significance of prostatic inflammation. J Urol 1981; 125:215–9.
65. Shoskes DA, Zeitlin SI, Shahed A, et al. Quercetin in men with category III chronic prostatitis: a preliminary prospective, double-blind, placebo-controlled trial. Urology. 1999 Dec;54(6):960–3.
66. Skerk V., Krhen I., Schonwald S. et al. The role of unusual pathogens in prostatitis syndrome. Int. J. Antimicrob. Agents. 2004;24(Suppl. 1):S53–56.
67. Skerk V., Mareković I., Markovinović L. et al. Comparative randomized pilot study of azithromycin and doxycycline efficacy and tolerability in the treatment of prostate infection caused by Ureaplasmaurealyticum. Chemotherapy. 2006;52(1):9–11.
68. Smelov V., Gorelov A., Smelova N., Krylova T. Singledrug or combined antibacterial therapy in the treatment of patients with chronic prostatitis and Chlamydia trachomatis? Int J Antimicrob Agents 2004; 23(Suppl. 1):S83–S87.
69. Tripp DA, Nickel JC, Katz L. A feasibility trial of a cognitive-behavioural symptom management program for chronic pelvic pain for men with refractory chronic prostatitis/chronic pelvic pain syndrome. Can Urol Assoc J. 2011 Oct;5(5):328–32.
70. True LD., Berger RE., Rothman I., Ross SO., Krieger JN. Prostate histopathology and the chronic prostatitis/chronic pelvic pain syndrome: a prospective biopsy study // J. Urol. 1999 Dec;162(6):2014–8.
71. Tugcu V, Tasçi AI, Fazlioglu A. et al. A placebo-controlled comparison of the efficiency of triple- and monotherapy in category III B chronic pelvic pain syndrome (CPPS). Eur. Urol. 2007 Apr;51(4):1113–7; discussion 1118.
72. Vicari E. Effectiveness and limits of antimicrobial treatment on seminal leukocyte concentration and related reactive oxygen species production in patients with male accessory gland infection. Hum Reprod. 2000;15(12):2536–2544.
73. Wagenlehner FM, Schneider H, Ludwig M. et al. A pollen extract (Cernilton) in patients with inflammatory chronic prostatitis-chronic pelvic pain syndrome: a multicentre, randomised, prospective, double-blind, placebo-controlled phase 3 study. Eur. Urol. 2009 Sep;56(3):544–51.
74. Weidner W., Schiefer HG., Krauss H., et al. Chronic prostatitis: a thorough search for etiologically involved microorganisms in 1461 patients. Infection 1991; 19(Suppl. 3):S119–S125.
75. Weidner W., Schiefer H-G. Inflammatory disease of the prostate: frequency and pathogenesis / In: Garraway M., ed. Epidemiology of prostate disease. – Berlin, Heidelberg, New York: Springer, 1995. – P. 85–93.
76. Wise GJ., Shteynshlyuger A. Atypical infections of the prostate. Curr. Prostate Rep. 2008;6:86–93.
77. Yan ZH., Zhou M., Zhang W. et al. Prevalence and drug tolerance of mycoplasma in patients with urogenital inflammation Zhonghua Nan KeXue. 2003; 9(8):599–600, 603.
78. Zermann DH., Ishigooka M., Doggweiler R., Schmidt RA. Neurourological insights into the etiology of genitourinary pain in men. J. Urol. 1999; Mar, 161 (3):903–8.
79. Zhao WP, Zhang ZG, Li XD, et al. Celecoxib reduces symptoms in men with difficult chronic pelvic pain syndrome (Category IIIA). Braz J. Med Biol Res. 2009 Oct; 42(10):963–7.
80. Zimmermann R, Cumpanas A, Miclea F, et al. Extracorporeal shock wave therapy for the treatment of chronic pelvic pain syndrome in males: a randomised, double-blind, placebo-controlled study. Eur. Urol. 2009 Sep;56(3):418–24.
81. Аляев Ю.Г., Григорян В.А., Аленов С.Н. и соавт. Комплексная медикаментозная терапия хронического простатита. Русский медицинский журнал. 2005; 13 (25): 1628–78.
82. Аль-Шукри С.Х., Д.Н. Солихов. Современные методы лечения хронического простатита //Нефрология. – 2009 том 13. – №2. – с. 86–91.
83. Арнольди Э.К. Хронический простатит: проблемы, опыт, перспективы // Изд. «Феникс». – Ростов-на-Дону. 1999. – 320 с.
84. Белова А.Н., Крупина В.Н. Хроническая тазовая боль. Руководство для врачей под ред. А.Н. Беловой и В.Н. Крупина. М., Антидор, 2007. – 288 с.
85. Винаров А.З., Аляев Ю.Г., Фиев Д.Н. и др. Микоплазменная инфекция предстательной железы и ее возможная роль в патогенезе рака простаты. Андрология и генитальная хирургия. 2009;4:18–22.
86. Глыбочко П.В., Аляев Ю.Г. Практическая урология. Руководство для врачей / Под ред. П.В. Глыбочко, Ю.Г. Аляева. М.: Медфорум, 2012. 352 с.
87. Ефремов Е.А., Дорофеев С.Д., Панюшкин С.М. и др. Сексуальные нарушения при хроническом простатите. Лечащий врач. – 2005; 127: 33–36.
88. Капто А.А. Место простатита среди других заболеваний. // Вторая Всероссийская конференция «Мужское здоровье». М., 2006. – С. 58–59.
89. Кривобородов Г.Г., Школьников М.Е., Горчханов М.А. Диагностика и лечение синдрома хронической тазовой боли у мужчин // Лечащий врач. – 2004. – 9: 26-30.
90. Лопаткин Н.А. Урология. Национальное руководство. Под ред. Н.А. Лопаткина. М., Геотар-Медиа. 2009. 1024 с.
91. Лоран О.Б., Сегал А.С. Хронический простатит // Материалы Х Российского съезда урологов. М., 2002. – С.209–223.
92. Лоран О.Б., Сегал А.С. Воспалительные заболевания предстательной железы // Мужское здоровье – интернет журнал ( www.uro.ru). – 2003.
93. Набер К. Оптимальная терапия инфекций мочевыводящих путей. Клин. микробиол. антимикроб. химиотер. 1999; 1:23–30.
94. Неймарк А.И., Ломшаков А.А. Цветовая ультразвуковая ангиография в оценке результатов лечения хронического простатита// Урология 2000. – №6. – С.21–23.
95. Палагин И.С., Сухорукова М.В., Дехнич А.В. и др. Современное состояние антибиотикорезистентности возбудителей внебольничных инфекций мочевых путей в России: результаты исследования «ДАРМИС» (2010–2011). Клин. Микробиол. Антимикроб. Химиотер. 2012; 14 (4): 280–302.
96. Пушкарь Д.Ю., Раснер П.И. Простатит. Библиотека пациента РМЖ, Урология, 2013 – №18.
97. Смелов В.Е. Выбор антибактериальной терапии у больных с хроническим простатитом хламидийной этиологии / Автореферат диссертации на соискательство степени кандидата медицинских наук, С.–Пб, 2008.
98. Солихов Д.Н. Динамика уролфлоуметрических показателей у больных хроническим абактериальным простатитом на фоне лечения тамсулозином //Известия Академии Наук Республики Таджикистан – 2009 – №3 – (168). – С. 92–97.
99. Ткачук В.Н. Хронический простатит. М.: Медицина для всех. – 2006. – 112 с.
100. Яноков Р.В., Куликов В.П., Неймарк А.И. Трансректальное триплексное сканирование в диагностике заболеваний предстательной железы // Визуализация в клинике. 1995. – №7. – С. 33–36.







