Семинары
Уважаемые коллеги!
На свидетельстве участника семинара, который будет сгенерирован в случае успешного выполнения Вами тестового задания, будет указана календарная дата Вашего он-лайн участия в семинаре.
Семинар "МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ БОЛЬНЫХ С АРТЕРИАЛЬНОЙ ГИПЕРТОНИЕЙ В РАЗЛИЧНЫХ КЛИНИЧЕСКИХ СИТУАЦИЯХ"
Автор: Мычка Виктория Борисовна, доктор мед. наук, профессор кафедры терапии, клинической фармакологии и скорой мед. помощи МГМСУ, член рабочей группы Гипертония и Сердце Европейского общества кардиологов, председатель секции Метаболический синдром Российского кардиологического общества.
Проводит: Республиканский Институт Последипломного Обучения Врачей
Рекомендован по специальностям: Кардиология, Ревматология, Семейная медицина/Терапия
Просмотров: 4 588
Дата проведения:
ОПРЕДЕЛЕНИЕ
Артериальная гипертензия (Гипертоническая болезнь в России, эссенциальная гипертензия в зарубежной литературе) – хронически протекающее заболевание, основным проявлением которого является артериальная гипертензия, не связанная с наличием патологических процессов, при которых повышение артериального давления обусловлено известными, в современных условиях часто устраняемыми причинами (“симптоматические артериальные гипертензии”).

ЧТО ВАЖНО ЗНАТЬ?
Чем выше уровень артериального давления, тем более возрастает риск развития острого инфаркта миокарда, острого нарушения мозгового кровообращения, десекции аорты, нарушения функции почек и других сердечно-сосудистых осложнений.
ДИАГНОСТИКА АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ
Для первичного пациента необходимо установить наличие АГ. Со времени последних Европейских рекомендаций изменился подход к этому вопросу. Введено такое понятие, как цифры домашнего АД, по средним значениям которого можно ориентироваться в постановке диагноза АГ.
Определение артериальной гипертонии по офисным и внеофисным значениям артериального давления
КАТЕГОРИЯ САД, мм рт.ст. ДАД, мм рт.ст.
Офисное АД ≥140 и/или ≥90
Амбулаторное АД:
Дневное (бодрствование) ≥135 и/или ≥85
Ночное (сон) ≥120 и/или ≥70
Суточное ≥130 и/или ≥80
Домашнее АД ≥135 и/или ≥85
ОСОБЕННОСТИ АНАМНЕЗА
Большое внимание следует уделять тщательному сбору анамнеза, что поможет правильно оценить генез АГ, состояние пациента, неудачи предшествующей терапии и определить оптимальную тактику обследования и лечения.

НА ЧТО НЕОБХОДИМО ОБРАТИТЬ ВНИМАНИЕ ПРИ СБОРЕ АНАМНЕЗА
- Длительность и прежние значения повышенного АД, включая домашние.
- Вторичная гипертония
а) семейный анамнез ХБП (поликистоз почек);
б) в анамнезе болезни почек, инфекций мочевых путей, гематурии, злоупотребления обезболивающими (паренхиматозные заболевания почек);
в) прием пероральных контрацептивов, солодки, карбеноксолоны, сосудосуживающих капель в нос, кокаина, амфетамина, глюко- и минералокортикоидов, нестероидных противовоспалительных средств, эпоэтина бета, циклоспорина;
г) повторные эпизоды потливости, головной боли, тревоги, сердцебиения (феохромоцитома);
д) периодическая мышечная слабость и судороги, никтурия (гиперальдостеронизм);
е) симптомы, позволяющие предполагать заболевания щитовидной железы.
- Факторы риска
а) семейный и личный анамнез АГ и ССЗ;
б) семейный и личный анамнез дислипидемии;
в) семейный и личный анамнез сахарного диабета (препараты, показатели гликемии, полиурия);
г) курение;
д) особенности питания;
е) динамика массы тела, ожирение;
ж) уровень физической активности;
з) храп, апноэ во сне (сбор информации также от партнера);
и) низкая масса тела при рождении.
- Анамнез и симптомы поражения органов-мишеней и сердечно-сосудистых заболеваний
а) головной мозг и зрение: головная боль, головокружение, нарушение зрения, ТИА, чувствительные или двигательные нарушения, инсульт, реваскуляризация сонной артерии;
б) сердце: боль в груди, одышка, отек лодыжек, инфаркт миокарда, реваскуляризация, обмороки, сердцебиения в анамнезе, аритмии, особенно фибрилляция предсердий;
в) почки: жажда, полиурия, никтурия, гематурия;
г) периферические артерии: холодные конечности, перемежающаяся хромота, расстояние безболевой ходьбы, периферическая реваскуляризация;
д) храп, хронические заболевания легких, апноэ сна;
е) когнитивная дисфункция.
- Лечение АГ
а) текущая антигипертензивная терапия;
б) предшествующая антигипертензивная терапия;
в) данные о приверженности или недостаточной приверженности к лечению;
г) эффективность и побочные эффекты препаратов.
ЛАБОРАТОРНЫЕ И ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ
Обследование больного с АГ должно состоять из двух этапов. Первый – рутинные исследования, результаты которых помогут врачу получить представление о состоянии пациента, диагнозе, поражении органов-мишеней и определиться с необходимостью более подробного обследования на втором этапе.
Рутинные тесты
Гемоглобин и/или гематокрит
Глюкозы плазмы натощак
Общий холестерин, холестерин липопротеинов низкой плотности, холестерин липопротеинов высокой плотности в сыворотке
Триглицериды сыворотки натощак
Калий и натрий сыворотки
Мочевая кислота сыворотки
Креатинин сыворотки (с расчетом СКФ)
Анализ мочи с микроскопией осадка, белок в моче по тест-полоске, анализ на микроальбуминурию
ЭКГ в 12 отведениях
Дополнительные методы обследования, с учетом анамнеза, данных физикального обследования и результатов рутинных лабораторных анализов:
HbA1c, если глюкоза плазмы натощак > 5,6 ммоль/л (102 мг/дл) или если ранее был поставлен диагноз диабета;
оценка протеинурии (при положительном результате); калий и натрий в моче и их соотношение;
домашнее и суточное амбулаторное мониторирование АД;
ЭхоКГ;
Холтеровское ЭКГ-мониторирование (в случае аритмий);
УЗДГ сонных артерий;
УЗИ исследование периферических артерий/брюшной полости;
измерение скорости пульсовой волны;
лодыжечно-плечевой индекс;
фундоскопия;
расширенное обследование (обычно проводится соответствующими специалистами)
углубленный поиск признаков поражения головного мозга, сердца, почек и сосудов, обязателен при резистентной и осложненной АГ.
Поиск причин вторичной АГ, если на то указывают данные анамнеза, физикального обследования или рутинные и дополнительные методы исследования
А ЧТО ЖЕ ПРИ ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНИ?
Необходимо оценить:
- Уровень повышения артериального давления.
- Наличие других факторов риска.
- Органных поражений.
- Имеющихся ассоциированных сердечно-сосудистых и почечных заболеваний.
- Сердечно-сосудистый риск для определения тактики ведения и лечения.

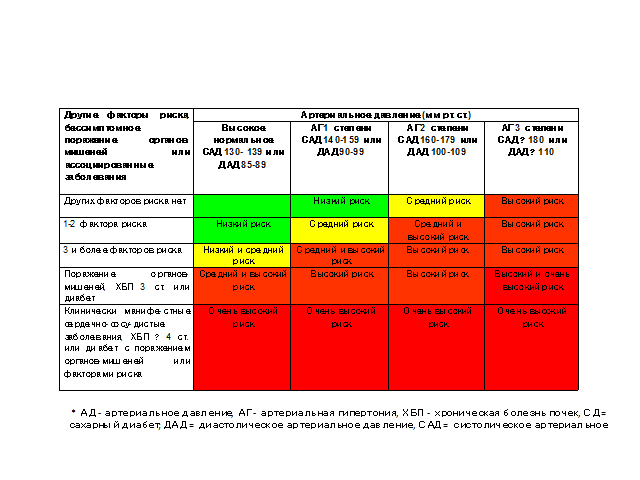
Факторы риска
Мужской пол
Возраст (≥55 лет у мужчин, ≥65 лет у женщин)
Курение
Дислипидемия:
общий холестерин >4,9 ммоль/л (190 мг/дл) и/или
холестерин ЛПНП >3,0 ммоль/л (115 мг/дл) и/или
холестерин ЛПВП: <1,0 ммоль/л (40 мг/дл) у мужчин, <1,2 ммоль/л (46 мг/дл) у женщин и/или
триглицериды >1,7 ммоль/л (150 мг/дл)
Глюкоза плазмы натощак 5,6–6,9 ммоль/л (102–125 мг/дл)
Нарушение толерантности к глюкозе
Ожирение [ИМТ ≥30 кг/м2]
Абдоминальное ожирение (окружность талии: ≥102 см у мужчин, ≥88 см у женщин) (для лиц европейской расы)
Семейный анамнез ранних сердечно-сосудистых заболеваний (<55 лет у мужчин, <65 лет у женщин).
Бессимптомное поражение органов-мишеней
Пульсовое давление (у лиц пожилого и старческого возраста) ≥60 мм рт.ст.
Электрокардиографические признаки ГЛЖ (индекс Соколова-Лайона >3,5 мВ,RaVL >1,1 мВ; индекс Корнелла >244 мв х мсек) или
Эхокардиографические признаки ГЛЖ [индекс МЛЖ: >115 г/м2 у мужчин, 5 г/м2 у женщин (ППТ)]
Утолщение стенки сонных артерий (комплекс интима-медиа >0,9 мм) или бляшка
Скорость каротидно-феморальной пульсовой волны >10 м/сек
Лодыжечно-плечевой индекс <0,9
ХБП с рСКФ 30–60 мл/мин/1,73 м2 (ППТ)
Микроальбуминурия (30–300 мг в сутки) или соотношение альбумина к креатинину (30–300 мг/г; 3,4–34 мг/ммоль) (предпочтительно в утренней порции мочи).
Сахарный диабет:
Глюкоза плазмы натощак ≥7,0 ммоль/л (126 мг/дл) при двух измерениях подряд и/или
HbA1c >7% (53 ммоль/моль) и/или
Глюкоза плазмы после нагрузки >11,0 ммоль/л (198 мг/дл).
Уже имеющиеся сердечно-сосудистые или почечные заболевания
Цереброваскулярная болезнь: ишемический инсульт, кровоизлияние в мозг, транзиторная ишемическая атака
ИБС: инфаркт миокарда, стенокардия, коронарная реваскуляризация методом ЧКВ или АКШ
Сердечная недостаточность, включая сердечную недостаточность с сохранной фракцией выброса
Клинически манифестное поражение периферических артерий
ХБП с рСКФ <30 мл/мин/1,73м2 (ППТ); протеинурия (>300 мг в сутки)
Тяжелая ретинопатия: кровоизлияния или экссудаты, отек соска зрительного нерва
СТРАТИФИКАЦИЯ СЕРДЕЧНО-СОСУДИСТОГО РИСКА
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
При подозрении на вторичный характер АГ необходимо проводить обследование, направленное на выявление той или иной формы симптоматической АГ.
Вторичные формы артериальной гипертонии
Симптоматическая эндокринная АГ
Симптоматическая почечная АГ
Симптоматическая АГ при поражениях крупных артериальных сосудов и сердца
Нейрогенная симптоматическая АГ, обусловленная органическими поражениями ЦНС
АГ на фоне приема лекарственных средств или экзогенных веществ
ЛЕЧЕНИЕ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ
Когда начинать медикаментозное лечение АГ?
Начало антигипертензивной терапии зависит не только от степени повышения АД, но и от наличия факторов риска и сопутствующих ассоциированных состояний. Эксперты Европейского общества кардиологов предлагают врачам следующий алгоритм:
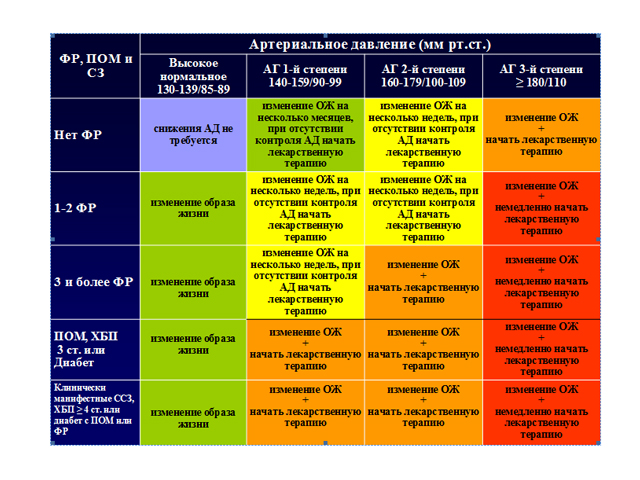
Успех медикаментозного лечения АГ во многом зависит от достижения целевых показателей АД. Доказано существенное снижение риска фатальных сердечно-сосудистых осложнений при условии достижения целевых уровней АД.
Европейские эксперты на основании результатов крупных многоцентровых исследований обозначают следующие целевые уровни АД:

МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ АГ
Анализ самых крупных исследований и мета-анализов вновь подтвердил, что диуретики, бета-блокаторы, антагонисты кальция, ингибиторы АПФ и блокаторы рецепторов ангиотензина – все они подходят для начальной и поддерживающей ангиотензивной терапии как в виде монотерапии, так и в виде различных комбинаций. Однако проявились некоторые нюансы, которые будут описаны ниже.
Бета-блокаторы
Кохрановский мета-анализ показал, что бета-блокаторы уступают некоторым классам препаратов по ряду конечных точек. Они уступают антагонистам кальция по показателям общей смертности и частоте сердечно-сосудистых событий, по инсультам. Бета-блокаторы менее эффективны, чем ингибиторы РААС и антагонисты кальция в плане замедления или отсрочки поражения органов-мишеней (ГЛЖ, толщины комплекс интимы-медиа, аортальная жесткость и ремоделирование мелких артерий). Кроме того, некоторые бета-блокаторы способствуют прибавке массы тела, нарушают углеводный и липидный обмен. Это не относится к вазодилатирующим бета-блокаторам. Кроме того, недавно установлено, что бета-блокаторы не повышают, а даже снижают риск обострений и смертность у больных с ХОБЛ.
Диуретики
Никаких новых данных для того, чтобы исключить диуретики или отдать им особое предпочтение перед другими классами препаратов, до сих пор не появилось. Так что у них остаются прежние неизменные позиции.
Однако необходимо напомнить о неблагоприятных метаболических эффектах диуретиков в виде ухудшения углеводного и липидного обмена.
Антагонисты кальция
Антагонисты кальция сопоставимы с другими классами препаратов по основным конечным точкам. Результаты некоторых мета-анализов позволяют предполагать их некоторое преимущество в отношении снижения риска инсультов, однако неясно, с чем это может быть связано. В нескольких исследованиях антагонисты кальция продемонстрировали более высокую эффективность, чем бета-блокаторы в отношении замедления прогрессирования атеросклероза сонных артерий и гипертрофии левого желудочка.
С гипотензивной целью широко используются антагонисты кальция с пролонгированным действием. В большом числе рандомизированных исследованиях подтверждена не только высокая антигипертензивная эффективность, но и безопасность антагонистов кальция пролонгированного действия. В исследованиях INVEST, INSIGHT, NORDIL, HOT продемонстрировано положительное влияние антагонистов кальция на смертность, риск развития сердечно-сосудистых осложнений, а в исследовании INVEST наблюдалось уменьшение числа новых случаев сахарного диабета при терапии антагонистами кальция. Антагонисты кальция обладают способностью уменьшать гипертрофию левого желудочка (TOHMS), а также оказывают антисклеротический эффект (VHAS).
Ингибиторы АПФ и блокаторы рецепторов к ангиотензину (БРА)
Оба класса препаратов относятся к наиболее широко рекомендованным и принимаемым для антигипертензивной терапии.
Высказывался ряд предположений по результатам мета-анализов, что блокаторы ангиотензиновых рецепторов уступают в эффективности ингибиторам АПФ. Все эти гипотезы были опровергнуты результатами исследования ONTARGET, в котором участвовало более 100 тысяч пациентов и проводилось прямое сравнение эффективности лучших представителей классов ингибиторов АПФ – рамиприла и БРА – телмисартана. Результаты исследования показали, что телмисартан статистически значимо не уступает общей смертности. При этом на приеме телмисартана отмечалось значительно меньше побочных эффектов и нежелательных явлений, в том числе аллергических реакций, чем при приеме рамиприла. Переносимость терапии телмисартаном была, несомненно, лучше в сравнении с рамиприлом.
По результатам исследования ONTARGET/TRANSCEND в октябре 2009 г., FDA (США) одобрило применение телмисартана для снижения риска инфаркта миокарда, инсульта и смерти от сердечно-сосудистых заболеваний у больных старше 55 лет с высоким сердечно-сосудистым риском, которые не способны принимать ИАПФ. В ноябре 2009 г. Европейская комиссия (EMEA) зарегистрировала новое показание для телмисартана. Телмисартан рекомендуется для снижения сердечно-сосудистой заболеваемости у больных с клиническими проявлениями атеротромботических заболеваний (ИБС, инсульт, поражение периферических артерий) и СД типа 2 с документированными органными поражениями. Такие же показания для телмисартана приняты и в РФ.
Телмисартан является активной лекарственной формой и высокоселективным неконкурентным ингибитором рецепторов А II. Высокая липофильность телмисартана способствует его быстрому проникновению в ткани. У телмисартана объем распределения в организме значительно больше, чем у других блокаторов БРА, что гарантирует блокирование не только системной, но и местной (тканевой) РААС. Поскольку стимуляция AT1-рецепторов активирует ряд патологических процессов, в том числе клеточную гипертрофию и фиброз, блокада AT1 в тканях способствует уменьшению поражения органов-мишеней.
Блокируя физиологические эффекты А II, телмисартан снижает ОПСС без изменения ЧСС, а также снижает системное АД. Максимальная концентрация препарата в плазме крови достигается через 0,5–1 ч после приема внутрь. Начало антигипертензивного действия – через 3 ч после приема. Максимальный гипотензивный эффект достигается обычно через 4 нед систематического применения. Телмисартан обладает самым длительным в этой группе препаратов периодом полувыведения (24 ч), что выгодно отличает его от других средств. Действие препарата сохраняется в течение 24 ч и остается значимым до 48 ч. Это свойство телмисартана обеспечивает надежный и продолжительный контроль АД в течение суток, особенно в критические утренние часы перед приемом следующей дозы препарата, когда риск смертельно опасных сердечно-сосудистых осложнений гипертензии увеличивается. Телмисартан значительно эффективнее других антигипертензивных препаратов снижает АД в ранние утренние часы. Так, например, телмисартан в дозе 80 мг обеспечивает более выраженное снижение САД и ДАД в последние 6 ч. периода действия по сравнению с рамиприлом 10 мг.
В отличие от других АРА, только 1% телмисартана экскретируется почками, что не требует коррекции дозы при почечной недостаточности. У других АРА через почки выводится до 50% введенной дозы.
Телмисартан не метаболизируется цитохромом печени Р-450, ферментом, необходимым для окислительного метаболизма многих лекарств. Таким образом, он практически не взаимодействует с препаратами, метаболизирующимися по этому механизму. Это чрезвычайно важно в связи с тем, что среди пациентов, умерших в результате побочных действий лекарственных средств, приблизительно 30% умирают в результате их взаимодействия.
Возрастные изменения функции печени не влияют на клиренс телмисартана. Несмотря на то что у женщин плазменная концентрация телмисартана выше, это не влияет на его антигипертензивное действие и не увеличивает риск побочных эффектов.
Мета-анализ клинических исследований, в которых оценивали эффективность блокаторов рецепторов А II, показал, что телмисартан в дозе 80 мг был более эффективен в снижении суточного среднего АД, чем лозартан в дозе 50 мг и валсартан в дозе 80 мг. Кроме того, при применении телмисартана в дозе 80 мг утреннее повышение АД было более контролируемым, чем при применении блокатора кальциевых каналов амлодипина в дозе 5 мг.
Другое двойное слепое плацебо-контролируемое 12-месчное исследование с участием 119 пациентов с АГ и СД типа 2 установило значимо большее снижение ДАД у больных, принимавших телмисартан, по сравнению с эпросартаном.
В многоцентровом проспективном рандомизированном открытом исследовании EVEREST оценивали эффективность действия телмисартана и периндоприла в снижении диастолического АД (ДАД) после 12 нед лечения. Эффективность телмисартана (40 мг) была достоверно выше, чем у периндоприла (4 мг).
В другом многоцентровом исследовании PROBE сравнивали эффективность телмисартана в дозе 40–80 мг и эналаприла в дозе 10–20 мг при лечении пациентов с АГ в течение 12 нед. Результаты исследования показали, что применение телмисартана приводило к значительному снижению среднего ДАД по сравнению с применением эналаприла. Помимо этого, при использовании эналаприла была отмечена достоверно более высокая частота побочных эффектов, таких как кашель и гипотензия.
Снижение новых случаев СД в исследовании ONTARGET у обоих препаратов было сопоставимо, несмотря на имеющуюся у телмисартана активность в отношении PPAR-гамма рецепторов. Хотя в экспериментальных и клинических научных исследованиях убедительно были доказаны положительные метаболические эффекты телмисартана.
Некоторое время назад появилась гипотеза о повышенной заболеваемости онкопатологией у пациентов, принимавших БРА, что послужило поводом для проведения крупного мета-анализа, куда вошли все имеющиеся рандомизированные исследования с БРА. Результаты не выявили повышения онкозаболеваемости для всех представителей БРА. Впрочем, никаких предпосылок с патогенетической точки зрения для этого и не было.
К дополнительным положительным свойствам ингибиторов АПФ и БРА в сравнении с другими классами антигипертензивных препаратов относятся способность снижать протеинурию, улучшать исходы при хронической сердечной недостаточности и положительные метаболические эффекты.
Ингибиторы ренина
Исследований по влиянию алискерена на сердечно-сосудистую и почечную заболеваемость и смертность при АГ нет.
Крупномасштабное исследование у больных СД ALTITUDE, в котором алискерен добавляли к БРА, было досрочно прекращено из-за повышения частоты почечных осложнений и других нежелательных явлений. Исследование APOLLO у пожилых больных также было остановлено. В ближайшем будущем никаких исследований с ингибитором ренина не планируется.
Другие антигипертензивные препараты
Препараты центрального действия и блокаторы альфа рецепторов назначаются в составе комбинаций из нескольких препаратов.
Нужно ли отдавать предпочтение определенному классу препаратов при назначении антигипертензивной терапии?
По мнению экспертов, следует отдавать предпочтение тем или иным классам антигипертензивных препаратов исходя из конкретной клинической ситуации, поражения органов-мишеней, сопутствующих заболеваний и противопоказаний.
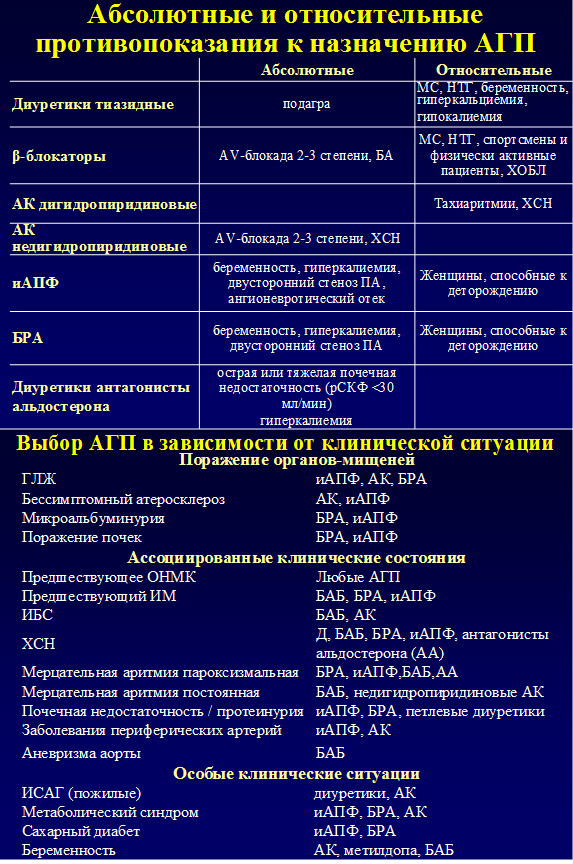
Обращает на себя внимание, что в большинстве случаев, таких как поражение органов-мишеней (ГЛЖ, бессимптомный атеросклероз, поражение почек), ассоциированных клинических состояниях (инфаркт в анамнезе, ХСН, ФП, ХПН, заболевания периферических артерий) и особых клинических ситуациях (метаболический синдром, СД) предпочтением пользуются препараты, влияющие на РААС – ингибиторы АПФ и БРА и антагонисты кальция.
Комбинированная антигипертензивная терапия
Результаты множества исследований подтвердили, что антигипертензивная монотерапия эффективна лишь у ограниченного контингента больных АГ. Достижение целевых уровней АД в большинстве случаев требует назначения комбинированной терапии.
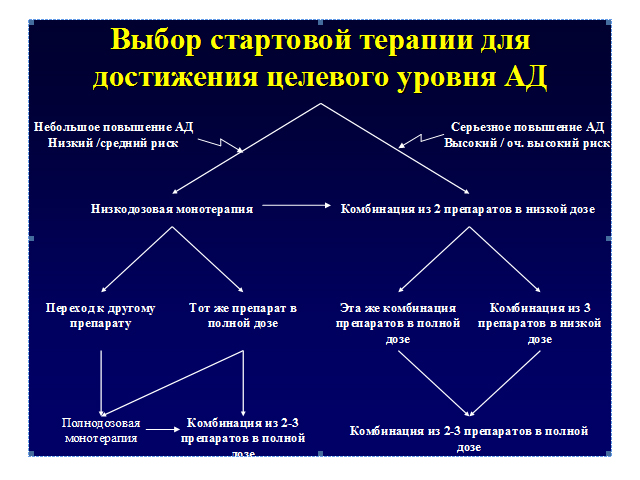
Комбинированная антигипертензивная терапия имеет целый ряд преимуществ по сравнению с монотерапией:
– при назначении рациональных комбинаций происходит не механическое сложение эффективности назначаемых совместно препаратов, а потенцирование их действия, что приводит к значительному усилению антигипертензивной активности;
– на фоне применения рациональных комбинаций уменьшается число побочных эффектов и улучшается переносимость лечения как за счет того, что дозы препаратов в назначаемых комбинациях невелики, так и вследствие того, что при грамотном подборе комбинации одно из лекарств «противостоит» побочным эффектам другого и наоборот;
– комбинированная терапия наиболее эффективно предотвращает поражение органов-мишеней и приводит к уменьшению сердечно-сосудистых осложнений у пациентов с АГ.
Одной из самых эффективных является комбинация ИАПФ или БРА с БКК, благодаря комплексному воздействию не только на РААС, но и на СНС. В результате применения этой комбинации усиливается ангио-, кардио-, церебро- и нефропротекция, обеспечивается дополнительный антигипертензивный, антиангинальный эффект и снижается риск развития резистентной АГ. Повышает комплайенс применение фиксированных антигипертензивных комбинаций, которых производится с каждым годом все больше. Недавно в распоряжение врачей и пациентов была представлена еще одна новая фиксированная комбинация, содержащая телмисартан и амлодипин.
Как уже описано выше, телмисартан имеет преимущества среди других представителей класса БРА, такие как самый длительный период действия, наибольшее распределение в тканях, липофильность, афинность к рецепторам и селективность к PPARy. У амлодипина также самый высокий период полувыведения, а значит и время действия, среди других антагонистов кальция. Комбинация телмисартана и амлодипина приводит к снижению САД в среднем на 50–60 мм рт. ст. вне зависимости от тяжести АГ и наличия факторов риска. 99,7% пациентов отвечают на лечение этой комбинцией и 87% достигают целевых уровней АД. На фоне терапии комбинацией телмисартана с 5 мг амлодипина на 90% и с 10 мг – на 71% снижается число пациентов с жалобами на отеки в сравнении с терапией только амлодипином.
Комбинация телмисартана и амлодипина обладает аддитивным гипотензивным действием, снижая артериальное давление в большей степени, чем каждый отдельный компонент. Препарат, принимаемый 1 раз/сут, приводит к эффективному и устойчивому снижению АД в течение 24 ч. Препарат имеет 4 формы по составу: телмисартана 40 мг + 5 мг амлодипина, телмисартана 40 мг + 10 мг амлодипина, телмисартана 80 мг + 5 мг амлодипина и телмисартана 80 мг + 10 мг амлодипина.
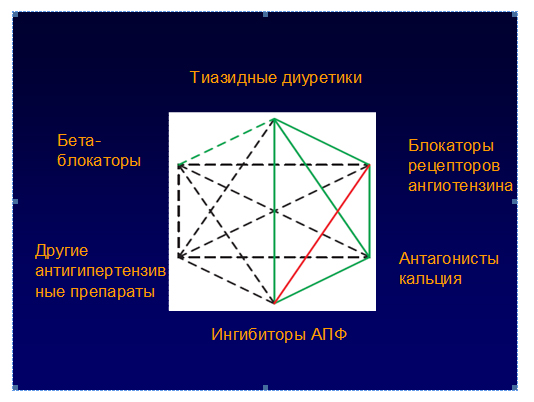
ПОДХОДЫ К ЛЕЧЕНИЮ В ОСОБЫХ СИТУАЦИЯХ
Гипертония белого халата
Если у пациентов с гипертонией белого халата нет поражения органов мишеней, сопутствующих сердечно-сосудистых и почечных заболеваний и серьезных факторов риска, можно ограничиться изменением образа жизни и немедикаментозными методами лечения. Но, в случаях высокого риска показано медикаментозное лечение АГ.
Маскированная АГ
Сердечно-сосудистые риски маскированной АГ такие же, как и при обычной АГ, что требует особого внимания к факторам риска, наличию поражения органов-мишеней и сопутствующих заболеваний. Принципы назначения медикаментозной терапии общепринятые.
Больные пожилого и старческого возраста
Имеются доказательства пользы применения диуретиков, антагонистов кальция, ингибиторов АПФ и БРА у пожилых больных. При изолированной систолической АГ доказана эффективность диуретиков и антагонистов кальция.
Молодые больные.
У молодых пациентов связь с сердечно-сосудистыми событиями гораздо сильнее с ДАД, чем с САД. В связи с этим, при повышенном ДАД целесообразно назначение антигипертензивной терапии. При повышенном САД необходимо наблюдать пациента, а при наличии поражения органов-мишеней назначать терапию.
Сахарный диабет.
В связи с тем что у больных СД трудно достичь целевых уровней АД, рекомендуется начинать антигипертензивную терапию с назначения комбинаций препаратов. Предпочтением должны пользоваться препараты ингибиторы АПФ или БРА, что связано с их органопротективным действием, способностью уменьшать протеинурию, превосходящую другие классы препаратов, и благоприятные метаболические эффекты. Показаны тиазидные и тиазидоподобные диуретики. Хотя нельзя забывать об их негативном влиянии на углеводный обмен. Целесообразно диуретики комбинировать с БРА или ингибиторами АПФ, последние препараты могут нивелировать негативные метаболические эффекты диуретиков. Антагонисты кальция также полезны для больных СД, особенно в комбинации с БРА и ингибитором АПФ. Несмотря на то что бета-блокаторы ухудшают углеводный обмен, больным СД с ИБС или сердечной недостаточностью, они показаны.
Метаболический синдром
Метаболический синдром (МС) представляет собой комплекс патогенетически взаимосвязанных метаболических и сердечно-сосудистых нарушений, включающих АГ, инсулинорезистентность (ИР), нарушение толерантности к глюкозе (НТГ), абдоминальное ожирение и атерогенную дислипидемию. В настоящее время признаки МС имеются у 10–25% населения промышленно развитых стран, и прогнозируется рост его распространенности. Наличие МС в 2–4 раза повышает риск развития сердечно-сосудистых заболеваний и смертности, а риск диабета повышается в 5–9 раз.
Приоритетными антигипертензивными препаратами для больных с МС являются ингибиторы АПФ и БРА благодаря их метаболически нейтральному действию, а в ряде случаев и способности повышать чувствительность к инсулину. Крупный мета-анализ показал, что БРА несколько лучше предупреждают развитие СД. Из 9-ти клинических исследований с использованием БРА у больных с АГ без СД только в 4-х получено значимое повышение чувствительности к инсулину, что подтверждает мысль о том, что метаболические эффекты присущи не всем представителям этого класса в одинаковой степени.
Разнообразие симптомов требует назначения нескольких препаратов с различным механизмом действия. Это гиполипидемические, сахаропонижающие, влияющие на чувствительность к инсулину, и антигипертензивные препараты.
Все имеющиеся современные классы антигипертензивных препаратов были созданы до того, как было установлено, что повышение АД тесно связано с инсулинорезистентностью и дислипидемией и задолго до установления диагностических критериев МС. Некоторые из них могут негативно влиять на метаболизм углеводов, липидов и чувствительность к инсулину, в связи с чем применение их ограничено у данной категории больных. Одним из основных требований, предъявляемых к антигипертензивным препаратам для лечения больных с МС, является их метаболическая нейтральность. Учитывая важную роль МС в сердечно-сосудистой заболеваемости и смертности, наличие антигипертензивных препаратов, способных улучшать инсулинорезистентность и дислипидемию, имело бы высокую клиническую ценность.
Таким препаратом является телмисартан – единственный представитель класса блокаторов рецепторов ангиотензина II (АII) (БРА), который может действовать как частичный агонист пероксизомальный пролифератор-активированный γ-рецептор (PPAR-γ), в отличие от других препаратов этой группы.
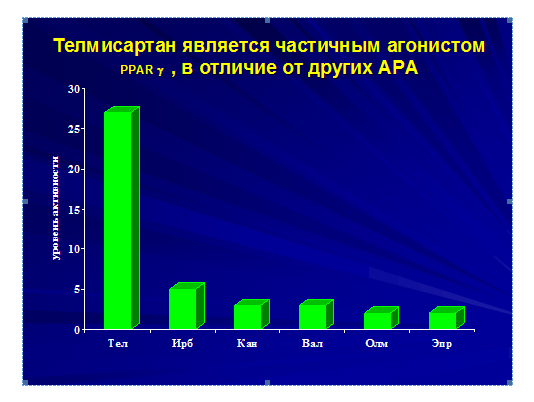
Было обнаружено интересное структурное сходство между телмисартаном и пиоглитазоном – PPAR-γ лигандом, применяемым для лечения СД 2 типа. Это открытие подтверждает возможность того, что некоторые молекулы могут быть способными не только блокировать рецепторы к АII, ключевые рецепторы, влияющие на АД, но и активировать PPAR-γ, внутриклеточный ядерный гормональный рецептор, участвующий в регуляции углеводного и липидного обмена. Теоретически, такие бифункциональные молекулы могли бы корректировать и гемодинамические, и биохимические признаки МС и иметь больший потенциал в предотвращении сердечно-сосудистых заболеваний, чем другие антигипертензивные препараты.
Кроме того, на животных моделях диет-индуцированного метаболического синдрома было показано, что телмисартан способен влиять на экспрессию целевых генов PPAR-γ, вовлеченных в регуляцию углеводного и липидного обмена, снижать уровень глюкозы, инсулина и триглицеридов.
В другом таком исследовании, телмисартан и пиоглитазон приводили к снижению уровня инсулина и глюкозы крови, а также улучшению толерантности к глюкозе и повышению чувствительности к инсулину. Но в группе телмисартана отмечалось значительно меньшее прибавление массы тела и снижение содержания жира, чем в группе пиоглитазона.
Телмисартан действует как частичный агонист PPAR-γ, обладая примерно 30% от максимальной активности полного агониста росиглитазона. Между телмисартаном и росиглитазоном существует различие в связывании с рецепторами. Телмисартан не взаимодействует с AF-2, что, по-видимому, объясняет его неспособность полностью активировать PPAR-γ рецепторы. Разное связывание с PPAR-γ приводит к различиям в экспрессии генов, в том числе и в адипоцитах. В отличие от росиглитазона, телмисартан приводит к снижению индукции генов, участвующих в транспорте жирных кислот и накоплении триглицеридов. Кроме того, существуют данные о том, что частичные агонисты являются более слабыми стимуляторами и даже ингибиторами адипогенеза. Этот эффект может являться причиной того, что одновременно со снижением гипергликемии, гиперинсулинемии и гипертриглицеридемии, телмисартан приводил к снижению массы тела на фоне гиперкалорийной пищи и снижению массы висцеральной жировой ткани. Эти данные дают основание предполагать, что терапия телмисартаном может предотвращать развитие ожирения и сопутствующих метаболических нарушений через влияние на адипонектин и резистин.
Сравнение метаболических эффектов телмисартана и валсартана установило, что снижение ИР и уровня триглицеридов наблюдалось только на терапии телмисартаном, тогда как валсартан вызывал ухудшение этих параметров.
В двойном слепом рандомизированном исследовании на параллельных группах пациентов с МС сравнивали эффективность телмисартана и лозартана. Телмисартан значимо лучше снижал АД по сравнению с лозартаном. Кроме того, телмисартан достоверно снижал уровень глюкозы, инсулина, ИР (HOMA) и гликированного гемоглобина в отличие от лозартана, который не оказал влияния на изучаемые показатели.
В другом исследовании телмисартан приводил к снижению уровня инсулина и повышению чувствительности к инсулину (НОМА) у пациентов с АГ без диабета.
В 12-месячном рандомизированном, двойном слепом, контролируемом клиническом исследовании сравнивались метаболические эффекты телмисартана и ирбесартана у пациентов с сахарным диабетом 2 типа, получавших росиглитазон 4 мг/сутки. На фоне терапии ИМТ не менялся. В обеих группах отмечалось снижение гликированного гемоглобина и глюкозы натощак, но лишь в группе телмисартана оно было статистически достоверным. В группе телмисартана снижение инсулина и индекса НОМА было достоверно более выраженным, чем в группе ирбесартана. В обеих группах отмечалось достоверное снижение САД, ДАД, ОХ и ЛПНП. В обеих группах отмечалось достоверное снижение TNF-alpha и лептина. Таким образом, телмисартан продемонстрировал более выраженное влияние на углеводный и липидный обмен и другие метаболические параметры метаболического синдрома, чем ирбесартан.
В открытом наблюдательном исследовании с участием 3642 больных СД терапия телмисартаном в дозе 40–80 мг/сутки в течение 6 месяцев приводила к снижению уровня глюкозы и ТГ крови.
Результаты исследования, проведенного в НИИ Кардиологии им А.Л. Мясникова, показали преимущества телмисартана для больных с МС. Монотерапия телмисартаном привела к значимому снижению практически всех исходно повышенных показателей СМАД.
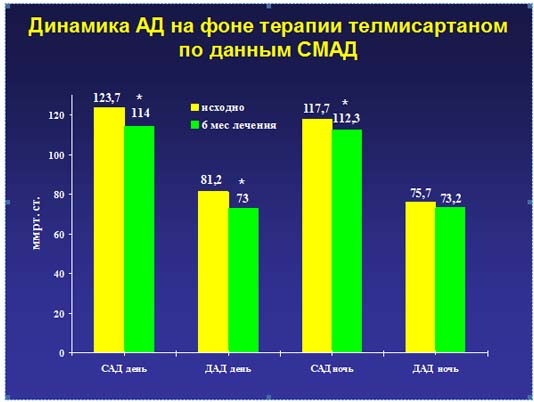
К окончанию исследования через 24 недели у большинства пациентов на фоне терапии телмисартаном отмечалось снижение массы тела, в среднем на 3 кг, при этом значимо уменьшалась выраженность абдоминального ожирения.
Динамика антропометрических показателей на фоне терапии телмисартаном больных МС
|
|
До лечения |
6 месяцев терапии |
Р |
Вес, кг |
95,13±10,9 |
92,0±11,9 |
0,01 |
|
ИМТ, кг/м² |
33,2±3,85 |
31,84±3,85 |
0,0001 |
|
ОТ, см |
109,31±6,83 |
106,75±7,81 |
0,001 |
Необходимо отметить, что ни один из пациентов не принимал препараты для снижения массы тела, гипогликемические и гиполипидемические. Кроме того, на протяжении всего исследования пациенты не придерживались специальных низкокалорийных диет.
До начала терапии у всех пациентов показатели чувствительности к инсулину соответствовали выраженной резистентности периферических тканей к инсулину. Через 24 недели терапии телмисартаном у всех больных отмечалось повышение чувствительности к инсулину в той или иной мере.
Динамика показателей углеводного обмена и ИР на фоне терапии телмисартаном больных МС
|
|
До лечения |
Через 6 месяцев терапии |
Р |
Глюкоза (натощак), ммоль/л |
5,28±0,54 |
4,8±0,51 |
0,001 |
|
Тест толерантности к глюкозе (2-я точка), ммоль/л |
6,09±1,55 |
5,59±1,06 |
0,05 |
|
Инсулин (натощак), мкМЕ/мл |
13,88±6,5 |
12,54±6,63 |
Нд |
|
Инсулин (2-я точка), мкМЕ/мл |
46,95±59,27 |
26,11±19,9 |
0,05 |
С-пептид (натощак), пмоль/мл |
3,04±0,92 |
2,56±0,92 |
0,01 |
С-пептид (2-я точка), пмоль/мл |
4,21±2,22 |
3,56±1,93 |
0,05 |
|
SI (чувствительность к инсулину) |
1,54±2,2 |
2,66±3,02 |
Нд |
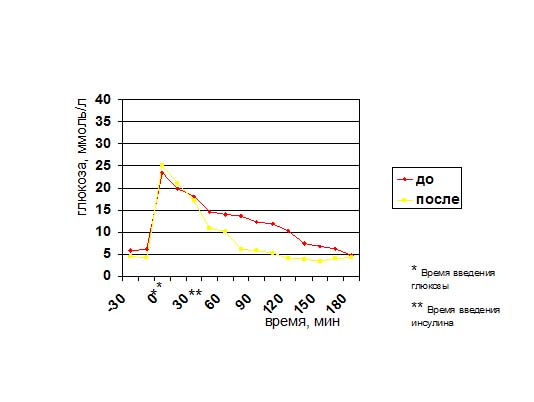
У 1/3 больных показатели чувствительности к инсулину повысились до нормальных значений. Особого внимания заслуживают результаты анализа динамики глюкозы и С-пептида в ходе ВВТТГ у этих больных.
Динамика глюкозы в ходе проведения ВВТТГ
Динамика С-пептида в ходе проведения ВВТТГ
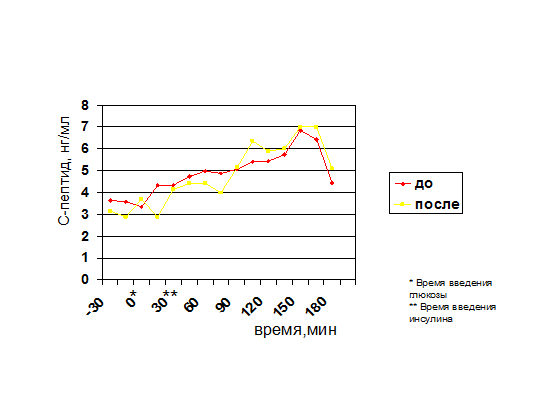
У пациентов с исходно нарушенной 1-й фазой секреции инсулина (фаза быстрого высвобождения) отмечалось ее восстановление.
Еще одним подтверждением в пользу повышения чувствительности периферических тканей к инсулину и улучшения функции бета-клеток поджелудочной железы могут быть результаты динамики глюкозы и инсулина натощак и постпрандиального.
На фоне терапии телмисартаном у больных с МС и АГ через 24 недели достоверно снизились уровни глюкозы в крови как натощак, так и через 2 часа после нагрузки глюкозой в ходе теста толерантности к глюкозе. У всех пациентов с исходно повышенным уровнем глюкозы в крови натощак после окончания исследования отмечалось достижение ее целевого уровня. А у лиц с НТГ определялась нормальная толерантность к глюкозе.
Терапия телмисартаном вызвала достоверное уменьшение гиперинсулинемии, особенно значимо постпрандиальной, о чем свидетельствует динамика показателей как ИРИ, так и С-пептида, который наиболее точно отражает уровень эндогенного инсулина. Значимое снижение глюкозы в крови в присутствии существенно меньшего уровня инсулина через 24 недели терапии телмисартаном по сравнению с исходной гиперинсулинемией и гипергликемией отражает и еще раз подтверждает повышение чувствительности периферических тканей к инсулину у больных с МС.
Наряду с улучшением чувствительности к инсулину и показателей углеводного обмена на фоне терапии телмисартаном отмечалось также значимое улучшение показателей липидного обмена. Достоверно снизились уровни ОХС, ХС ЛПНП и повысился уровень ХС ЛПВП.
Динамика показателей липидного обмена на фоне терапии телмисартаном больных МС
|
|
До лечения |
Через 24 недели терапии |
Р |
|
Триглицериды, ммоль/л |
1,61±0,78 |
1,58±0,4 |
Нд |
|
ХС ЛПВП, моль/л |
1,25±0,26 |
1,4±0,29 |
0,05 |
|
ХС ЛПНП, моль/л |
3,39±0,64 |
3,13±0,38 |
0,006 |
Общий холестерин, ммоль/л |
5,63±0,85 |
5,35±0,78 |
0,001 |
Переносимость лечения телмисартаном была хорошей, все включенные в исследование пациенты завершили его. Не было отмечено каких-либо нежелательных явлений или побочных негативных эффектов.
Тиазидные и тиазидоподобные диуретики, несмотря на свои негативные эффекты в отношении углеводного обмена, показаны для лечения АГ у больных с МС. Однако в комбинации с препаратами, влияющими на РААС, эти негативные эффекты могут нивелироваться. Существует множество фиксированных комбинаций этих препаратов. В частности, имеются фиксирванные комбинации телмисартана 40 мг + 12,5 мг гидрохлортиазида, 80 мг телмисартана + 12,5 мг гидрохлортиазида и 80 мг телмисартана + 25 мг гидрохлортиазида.
Бета-блокаторы у больных с МС применяются ограниченно. Допускается назначение вазодилатирующих бета-блокаторов, которые не оказывают негативного влияния на углеводный обмен, в отличие от других препаратов.
Антагонисты кальция могут быть полезны для больных с МС, особенно в комбинации с препаратами, влияющими на РААС.
Диабетическая и недиабетическая нефропатия
Препаратами выбора для этой категории больных являются ингибиторы АПФ и БРА, которые превосходят в нефропротективном действии и способности уменьшать протеинурию все другие классы препаратов. Лучшей комбинацией является комбинация этих препаратов с антагонистами кальция. Также полезна комбинация с тиазидными диуретиками.
Цереброваскулярная болезнь
В первую неделю острого инсульта антигипертензивное вмешательство не рекомендуется независимо от уровня АД. Хотя, при очень высоких цифрах САД, следует действовать по клинической ситуации. Назначать можно любые антигипертензивные препараты.
Болезни сердца
Больным АГ, недавно перенесшим инфаркт миокарда, рекомендуется назначение бета-блокаторов.
При стенокардии преимуществом пользуются бета-блокаторы и антагонисты кальция. Больным с сердечной недостаточностью или выраженной дисфункцией левого желудочка показано назначение диуретиков, бета-блокаторов, ингибиторов АПФ, БРА.
У больных с фибрилляцией предсердий преимуществом для назначения пользуются ингбиторы АПФ или БРА.
Больным с ГЛЖ предпочтительно назначать ингибиторы АПФ или БРА и антагонисты кальция.
Эректильная дисфункция
АГ может приводить к эректильной дисфункции у мужчин. Кроме того, некоторые антигипетензивные препараты способствуют этому. В связи с чем, для лечения АГ у мужчин предпочтением пользуются препараты, улучшающие функцию эндотелия сосудов, такие как ингибиторы АПФ, БРА, антагонисты кальция. Из бета-блокаторов предпочтение необходимо отдавать вазодилатирующим.
Условия для достижения целевого уровня АД:
– Комплаентность пациента.
– Правильный выбор антигипертензивных препаратов.
– Индивидуальный подбор препаратов с учетом патогенетических механизмов, сопутствующих заболеваний, поражения органов мишеней.







