Семинары
Уважаемые коллеги!
На свидетельстве участника семинара, который будет сгенерирован в случае успешного выполнения Вами тестового задания, будет указана календарная дата Вашего он-лайн участия в семинаре.
Семинар "Обоснование выбора бронхолитика при бронхообструктивном синдроме."
Автор: Юдина Л.В., доцент кафедры фтизиатрии и пульмонологии НМАПО им. П.Л.Шупика
Проводит: Республиканский Медицинский Университет
Рекомендован по специальностям: Пульмонология, Семейная медицина/Терапия
Просмотров: 3 658
Дата проведения:
 Бронхообструктивный синдром (БОС) — состояние, проявляющееся ограничением потока воздуха при дыхании и ощущаемое больным как одышка. В большинстве случаев одышка носит экспираторный характер [1].
Бронхообструктивный синдром (БОС) — состояние, проявляющееся ограничением потока воздуха при дыхании и ощущаемое больным как одышка. В большинстве случаев одышка носит экспираторный характер [1].
БОС является главным звеном патогенеза хронической обструктивной болезни легких (ХОБЛ) и бронхиальной астмы (БА), однако бронхообструкция может встречаться и при других заболеваниях, таких как острый бронхит, туберкулез, саркоидоз, аспирация инородного предмета, опухоли бронхов или легких, фиброзирующийальвеолит и др. Кроме того, проявлениями БОС могут сопровождаться заболевания, не связанные с бронхолегочной системой: сердечная недостаточность, тромбоэмболия легочной артерии, заболевания желудочно- кишечного тракта и др. [1]. Диагноз БОС устанавливается на основании как жалоб больного, так и физикального и инструментального методов исследования.Клинические проявления БОС включают в себя
- одышку, как правило, экспираторного характера;
- приступы удушья;
- сухой приступообразный или малопродуктивный кашель;
- участие вспомогательной мускулатуры в дыхании;
- тимпанический оттенок перкуторного звука;
- удлинение фазы выдоха;
- появление экспираторных шумов в виде свистящего, шумного дыхания при аускультации или слышного на расстоянии, рассеянных сухих хрипов.
Если больной жалуется на чувство заложенности в грудной клетке, появление свистов и хрипов в груди, кашель, как продуктивный, так и сухой, – для врача есть основания заподозрить БОС. Аускультативная картина чаще всего выявляет сухие хрипы разных характеристик, однако следует помнить, что, с одной стороны, необходимо исследование аускультативной картины при форсированном выдохе, так как спокойное, даже глубокое дыхание может не демонстрировать характерной картины обструкции, а с другой – отсутствие физикальных признаков БОС может еще не означать его отсутствия. В связи с этим наличие обструкции должно подтверждаться исследованием функции легких и в первую очередь – скоростных показателей: объема форсированного выдоха за
1-ю секунду, форсированной жизненной емкости легких, показателей проходимости на разном уровне бронхиального дерева. Тест с бронхолитиком поможет определить степень обратимости бронхиальной обструкции, что окажет помощь в установлении нозологического диагноза.
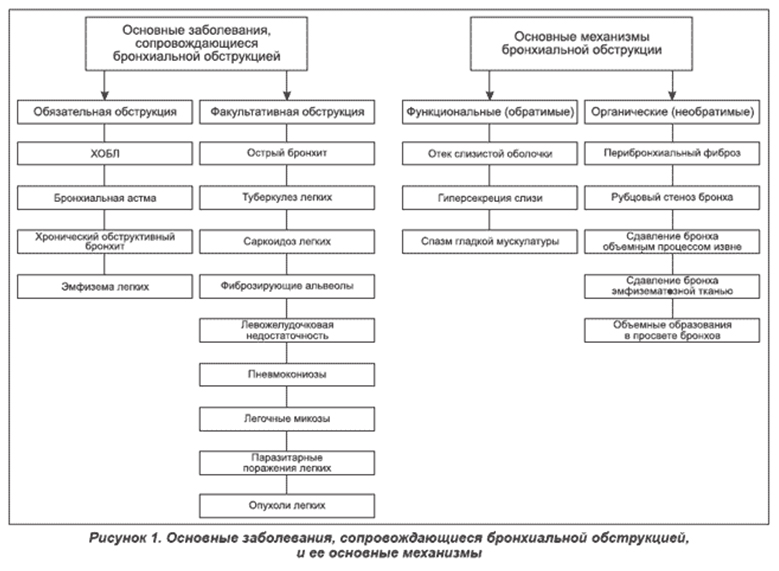
 БОС наблюдается при самых разных заболеваниях респираторной системы и оказывает в зависимости от своей выраженности и стабильности существенное влияние на их клиническую картину и эффективность лечения. Условно все заболевания респираторной системы, протекающие с БОС, можно разделить на две большие группы: заболевания, при которых БОС является обязательной составной частью клиники и патогенеза, и болезни, при которых БОС может отсутствовать или быть выраженным в той или иной степени (факультативная обструкция). Основные заболевания, сопровождающиеся бронхиальной обструкцией, и ее основные механизмы представлены на рис.1. В зависимости от обратимости патогенетических механизмов бронхообструкции их можно разделить на функциональные и органические. Если первые могут подвергаться обратному развитию спонтанно либо под влиянием лечения, то вторые определяются выраженными изменениями структуры тканей и не исчезают спонтанно или в результате терапии (2).
БОС наблюдается при самых разных заболеваниях респираторной системы и оказывает в зависимости от своей выраженности и стабильности существенное влияние на их клиническую картину и эффективность лечения. Условно все заболевания респираторной системы, протекающие с БОС, можно разделить на две большие группы: заболевания, при которых БОС является обязательной составной частью клиники и патогенеза, и болезни, при которых БОС может отсутствовать или быть выраженным в той или иной степени (факультативная обструкция). Основные заболевания, сопровождающиеся бронхиальной обструкцией, и ее основные механизмы представлены на рис.1. В зависимости от обратимости патогенетических механизмов бронхообструкции их можно разделить на функциональные и органические. Если первые могут подвергаться обратному развитию спонтанно либо под влиянием лечения, то вторые определяются выраженными изменениями структуры тканей и не исчезают спонтанно или в результате терапии (2).
Острый бронхобоструктивный синдром (БОС) – наиболее часто встречающееся клиническое проявление бронхиальной астмы (БА) или хронической обструктивной болезни легких (ХОБЛ), требующее неотложной терапии. Безусловно, и БА, и ХОБЛ – весьма распространенные заболевания, а БОС, несмотря на его различные клинико-функциональные и цитоморфологические проявления, является типичным для этих болезней.Проявление БОС, независимо от этиологии, требует от врача принятия неотложных мер по ликвидации бронхиальной обструкции посредством воздействия на обратимый ее компонент.
Основой медикаментозной терапии БОС при БА и ХОБЛ являются ингаляционные бронходилататоры и глюкокортикостероиды (ГКС). Ингаляционные короткодействующие бронходилататоры (КДБД) назначаются при обострении, угрозе его развития и в качестве симптоматической терапии при БА и ХОБЛ [3, 4]. В соответствии с GlobalStrategyforAsthmaManagementandPrevention (GINA) необходимость применения препаратов для неотложной помощи («по требованию») отражает уровень контроля БА (контролируемая, частично контролируемая, неконтролируемая). Это подчеркивает несомненную клиническую ценность диагностики острого БОС и адекватность использования средств неотложной помощи [3]. Потребность в применении ингаляционных КДБД при остром БОС является фактически индикатором контроля БА.
Бронхолитическая терапия при тяжелой бронхиальной обструкции. Основные требования к бронхолитическому препарату, особенно при длительном применении, должны быть сформулированы следующим образом:
- минимальное число нежелательных явлений;
• минимальное негативное влияние на сопутствующую патологию;
• широкий терапевтический коридор;
• минимальные лекарственные взаимодействия;
• простота в использовании;
• отсутствие синдрома отмены.
Лечение тяжелой обструкции при БА и ХОБЛ (т.е. фактически приобострении болезни) предпочтительно проводить с помощью небулайзерной терапии. Основными документами, которые регламентируют такое лечение, являются рекомендации Глобальной инициативы по БА (GINA2011 – 2015) и Глобальной инициативы по ХОБЛ (GOLD). Согласно этим рекомендациям первым действием при развитии тяжелого БОС является назначение бронхолитических средств.Ингаляционный путь введения этих препаратов является предпочтительным.В современной пульмонологии существуют высокоэффективные способы доставки лекарственных средств непосредственно в бронхи. Такую технологию называют ингаляционной небулайзерной (от латинскогоnebulae – туман) терапией. Характерной ее чертой является высокая фракция (>80%) частиц размером от 0,5 до 5 мкм, способных легко достигать рецепторной зоны в мелких бронхах и быстро купировать бронхиальную обструкцию [17].
Неоспоримыми преимуществами ингаляционной терапии в целом являются:
- эффективное создание высоких концентраций медикаментов в дыхательных путях;
• незначительная концентрация препарата в крови;
• быстрое начало действия препаратов;
• возможность коррекции дозы;
• минимум системных побочных эффектов.
Согласно международным стандартам лечения БА и ХОБЛ, небулайзерная терапия является высокоэффективным методом, особенно при оказании неотложной помощи, поскольку препарат практически мгновенно доставляется непосредственно в очаг поражения. При этом требуются более низкие дозы лекарственного вещества, поскольку увеличивается активная поверхность взаимодействия со слизистой, а, следовательно, значительно снижается риск нежелательных реакций, связанных с системным действием препаратов. Этот вид доставки лекарственного препарата очень удобен в период обострений БА и ХОБЛ, а также при тяжелом течении заболеваний, поскольку в данном случае не задействуется дыхательная мускулатура.
Несмотря на то, что ХОБЛ характеризуется необратимостью бронхиальной обструкции, бронходилататоры являются препаратами первой линии в терапии обострения. Даже небольшое повышение проходимости дыхательных путей приводит к улучшению клинического состояния. Использование бронходилататоров предполагает увеличение доз и частоты введения. Для устранения бронхообструкции используют бронхолитики короткого действия (холинолитики и β2-агонисты).
Ингаляционные b2-агонисты короткого действия (БАКД). Эта группа включает два селективных b2-агониста – фенотерол и сальбутамол. Основными свойствами данной группы препаратов являются:
- расслабление гладкой мускулатуры бронхов;
• снижение гиперреактивности дыхательных путей;
• улучшение мукоцилиарного клиренса бронхов;
• снижение сосудистой проницаемости и экссудации плазмы;
• уменьшение отека слизистой оболочки бронхов;
• стабилизация мембран тучных клеток, уменьшение выброса медиаторов воспаления.
Теоретической основой использования β2-агонистов в терапии ХОБЛ является их способность
- вызывать расслабление гладкой мускулатуры бронхов,
- улучшать мукоцилиарный клиренс в результате привлечения в просвет бронхиального дерева ионов хлора и воды,
- учащать движение ресничек мерцательного эпителия бронхов,
- оказывать бронхопротекторное, антиаллергическое и противовоспалительное действие.
Механизм действия β2-агонистов опосредуется через повышение уровня внутриклеточного циклического аденозинмонофосфата, что ведет к расслаблению гладкой мускулатуры бронхов и улучшению бронхиальной проходимости. b2-агонисты — препараты, оказывающие быстрый и выраженный бронходилатационный эффект преимущественно на уровне мелкихвоздухоносных путей. Достоинствами этих препаратов является быстрый (через 3-5 минут) и выраженный бронхолитический эффект. Продолжительность действия препаратов невелика, составляет от 3 до 6 ч, почему их относят к группе короткодействующих b2-агонистов (КДБА). Однако, как и любые b2-агонисты, препараты этой группы обладают большим количеством побочных эффектов, особенно при частом (более 4 раз в сутки) их использовании. Преимущество β2-агонистов по отношению к АХП заключается в более быстром начале бронхолитического действия.
Однако β2-агонисты обладают аритмогенным действием и могут усугублять коронарную недостаточность. Кроме того, при их длительном применении возможно снижение эффективности из-за блокады β2-рецепторов. Это следует учитывать при назначении β2-агонистов больным ХОБЛ. Одним из серьезных побочных действий этих препаратов является тремор вследствие прямого действия препарата на β2-адренорецепторы скелетной мускулатуры. Тремор чаще отмечается у пациентов пожилого и старческого возраста. Нередко наблюдается тахикардия – либо в результате прямого действия на β-адренорецепторы предсердий, либо под влиянием рефлекторного ответа вследствие периферической вазодилатации через β2-рецепторы. Особое внимание следует обращать на удлинение интервала Q-T, способное вызвать внезапную смерть у пациентов с кардиоваскулярной патологией. Более редкими и менее выраженными осложнениями являются гипокалиемия, гипоксемия и раздражительность. Кроме того, β2-агонистам короткого действия свойственно явление тахифилаксии – быстрое снижение лечебного эффекта при повторном применении лекарственных препаратов [6].
Для устранения БОС нередко используются препараты, механизм действия которых реализуется через окончания блуждающего нерва – холинолитики короткого действия (ХКД). Основным представителем данной группы признается ипратропия бромид (ипратропий), обладающий выраженным бронхолитическим эффектом. Механизм бронхолитического действия обусловлен блокадой мускариновых холинорецепторов, в результате чего подавляется рефлекторное сужение бронхов, вызванное раздражением ирритативных холинергических рецепторов, и снижается тонус блуждающего нерва.
Практически во всех опубликованных руководствах, посвященных БА, холинолитики признаны «препаратами выбора» для лечения данного заболевания, а также в качестве дополнительных бронходилатирующих средств при БОС средней и тяжелой степени у лиц пожилого, старческого и детского возраста [8]. Неоспоримыми преимуществами М-холинолитиков являются:
- отсутствие кардиотоксического действия, что делает их «препаратами выбора» для пациентов с сердечными и циркуляторными нарушениями, а также у пожилых пациентов;
• отсутствие тахифилаксии при повторном применении;
• стабильная рецепторная активность (количество М-холинорецепторов с возрастом не уменьшается, в отличие от количества и активности β2-адренорецепторов);
• редко встречаемые побочные эффекты (сухость, горький вкус во рту).
Позитивные эффекты холинолитиков многогранны и не ограничиваются только бронходилатационным эффектом. Они выражаются в снижении чувствительности кашлевых рецепторов, изменении секреции вязкой мокроты, уменьшении потребления кислорода дыхательными мышцами. К числу положительных особенностей ипратропия бромида относится большая продолжительность действия – до 8 ч. ХКД способны также снижать чувствительность кашлевых рецепторов и секрецию вязкой мокроты, уменьшать потребление кислорода дыхательными мышцами.
Условным недостатком М-холинолитиков короткого действия является медленное начало действия (через 20 – 30мин) после ингаляции, затрудняющее быстрое купирование проявлений БОС [7, 9].
Причиной обострения БА и ХОБЛ, как правило, является вирусная инфекция. При развитии обострения БА или ХОБЛ, спровоцированного острым респираторным заболеванием вирусной этиологии, задействован холинергический механизм. Высвобождение ацетилхолина из парасимпатических нервов дыхательных путей активирует постсинаптические мускариновые рецепторы, присутствующие в гладких мышцах, подслизистых железах и кровеносных сосудах. Это является триггером бронхоспазма, гипертрофии мускулатуры, секреции слизи и вазодилатации. Высвобождение ацетилхолина из парасимпатических нервов в легких, вызванное различными раздражителями, подавляется угнетающей активностью нейрональных м2-рецепторов посредством механизма обратной связи. Вирус гриппа или аденовирус посредством выделяющегося фермента нейраминидазы выводит из строя сбалансированный М-холинергический механизм.Кроме того, нарушения контроля со стороны вегетативной нервной системы также могут способствовать бронхиальной гиперреактивности и сопровождаться усилением холинергической и ослаблением адренергической активности. Особенно это актуально у больных БА. Назначение комбинированного препарата Беродуал для купирования БОС при БА обоснованно в следующих случаях:
- наличие у пациентов измененного β2-рецептора (генетическая абнормальность b2-рецептора, не чувствительного к любым β2-агонистам);
• при уменьшении рецепторной β2-активности;
• при наличии выраженных проявлений сердечно-сосудистых заболеваний;
• при явлениях «ночной астмы» (варианта БА, при котором приступы удушья возникают во второй половине ночи на фоне бронхиальной обструкции, вызванной активностью вагуса);
• при вирусных инфекциях, способных уменьшать экспрессию гена М2 и усиливающих бронхиальную обструкцию.
Цель медикаментозного воздействия при остром БОС заключается не только в стимуляции β2 –адренорецепторов, но в блокаде М1- и М3-рецепторов аэрозолем ХКД ипратропия бромида. Ипратропия бромид нейтрализует эффект поствирусной и бактериальной гиперреактивности вследствие торможения накопления гистамина в клетке. Одновременно ипратропия бромид блокирует влияние ацетилхолина на высвобождение лейкотриена B4, способствует снижению активности нейтрофилов и оказывает противовоспалительное действие.
Если рассматривать варианты неотложной помощи при остром БОС, то безусловным преимуществом перед монотерапией каждым из этих ЛС обладает фиксированная комбинация короткодействующего β2-агониста и АХП (Беродуал).Беродуал– комбинированный препарат с выраженнымбронхолитическимэффектом, обусловленнымдейсвиемвходящих в его состав фенотерола и ипратропиябромида. Фенотерол – β2-агонист, бронхолитическоедействиекоторогосвязано с избирательнымвозбуждениемβ2-адренорецепторов бронхов.Ипратропия бромид – холинолитик короткого действия. Он характеризуется минимальной абсорбцией в пищеварительном тракте и не проникает через гематоэнцефалический барьер. Бронхолитический эффект начинается через 20–30 минут после ингаляции, достигает максимума спустя 1,5–2 часа и длится 4–8 часов. В дыхательные пути проникает около 10% дозы. Препарат лишен кардиотоксического эффекта. Привлекательный профиль безопасности подтвержден в ходе многочисленных клинических и постмаркетинговых исследований. Тахикардия развивается после введения количества препарата, эквивалентного 500 ингаляционным дозам. Важным обстоятельством является то, что чувствительность М-холинорецепторов с возрастом не уменьшается. Наличие Беродуала раствора дает возможность применять его для аэрозолетерапии.
В аэрозольной медицине принято использовать следующие понятия:
- срединный массовый аэродинамический диаметр частиц (massmedianaerodynamicdiameter: MMАD) – определяется тем, что половина массы аэрозоля содержится в частицах большего диаметра, а другая половина – в частицах меньшего диаметра;
- респирабельные частицы – частицы с аэродинамическим диаметром < 5 мкм;
- респирабельная фракция – доля респирабельных частиц в аэрозоле, выраженная в процентах.
Основным фактором, определяющим депозицию частиц в дыхательных путях, является размер частиц аэрозоля:
- более 10 мкм − осаждение в ротоглотке;
- 5–10 мкм − осаждение в ротоглотке, гортани и трахее;
- 2–5 мкм − осаждение в нижних дыхательных путях;
- 0,5–2 мкм − осаждение в альвеолах;
- менее 0,5 мкм − не осаждаются в легких.
В лечении обструктивныхзаболеванийлегких широко применяются небулайзеры. Слово «небулайзер» происходит от латинского «nebula» (туман, облачко), впервые было употреблено в 1874 г. для обозначения «инструмента, превращающего жидкое вещество в аэрозоль для медицинских целей». Небулайзерная терапия – метод ингаляционной терапии, использующий эффект преобразования жидких форм лекарственных препаратов в мелкодисперсный аэрозоль. В настоящее время в зависимости от вида энергии, превращающей жидкость в аэрозоль, различают два основных типа небулайзеров: 1) струйные или компрессорные, пневматические – использующие струю газа (воздух или кислород); 2) ультразвуковые – использующие энергию колебаний пьезокристалла.
Ультразвуковые и компрессорные небулайзеры имеют свои достоинства и недостатки.
Главное достоинство компрессорных небулайзеров – их универсальность и относительная дешевизна, они более доступны и могут распылять практически любые предназначенные для ингаляций растворы. За счет этого они получили широкое распространение, т.к. с их помощью возможна ингаляция всего спектра лекарственных веществ, предназначенных для небулайзерной терапии и даже такие недостатки, как шумность работы, громоздкость некоторых моделей несильно ограничивают их использование.
Цель небулайзерной терапии состоит в доставке терапевтической дозы препарата в аэрозольной форме непосредственно в бронхи больного и получения быстрого фармакодинамического ответа (5-10 минут). Небулайзерную терапию проводят с помощью специального прибора, состоящего из самого небулайзера и компрессора, создающего поток частиц размером 2-5 мкм со скоростью не менее 4-6л в минуту. Небулайзерная терапия позволяет местно вводить высокие дозы бронхолитиков с целью получения быстрого эффекта.
Достоинством небулайзерной терапии является:
- возможность доставки большой дозы препарата и быстрого получения эффекта;
- отсутствие необходимости выполнения форсированных маневров и четкой координации вдоха с высвобождением препарата;
- непрерывная подача мелкодисперсного лекарственного аэрозоля;
- быстрое и значительное улучшение состояния вследствие эффективного поступления в бронхи лекарственного вещества;
- ингалируемое вещество практически не всасывается в кровь и не оказывает побочных действий на другие органы и системы, как это бывает при приеме таблеток или инъекций;
- техническая простота ингаляций.
Абсолютными показаниями к применению небулайзеров являются(14-16):
- невозможность доставки лекарственного вещества при помощи других ингаляторов;
- необходима доставка препарата в альвеолы;
- тяжесть состояния пациента или его физическое состояние не позволяют правильно использовать портативные ингаляторы (инспираторный поток на вдохе менее 30 л/мин);
- неспособность пациента задержать дыхание более 4 сек.;
- нарушение сознания.
Неспособность больного получить лекарственное средство при помощи других ингаляторов является важным и наиболее значимым, так как при использовании дозированных ингаляторов требуется четкая координация между вдохом больного и высвобождением лекарственного препарата, а также форсированного маневра. Пожилой возраст больного часто является препятствием для правильного использования всех видов ингаляционной техники, поэтому общеизвестны преимущества небулайзерной терапии в гериатрической практике:
- ингаляция осуществляется при спокойном дыхании;
- не требуется координации между вдохом и ингаляцией;
- можно применять более высокие дозы лекарственного препарата или нескольких лекарств одновременно.
Небулайзер является также единственно возможным средство доставки аэрозольных препаратов у детей до 3 лет.
Остальные показания являются относительными (т.е. небулайзер можно заменить другими ингаляционными системами):
- необходимость использования высоких доз препаратов;
- предпочтение пациента;
- практическое удобство.
Очень удобной формой является раствор для ингаляций, в 1 мл которого содержится 500 мкг фенотерола гидробромида и 250 мкг ипратропия бромида. Данная комбинации позволяет соединить в себе все преимущества β2-агонистов и холинолитиков. Комбинация фенотерола и ипратропия бромида повышает эффективность бронхолитической терапии заболеваний, сопровождающихся повышением тонуса бронхов и гиперсекрецией слизи, а также позволяет использовать лекарственные средства в более низких дозах, чем при монотерапии. Терапевтический эффект Беродуала развивается практически сразу после ингаляции и продолжается до 6 – 8 часов часов. Действие лекарственных средств в этой комбинации синергидно. Наличие этих двух форм позволяет использовать Беродуал как при стабильном течении БА и ХОБЛ, так и при обострениях, когда необходимо увеличить интенсивность терапии, применяя раствор для небулайзера. Сочетание взаимодополняющих компонентов (фенотерол и ипратропиума бромид) позволяет получить выраженный бронхолитический эффект при использовании вдвое меньшей дозы фенотерола (50 мкг), что сводит к минимуму вероятность нежелательных эффектов (они возникают в основном при передозировке). Благодаря этому фиксированную комбинацию указанных препаратов можно назначать и пациентам с сопутствующими заболеваниями сердечно-сосудистой системы.Беродуал в виде раствора для ингаляций можно применять с помощью различных компрессорных и ультразвуковых небулайзеров. Рекомендованную дозу Беродуала непосредственно перед применением разводят физиологическим раствором до объема 3–4 мл и ингалируют через небулайзер в течение нескольких минут, пока раствор не будет израсходован полностью. В случае необходимости повторные ингаляции проводятся с интервалом не менее 4 ч.
В метаанализе, проведенном на основании 10 РКИ, показано, что комбинированная терапия по сравнению с монотерапией симпатомиметиками привела к большему приросту ОФВ1, пиковой объемной скорости выдоха и снижению риска госпитализации на 27% [13].
Доказательная база эффективности фиксированной комбинации фенотерола и ипратропиума бромида при БА и ХОБЛ соответствует уровню А и получена в ходе рандомизированных контролируемых исследований (РКИ), постмаркетинговых исследований и обобщений реальной клинической практики. Метаанализ 32 РКИ, в которые были включены 3611 пациентов, показал, что применение комбинации холинолитиков с β2-адреномиметиками при лечении обострения БА приводит к достоверному снижению частоты госпитализаций у детей и у взрослых, а также значимому увеличению показателей спирометрии. Небулизация ипратропиума бромида/фенотерола у пожилых больных с тяжелым обострением БА не сопровождалась кардиотоксическим действием и была высокоэффективной. При анализе клинических случаев ведения больных БА с частыми обострениями эффективность ипратропиума бромида/фенотерола была высокой как при использовании ДАИ, так и при небулизации.
Таким образом, БОС сопровождает многие болезни дыхательной системы, такие как бронхиальная астма, ХОБЛ, ОРВИ, пневмонии и др. Все они требуют соответствующей медикаментозной коррекции. С этой целью используется бронхолитическая терапия. Целесообразным является назначение комбинации β2-агониста и М-холинолитика. За счет сочетанного применения бронхолитиков с разным механизмом действия достигается большая бронходилатация, и создается возможность для применения меньших дозировок каждого из препаратов, что снижает риск развития побочных эффектов. Воздействие на различные отделы респираторного тракта (дистальные и проксимальные) комбинация ипратропия и фенотерола позволяет оказать бронхолитический эффект на всем протяжении бронхиального дерева. Так как не всегда клинически можно определить преобладание того или иного механизма бронхообструкции: недостаточная адренергическая стимуляция или чрезмерная вагусная иннервация, целесообразным является назначение комбинации β2-агониста короткого действия и холинолитика ипратропия бромида (Беродуал Н и Беродуала раствора ). Доказанными преимуществами такой комбинации является:
- быстрый (через 5-10 мин) и достаточно продолжительный (6-8 ч) эффект;
- безопасный клинический профиль (отсутствие кардиотоксического действия);
- отсутствие тахифилаксии;
- отсутствие влияния на смертность пожилых пациентов (в отличие от b2-агонистов);
- умеренное противовоспалительное действие (уменьшение высвобождения медиаторов воспаления);
- более выраженный бронходилатационный ответ в комбинации, чем у каждого препарата в отдельности.
C уверенностью можно сказать, что Беродуал Н в форме дозированного аэрозольного ингалятора и Беродуал раствор для ингаляций через небулайзер показаны для профилактики и симптоматического лечения обструктивных заболеваний дыхательных путей с обратимым бронхоспазмом, таких как острый и хронический обструктивный бронхит, бронхиальная астма, хроническая обструктивная болезнь легких.
Литература.
- Абросимов В.Н., Порядин В.Г. Воспаление и гиперреактивность дыхательных путей при бронхиальной астме. Тер. Архив. 1994; 25.
- Шмелев Е. И. Бронхообструктивный синдром – универсальное патологическое состоя-ние в пульмонологии // Медицина неотложных состояний. – 2006;
- Global Strategy for Asthma Management and Prevention, Workshop Report (updated 2014).www.ginashtma.org.
- Global Strategy for Asthma Management and Prevention, Workshop Report (updated 2009). ginashtma.org.
- Holland A., Smith F., Penny K. et al. Metered dose inhalers versus nebulizers for aerosol bronchodilator delivery for adult patients receiving mechanical ventilation in critical care units (Review) // The Cochrane Collaboration and published in The Cochrane Library. – 2013; Issue 6. http://www.updatesoftware.com
- Огородова Л. М., Петровский Ф. И., Петровская Ю. А. Клиническая фармакология бронхиальной астмы. Атмосфера. 2002; 3: 157-160.
- Авдеев С.Н. Роль антихолинергических препаратов при обструктивных заболеваниях легких. Консилиум. 2002; 4: 9: 42-46.
- Рачинский С. В., Волков И. К., Симонова О. И. Принципы и стратегия терапии хронических воспалительных бронхолегочных заболеваний у детей. Детский доктор. 2001; 2: 63-66.
- Rodrigo GJ, Rodrigo C. First-line therapy for adult patients with acute asthma receiving a multiple-dose protocol of ipratropium bromide plus albuterol in the emergency department. Am J RespirCritCareMed 2000; 161(6): 1862-8.
- Дворецкий Л.И. Пожилой больной ХОБЛ: стратегия и тактика бронхолитической терапии. Атмосфера. 2006. №4 (23). 13-16.
- Gross N, Tashkin D, Miller R, et al. Inhalation by nebulization of albuterol-ipratropium combination (Dey combination) is superior to either agent alone in the treatment of chronic obstructive pulmonary disease. Respiration. 1998; 65: 354-62.
- Weber E.J., Levitt A., Covington J.K., Gambrioli E. Effect of continuously nebulized ipratropium bromide plus albuterol on emergency department length of stay and hospital admission rates in patients with acute bronchospasm. A randomized, controlledtrial. Chest. 1999; 115: 937-44
- Govaert T.M., Thijs C.T., Masurel N. et al. The efficacy of influenza vaccination in elderly individuals. A randomized double-blind placebo-controlled trial // JAMA. 1994. Vol. 272. P. 1661–1665.
- Верткин А.Л., Бараташвили В.Л., Лукашов М.И. Новые технологии и стандарты терапии при обострении бронхиальной астмы. Трудный пациент. 2006; 3, том 4: 10-13.
- Авдеев С.Н. Небулайзерная терапия Пульмикорта: место в лечении заболеваний дыхательных путей. Методическое пособие для врачей. М., 2004, 39 с.
- Muers MF. Overview of nebulizer treatment. Thorax 1997; 52 (Suppl.2): S25-S30.







