Актуальность проблемы. Реанимация у детей отличается от реанимации у взрослых. Причины этих отличий связаны, прежде всего, не с анатомическими или физиологическими различиями между взрослыми и детьми, а патофизиологией состояний, ведущих к остановке кровообращения. Остановка сердца у детей редко обусловлена первичными кардинальными причинами. Значительно чаще она возникает в результате гипоксемии и шока. К моменту развития циркуляторного шока во внутренних органах ребенка уже развились необратимые изменения, вызванные состояниями, предшествующими остановке кровообращения. В связи с этим выживаемость в целом невысока. Процент выживаемости с благоприятным неврологическим исходом при внебольничной остановке кровообращения у детей варьирует в пределах 0-12%, в условиях стационара – до 25%.
Реанимацию детей особенно раннего возраста часто не начинают из страха навредить. Различие техники реанимации у детей и взрослых часто мешают не только окружающим, но и медицинским работникам приступить к оказанию первой помощи – искусственному дыханию, непрямому массажу сердца. Вместе с тем, при развитии терминальных состояний своевременное и правильное проведение первичной сердечно-легочной реанимации позволяет в части случаев спасти жизнь детей и вернуть пострадавших к нормальной жизнедеятельности. Овладение элементами экстренной диагностики терминальных состояний; твердое знание методики первичной сердечно-легочной реанимации, предельно четкое «автоматическое» выполнение всех манипуляций в нужном ритме и строгой последовательности являются непременным условием успеха.
Общая цель: уметь определить показания для проведения реанимационных мероприятий ребенку, их объем, порядок выполнения.
Конкретные цели: выделить основные признаки неотложного состояния, провести дифференциальную диагностику, оказать неотложную помощь.
Содержание обучения
Теоретические вопросы
1.Клиническая диагностика асфиксии новорожденного.
2.Оценка состояния новорожденного.
3.Реанимационная помощь в родильном зале.
4.Методика проведения вентиляции легких под положительным давлением.
5.Последовательность действий при мекониальной аспирации.
6.Техника проведения непрямого массажа сердца и искусственного дыхания.
7.Характеристика препаратов, используемых при реанимации.
Ориентировочная основа деятельности
Во время подготовки к занятию необходимо ознакомиться с основными теоретическими вопросами с помощью источников литературы.
ПЕРВИЧНАЯ РЕАНИМАЦИОННАЯ ПОМОЩЬ
ПРИ АСФИКСИИ НОВОРОЖДЕННЫХ
Гипоксия плода и асфиксия новорожденного (перинатальная асфиксия) – патологические состояния, развивающиеся вследствие острой или хронической кислородной недостаточности и метаболического ацидоза, проявляющиеся расстройствами деятельности жизненно важных систем (ЦНС, кровообращения, дыхания).
Перинатальная асфиксия является одной из основных причин перинатальной смертности, составляя в ее структуре от 20 до 50%. Основные причины перинатальной асфиксии:
1.Хроническая внутриутробная гипоксия плода при гестозах, фетоплацентарной недостаточности, заболеваниях беременной, сопровождающихся гипоксемией и гипоксией.
2.Острая гипоксия (асфиксия) плода в родах в результате нарушения маточно-плацентарного кровообращения при преждевременной отслойке плаценты, гипотензии, выпадении петель пуповины, обвитии пуповины, дискоординированной родовой деятельности.
3.Асфиксия новорожденного в большинстве случаев является следствием гипоксии (асфиксии) плода.
4.Основные причины постнатальной асфиксии: острая тяжелая анемия (массивное кровотечение у новорожденного, гемолитическая болезнь), шок (кровоизлияние в надпочечники, генерализованная инфекция и др.), врожденные пороки сердца с декомпенсацией, диафрагмальная грыжа, атрезия хоан, гипоплазия легких, наркотическая депрессия вследствие наркоза у роженицы.
Первичная реанимационная помощь в родзале оказывается всем живорожденным детям, если у них отмечается хотя бы один из признаков живорождения, независимо от гестационного возраста ребенка (от 22 недель) и массы тела (от 500 г).
Признаки живорожденности: самостоятельное дыхание; сердцебиение; пульсация пуповины; произвольное движение мышц.
При отсутствии всех четырех признаков ребенок считается мертворожденным и реанимации не подлежит.
Клиническая диагностика
При развитии асфиксии у новорожденных вначале отмечается нерегулярное дыхание или появление отдельных «вздохов» на фоне регулярного дыхания. Если гипоксия не купируется, то дыхание прекращается (первичное апное), после чего оно может возобновиться в виде отдельных вдохов или слабого, нерегулярного дыхания. При продолжающейся гипоксии у ребенка, как правило, наступает повторная более глубокая остановка дыхания (вторичное апное), что значительно увеличивает риск повреждения мозга. Из состояния вторичного апное новорожденного может вывести лишь вентиляция легких под положительным давлением. Практически невозможно отдифференцировать первичное апное от вторичного. Наряду с нарушением дыхания асфиксия новорожденного характеризуется тахи- или брадикардией (более 180 или менее 120 сокращении в мин соответственно), бледностью кожных покровов, локализованным или распространенным цианозом.
Диагностика асфиксии при рождении основывается на следующих признаках:
—низкая оценка по шкале Апгар на 1 и 5-10 мин (таблица 1): оценка 0-3 балла указывает на тяжелую асфиксию, 4-5 баллов – на асфиксию средней тяжести и 6-7 баллов – на легкую асфиксию;
—обнаружение гипоксемии, гиперкапнии, метаболического или смешанного ацидоза в крови, взятой из пупочной артерии.
Таблица 1
Шкала Апгар
|
Симптомы
|
Оценка в баллах
|
|
0
|
1
|
2
|
|
Частота сердцебиений (уд/мин)
|
Отсутствует
|
Менее 100
|
100 и более
|
|
Дыхание
|
Отсутствует
|
Брадипное, нерегулярное
|
Нормальное, громкий крик
|
|
Мышечный тонус
|
Конечности свисают
|
Некоторое сгибание конечностей
|
Активные движения
|
|
Рефлекторная возбудимость
|
Не реагирует
|
Гримаса
|
Кашель, чихание, крик
|
|
Окраска кожи
|
Генерализованная бледность или генерализованный цианоз
|
Розовая окраска тела и синюшная конечностей (акроцианоз)
|
Розовая окраска всего тела и конечностей
|
Быстрая и эффективная первичная реанимационная помощь новорожденному при асфиксии может быть оказана только при наличии готового оборудования и хорошо обученного, опытного персонала. При любых родах необходимо присутствие хотя бы одного специалиста, владеющего навыками проведения искусственной вентиляции легких с помощью мешка и маски, эндотрахеальной интубации, непрямого массажа сердца, знанием показаний к использованию медикаментов.
Первичная помощь новорожденному в родильном зале:
—ребенок должен быть принят в теплые пеленки, помещен под источник лучистого тепла;
—необходимо освободить дыхательные пути от содержимого (с помощью резинового баллончика, разового аспиратора или катетера, соединенного с электрическим отсосом), причем сначала изо рта, а затем из носа во избежание вторичной аспирации; при подозрении на аспирацию мекониальными околоплодными водами действия иные (см. ниже);
—провести тактильную стимуляцию дыхания путем вытирания кожных покровов, мягкого (щадящего) поглаживания туловища, конечностей или головы; если после этих процедур новорожденный не дышит, необходимо провести тактильную стимуляцию путем 1-2-кратного (но не более) пошлепывания или пощелкивания по подошве или трения по спине.
Приемы тактильной стимуляции, которые могут навредить новорожденному, представлены в таблице 2.
Таблица 2
Приемы тактильной стимуляции, которые могут навредить новорожденному
|
Манипуляции
|
Возможные последствия
|
|
Похлопывание по спине
|
Ушибы
|
|
Надавливание на грудную клетку
|
Переломы, пневмоторакс
|
|
Грубые надавливания на живот
|
Разрыв печени или селезенки, кровотечение
|
|
Расширение анального сфинктера
|
Разрыв сфинктера
|
|
Использование горячих или холодных компрессов, ванн, горчичников
|
Гипотермия, гипертермия, ожог
|
|
Обдувание холодным кислородом или воздухом
|
Гипотермия
|
Мероприятия по сказанию первичной помощи новорожденному должны занимать не более 20 с.
Оценка состояния новорожденного
Необходимость проведения реанимационных мероприятий основывается на оценке следующих параметров: дыхания, частоты сердечных сокращений, цвета кожи.
Оценка дыхания (возможные варианты):
—самостоятельное, регулярное;
—самостоятельное, но неадекватное дыхание (судорожное, нерегулярное, поверхностное);
—дыхание отсутствует (первичное или вторичное апное).
Оценка частоты сердечных сокращений (возможные варианты);
—ЧСС более 100 ударов в мин;
—ЧСС менее 100 ударов в мин.
Оценка цвета кожных покровов (возможные варианты):
—полностью розовые или розовые с цианозом кистей и стоп;
—цианотичные кожа и видимые слизистые.
Если после оказания первичной помощи новорожденный самостоятельно дышит, дыхание достаточно глубокое и регулярное, ЧСС более 100 ударов в мин, цвет кожных покровов розовый – его состояние ближе к удовлетворительному, ребенка можно одеть, приложить к груди матери и затем поместить в кроватку.
Решение о начале и объеме реанимации базируется на оценке дыхания, ЧСС и цвета кожи в первые 20 с жизни. В настоящее время оценка по шкале Апгар не является основанием для решения вопроса о необходимости реанимации, так как с ее помощью оценивается состояние новорожденного в конце 1 и 5 мин жизни. Однако если ждать до конца 1 мин, время будет потеряно, особенно у детей, рожденных в тяжелой асфиксии. Шкала Апгар может быть использована при оценке эффективности реанимационных мероприятий в конце 1 мин жизни. Если оценка по шкале Апгар в конце 1 мин менее 7 баллов, то она должна проводиться каждые 5 мин, пока не достигнет 8 баллов и выше (до 20 мин жизни).
Реанимационная помощь в родильном зале
Основные принципы реанимации новорожденного:
А – обеспечение проходимости дыхательных путей; В – инициация дыхания; С – улучшение циркуляции.
Принцип А.
1. Обеспечение правильной позиции новорожденного.
2. Отсасывание содержимого изо рта, носа и в некоторых случаях из трахеи (при аспирации околоплодных вод).
3. Проведение эндотрахеальной интубации и санации нижних дыхательных путей (если необходимо).
Принцип В.
1. Проведение тактильной стимуляции.
2. Использование струйного потока кислорода.
3. Проведение искусственной вентиляции легких (если необходимо) с помощью мешка и маски или мешка и эндотрахеальной трубки.
Принцип С.
1. Непрямой массаж сердца.
2. Введение медикаментов.
Восстановление дыхания
Если после оказания первичной помощи ребенок дышит самостоятельно, ЧСС составляет более 100 ударов в мин, но отмечается цианоз кожных покровов, ему показана дополнительная оксигенация с первоначально высокой концентрацией кислорода: шланг от источникасо 100% кислородом располагают на расстоянии 1-1,5 см от носовых ходов. Когда кожные покровы порозовеют, концентрацию и поток кислорода следует уменьшить и прекратить тогда, когда кожные покровы у ребенка остаются розовыми при дыхании воздухом.
Показания для искусственной вентиляции легких (ИВЛ) под положительным давлением:
—если ребенок после тактильной стимуляции находится в состоянии апное;
—если у него дыхание типа Гаспинг (отдельные «вздохи»);
—если при восстановлении дыхания ЧСС меньше 100 ударов в мин.
Вентиляцию под положительным давлением можно проводить с помощью мешка и маски или мешка и эндотрахеальной трубки.
У большинства детей правильное использование мешка и маски позволяет проводить эффективную и своевременную вентиляцию на протяжении длительного времени. Противопоказанием для использования лицевой маски является подозрение на диафрагмальную грыжу; в этом случае вентиляцию под положительным давлением проводят через эндотрахеальную трубку. Для осуществления ИВЛ необходимо убедиться, что мешок и маска правильно собраны и работают. Важно правильно выбрать:
—размер мешка (саморасправляющийся дыхательный мешок типа Ambu, Penlon, Laerdal, Blue Cross);
—источник кислорода (центральная разводка или концентратор кислорода);
—устройство, обеспечивающее безопасность (клапан сброса давления или манометр);
—размер маски (правильно подобранная маска закрывает рот, нос и край подбородка, но не закрывает глаза).
Методика проведения вентиляции легких
под положительным давлением
Специалист, проводящий ИВЛ, должен стоять у изголовья или сбоку от новорожденного. При наложении маски сначала захватывается подбородок, затем нос. Очень важно, чтобы мешок не закрывал грудную клетку: это дает возможность контролировать визуально ее экскурсии, а также, если потребуется, проводить закрытый массаж сердца и вводить лекарства через пупочные сосуды. Для проверки герметичности необходимо после наложения маски 2-3 раза сжать мешок и наблюдать за экскурсиями грудной клетки. Объем легких ребенка составляет лишь часть объема мешка, поэтому нельзя до конца сжимать мешок во избежание перерастяжения легких новорожденного.
Экскурсии грудной клетки лучше всего указывают на эффективность вентиляции. При этом дыхательные движения грудной клетки должны соответствовать поверхностному дыханию новорожденного. Только первые несколько дыхательных движений требуют максимальных усилий, соответствующих глубокому дыханию, что обеспечивает расправление легких и удаление фетальной легочной жидкости. Движения брюшной стенки могут быть обусловлены проникновением воздуха в желудок, что не является препятствием при эффективной вентиляции. Необходимо проверить также с помощью аускультации легких симметричность дыхания с обеих сторон.
Неадекватные экскурсии грудной клетки могут быть обусловлены несколькими причинами:
—недостаточной герметичностью маски вследствие неправильного положения или неправильно выбранного размера маски;
—обтурацией, блокированием дыхательных путей;
—недостаточным давлением.
Для устранения этих причин необходимо:
1. изменить положение маски – создать герметичность;
2. изменить положение ребенка, разогнуть шею;
3. провести санацию верхних дыхательных путей;
4. провести вентиляцию, слегка приоткрыв рот ребенка;
5. увеличить давление до 25-35 см водного столба или до величины, при которой откроется клапан сброса давления. Это необходимо делать очень аккуратно, для того чтобы избежать перерастяжения легких и баротравмы.
В ходе масочной вентиляции может потребоваться ротовой воздуховод при:
—двусторонней атрезии хоан;
—синдроме Пьера-Робена;
—невозможности обеспечения свободной проходимости верхних дыхательных путей при правильной укладке ребенка.
Воздуховод вводится поверх языка до задней стенки глотки; манжета при этом остается на губах ребенка.
При вентиляции необходимо учитывать частоту дыхания и давление в дыхательных путях. Вентиляция проводится с частотой 40-60 дыхательных движений (путем сжатия мешка) в мин. Максимальное давление в конце вдоха:
1.начальное (2-3 сжатия мешка) – до 40 см водного столба;
2. последующее:
—при отсутствии физикальных изменений в легких – 15-20 см водного столба;
—при ослабленном дыхании, появлении хрипов – 20-40 см водного столба.
После проведения искусственной вентиляции в течение 15-30 с у новорожденного необходимо определить ЧСС.
Показания к вентиляции под положительным давлением с помощью мешка и эндотрахеальной трубки:
—при апное или неадекватном самостоятельном дыхании у глубоко недоношенных детей;
—когда вентиляция с помощью мешка и маски неэффективна в течение 1 мин;
—при аспирации околоплодных вод, требующей санации трахеи;
—когда предполагается наличие диафрагмальной грыжи.
Внутренний диаметр эндотрахеальной трубки, применяемой у детей массой до 1000 г = 2,0 мм; до 2000 г = 2,5 мм; до 3000 г = 3,0 мм; > 3000 г = 3,5 мм.
Если герметичность обеспечена и есть движения грудной клетки, провести начальную вентиляцию в течение 15-30 с.
Последовательность действий при мекониальной аспирации
Последствия мекониальной аспирации для ребенка очень тяжелые, поэтому помощь должна оказываться незамедлительно. Последовательность мероприятий в этом случае будет следующей:
−при рождении головы (до рождения плечиков) рот, ротоглотка и задняя глотка (гипофарингс) должны быть тщательно очищены от содержимого с помощью катетера и электроотсоса. При этом размер катетера должен быть не меньше №10;
—удаление содержимого желудка, в котором тоже может быть меконий, следует выполнить не ранее чем через 5 мин после рождения с целью уменьшения вероятности апное и брадикардии;
—интубировать трахею, удалить меконий из нижних дыхательных путей.
Весь процесс санации дыхательных путей не должен занимать более 40 с.
При наличии густого мекония лучше провести санацию через эндотрахеальную трубку. После проведения санации эндотрахеальная трубка может быть извлечена. Очищение ротоглотки можно провести через эидотрахеальную трубку, используя катетер с адаптером для регуляции силы отсасывания. Если мекониальные воды густые, очищение трахеи от содержимого должно быть проведено сразу же после рождения. Это требует присутствия в родильном зале специалиста, умеющего визуализировать гортань при помощи ларингоскопа и проводить очищение трахеи под контролем прямой ларингоскопии.
Оценка ЧСС и дальнейшие действия
ЧСС может быть определена одним из двух методов: выслушиванием сердцебиений на верхушке сердца или определением пульса при пальпации пупочной или плечевой артерии.
Возможные варианты ЧСС:
—менее 80 ударов в мин;
—30-100 ударов в мин;
—более 100 ударов в мин.
Дальнейшие действия зависят от ЧСС и наличия самостоятельного дыхания.
1. Если ЧСС более 100 ударов в мин и у ребенка имеется спонтанное дыхание, можно прекратить вентиляцию. После прекращения вентиляции кислород продолжают подавать ребенку струйно. Подачу кислорода можно прекращать постепенно, если кожные покровы ребенка остаются розовыми. Если же адекватное спонтанное дыхание не устанавливается, то следует продолжить вентиляцию,
2. Если ЧСС 80 ударов в мин и отмечается ее дальнейшее повышение, вентиляцию продолжают.
3. Если ЧСС менее 80-100 ударов в мин и не увеличивается, требуется продолжение вентиляции и проверка ее эффективности.
Новорожденным, у которых ИВЛ с помощью мешка и маски провожается 2 мин и более, необходимо ввести желудочный зонд и оставить на все время вентиляции. Расстояние, на которое вводится зонд, равняется расстоянию от основания носа до мочки уха плюс расстояние от мочки уха до мечевидного отростка грудины.
4. Если ЧСС меньше 80 ударов в мин при вентиляции 100% кислородом, то состояние ребенка следует расценивать как тяжелое и необходимо продолжать вентиляцию легких под положительным давлением и немедленно начинать непрямой массаж сердца.
Коррекция гемодинамических расстройств
Решение о начале проведения непрямого массажа сердца принимается на основании определения ЧСС через 15-30 с после начала вентиляции 100% кислородом (а не на основании ЧСС сразу же после рождения), при ЧСС менее 80 ударов в мин, или если ЧСС 80 ударов в мин и не повышается. Отсутствие сердцебиений – показание к введению медикаментов (см. ниже).
Техника проведения непрямого массажа сердца
При проведении непрямого массажа сердца новорожденный должен находиться па твердой поверхности и давление должно оказываться на нижнюю треть грудины – область расположена ниже линии, проведенной между сосками (но не захватывает мечевидный отросток), глубина погружения грудины 1-2 см. Существует два технических приема.
Прием 1: большие пальцы обеих рук расположены рядом или друг на друге, если ребенок очень маленький. Если остальные пальцы расположены на спине, массаж будет более эффективным. Следует избегать сдавления ребер во время массажа, так как при этом может возникнуть перелом ребер или пневмоторакс.
Прием 2: используются два пальца одной руки (указательный и средний или средний и безымянный), другая рука должна быть подложена под спину новорожденного таким образом, чтобы достигнуть наиболее эффективного сдавления между грудиной и позвоночником.
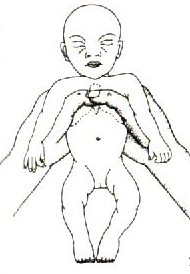 Рис. 1. Наружный массаж сердца у грудного ребенка сдавления между грудиной и позвоночником.
Рис. 1. Наружный массаж сердца у грудного ребенка сдавления между грудиной и позвоночником.
Для сохранения адекватной циркуляции усилия должны быть такими, чтобы ЧСС была 120 ударов в мин. Во время непрямого массажа сердца ИВЛ проводится 100% кислородом с частотой 40 дыхательных циклов в мин. Соотношение вентиляции и непрямого массажа 1:3 (после каждого третьего надавливания на грудину делается один вдох). Через каждые 30 с вентиляции и непрямого массажа сердца необходимо контролировать ЧСС. Определять ЧСС необходимо в течение 6 с, но не дольше (в этот момент вентиляцию прекращают). 1. Если ЧСС меньше 80 ударов в мин, непрямой массаж сердца и вентиляция должны быть продолжены. В этой ситуации показаны интубация трахеи и проведение искусственной вентиляции легких через интубационную трубку. 2. При ЧСС более 80 ударов в мин непрямой массаж сердца прекращают. Вентиляцию продолжают до тех пор, пока ЧСС не достигнет 100 ударов в мин и у новорожденного не появятся самостоятельные дыхательные движения. 3. Если ЧСС менее 60 ударов в мин после 30 с непрямого массажа на фоне ИВЛ 100% кислородом, необходимо ввести медикаменты. Показания к введению медикаментов: —если ЧСС менее 80 ударов после 30 с непрямогомассажа на фоне ИВЛ 100% кислородом; —отсутствие сердцебиений. Способы введения лекарств при оказании реанимационной помощи новорожденным в родильном зале: —через катетер в пупочной вене: катетер вводят на 1-2 см ниже уровня кожи до появления свободного тока крови; —через эндотрахеальную трубку (вводят только адреналин).
Характеристика препаратов, используемых при реанимации новорожденного 1.
Адреналин вводят обязательно одновременно с началом ИВЛ и непрямого массажа сердца при ЧСС менее 60 уд/мин или отсутствии сердечных сокращений в разведении 1:10000 необходимо набрать в шприц в количестве 1,0 мл и вводить 0,1-0,3 мл/кг в/в или через эндотрахеальную трубку струйно быстро. Ожидаемый эффект: через 30 с после введения ЧСС должна достигнуть 100 ударов в мин и более. Дальнейшие действия, если ЧСС остается менее 100 ударов в мин: —повторить введение адреналина; —при необходимости можно это делать каждые 5 мин (не более 3 введений); —необходимо ввести восполнители ОЦК, если есть признаки острой кровопотери и гиповолемии. 2. Восполнители объема циркулирующей крови (5% альбумин, изотонический раствор натрия хлорида, раствор Рингера). Показания к введению: −гиповолемия; −геморрагический шок, возникающий у новорожденных сразу после рождения при острых кровотечениях у матери (отслойка плаценты), разрыве сосудов пуповины, плодово-материнской и плодово-плодовой трансфузии, при разрывах паренхиматозных органов. При потере 20% и более от ОЦК наблюдаются симптомы декомпенсации кровообращения: 3. бледность, несмотря на оксигенацию; 4. слабый пульс при хорошем сердечном ритме; 5. артериальная гипотония; 6. мышечная гипотония; 7. синдром «белого пятна» 3 с и более; 8. отсутствие эффекта от проводимых реанимационных мероприятий. Дозировка и способ введения: выбранный препарат вводят в дозе 10 мл на 1 кг массы тела в вену пуповины в течение 5-10 мин. Ожидаемый эффект: −уменьшение бледности: −повышение ЧСС;
−повышение АД.
ПЕРВИЧНАЯ СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯНепосредственно после остановки сердца и кровообращения начинается процесс угасания всех жизненно важных функций организма. Если в течение нескольких минут с помощью специальных мероприятий не остановить процесс умирания на стадии клинической смерти, развивается необратимая биологическая смерть. Клиническая смерть – полная остановка кровообращения и дыхания с выключением функциональной активности головного мозга. Запас времени при нормальной температуре тела, необходимый для оживления ребенка, у которого отсутствуют кровообращение и дыхание, – 3 мин. При быстром снижении температуры тела (например, утопление зимой) продолжительность обратимого состояния возрастает в зависимости от температуры ядра тела. Клиника. Возникающий вследствие остановки сердца и кровообращения дефицит кислорода и глюкозы во всех органах приводит к следующим клиническим проявлениям: –серой или синюшной окраске кожных покровов; –отсутствию пульса; –потере сознания; –расширению зрачков без реакции на свет; –потере мышечного тонуса; –остановке дыхания. Диагностика. В обычных условиях, вне медицинского учреждения, как правило, отсутствует необходимая аппаратура, позволяющая объективно констатировать остановку кровообращения и дыхания. Для контроля наличия сердечной деятельности необходимо пропальпировать крупные артерии (например, сонную на уровне перстневидного хряща или бедренную – в паховом сгибе). Если дыхательные экскурсии отсутствуют, дыхание можно контролировать, держа руку у рта и носа. Наличие сознания можно проверить с помощью окрика и болевого раздражения. Если пациент не реагирует на болевое раздражение или окрик, дыхание и сердечная деятельность не определяются, следует немедленно начать сердечно-легочную реанимацию. Лечение. Оживление, т.е. оказание помощи при клинической смерти, ограничено временным интервалом, так как через несколько минут наступают необратимые изменения и повреждения головного мозга. Немедленное начало реанимационных мероприятий –лучшая защита мозга от гибели. Каждый врач должен уметь оказать необходимую и возможную помощь больному, находящемуся в терминальном состоянии! Основная цель реанимации – обеспечение головного мозга и миокарда жизненно необходимыми энергетическими субстратами (кислородом и глюкозой). • Немедленные реанимационные мероприятия 1.Обеспечение проходимости дыхательных путей –Механические препятствия из верхних дыхательных путей должны быть устранены. В ряде случаев достаточно максимального разгибания головы и выполнения приема Эсмарха (выдвижение нижней челюсти вперед с подвывихом в височно-нижнечелюстном суставе), чтобы освободить дыхательные пути и поддерживать их свободную проходимость. –Затруднение дыхания может быть обусловлено аспирацией рвотными массами или кровью. На догоспитальном этапе необходимо очистить полость рта платком. Можно использовать с этой целью электроотсос. –В машине скорой помощи и в стационаре вентиляция легких осуществляется через воздуховод или интубационную эндотрахеальную трубку.
–При подозрении на обтурацию глубоких дыхательных путей инородным телом рекомендуется выполнить прием, описанный Heimlich (резкий толчок в эпигастральной области в направлении диафрагмы).
–При восстановлении полноценного спонтанного дыхания следует в первую очередь обеспечить достаточное поступление кислорода, а затем осуществлять коррекцию гиперкапнии. Организм ребенка обладает относительно высокой толерантностью к гиперкапнии в сочетании с ацидозом.
Подача кислорода может осуществляться с помощью: o носовых зондов: 4-6 л 100% кислорода в минуту обеспечивают концентрацию кислорода во вдыхаемой смеси от 30 до 40%; o кислородных мешков:обеспечивают кондиционирование вдыхаемого воздуха (согревание, увлажнение) и увеличение концентрации кислорода до 80-90%. 2.Искусственная вентиляция легких –Если вышеописанные мероприятия не приводят к восстановлению эффективного самостоятельного дыхания, показана искусственная вентиляция легких. –При отсутствии вспомогательных средств можно проводить его в форме донорского дыхания. При этом оказывающий помощь плотно охватывает своим ртом рот и нос пострадавшего (вентиляция изо рта в рот и нос). При вдувании обязателен визуальный контроль за движениями грудной клетки ребенка. У более старших детей или подростков можно применять ИВЛ методом рот в рот. При этом часто возникает необходимость зажать нос (рис. 2).
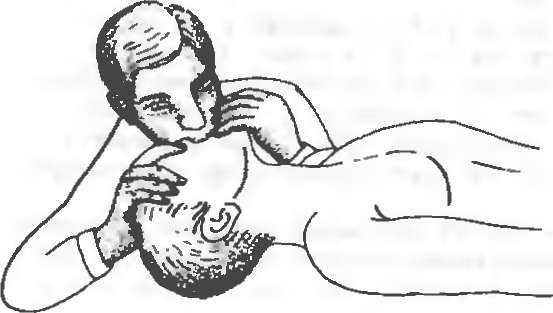
Рис. 2. ИВЛ методом «рот в рот».
Если врач не может закрыть своей щекой отверстия носа больного, следует сдавить крылья носа двумя пальцами. Частота вдуваний при проведении реанимационных мероприятий: у грудных детей – 20-24/мин; у детей старшего возраста – 16-20/мин; у подростков – 12-16/мин. В машине скорой помощи и в стационаре методом выбора является интубация трахеи и последующая ИВЛ с использованием ручного респиратора (саморасправляющегося дыхательного мешка с безвозвратным клапаном). Эндотрахеалъная интубация В экстренном случае производится оротрахеальная интубация. Голову ребенка разгибают, под плечи подкладывают валик. Шпатель ларингоскопа вводят по правой стороне полости рта и отдавливают язык влево. Тем самым освобождается правая сторона ротовой полости, и открывается вход в трахею. У детей используют ларингоскоп с изогнутым клинком, с помощью которого приподнимается верхушка надгортанника (кончик клинка отдавливает корень языка кверху). Благодаря этому становится видна голосовая щель и можно ввести эндотрахеальную трубку. Физиологические сужения (голосовая щель, подскладочная область) можно преодолеть с помощью нежных вращений тубуса вокруг продольной оси. До десятилетнего возраста следует использовать гладкие трубки (без надувной манжеты). У старших детей размер трубки определяется по формуле: внутренний диаметр (мм) = (16 возраст в годах) / 4. После интубации следует контролировать положение трубки, чтобы исключить наиболее частую ошибку – введение тубуса в пищевод. С помощью аускультации обоих легких исключается односторонняя вентиляция, которая может наблюдаться при слишком глубоком интубировании. Если интубация не удается (неопытный врач или анатомические особенности), необходима кислородотерапия через маску до тех пор, пока ситуация не будет исправлена (интубация опытным врачом или экстренная трахеотомия). 3. Лечебные мероприятия при остановке сердца. Если после обеспечения вентиляции легких сердечная деятельность не восстановилась (отсутствует пульс на центральных артериях), следует незамедлительно начать массаж сердца. Если через тонкую грудную стенку ребенка удается пропальпировать верхушечный толчок, но нет пульса на бедренной или плечевой артериях, сердечная деятельность считается недостаточной.Наружный массаж сердца В экстренных ситуациях его следует предпочесть внутреннему массажу сердца, который выполним только при определенных условиях на вскрытой грудной клетке пациента. Согласно современным представлениям, наружный массаж сердца обеспечивает не только сжатие сердца, но и, прежде всего, увеличение внутригрудного давления, которое способствует выбросу крови из легких через левые отделы сердца в большой круг кровообращения. Следовательно, короткие, резкие сжатия грудной клетки обусловливают достаточно высокие подъемы артериального давления, не сопровождающиеся, однако, адекватным искусственным кровотоком в сосудистом русле. Поэтому длительность фазы компрессии должна составлять около 60% сердечного цикла. У грудных детей грудную клетку обхватывают двумя руками и надавливают на грудину большими пальцами рук (рис. 1). У дошкольников компрессию грудной клетки можно выполнять основанием ладони, одновременно второй рукой оказывая противодействие со спины ребенка. У более старших детей техника наружного массажа сердца такая же, как и у взрослых. Пациент лежит на жестком основании. Врач производит ритмичные сжатия грудной клетки вертикально сверху наложенными друг на друга основаниями ладоней выпрямленных рук (рис. 3).
Рис. 3. Наружный массаж сердца у детей и подростков.
При выполнении каждой из описанных методик важно, чтобы точка максимального приложения силы находилась на границе средней и нижней трети грудины. Частота сжатий грудной клетки при наружном массаже сердца: у новорожденных – 120-140/мин; у детей – 100-120/мин; у взрослых – 60-80/мин. Для обеспечения достаточного регионарного кровотока глубина прогиба грудной клетки во время компрессии должна составлять 3-5 см. Удар кулаком в область сердца Прекордиальный удар кулаком рекомендуется как первый прием перед началом наружного массажа сердца. Не показан у детей, а также при остановке сердца, вызванной недостатком кислорода, во всех остальных случаях –только при условии мониторинга ЭКГ. Искусственная вентиляция легких и наружный массаж сердца Для оживления ребенка с остановкой сердца и кровообращения необходимо сочетать ИВЛ и наружный массаж сердца. Вид комбинации зависит от количества человек, оказывающих помощь в конкретной ситуации. 1 человек: чередует два последовательных вдувания и 30 сжатий грудной клетки. 2 человека: если в реанимации участвуют, по меньшей мере, два человека, возможно производить 2 вдувания на каждые 15 сжатий грудной клетки. Следует заметить, что для выполнения ИВЛ наружный массаж сердца ненадолго прерывают, чтобы не препятствовать дыхательным экскурсиям грудной клетки.
Контроль эффективностиреанимационных мероприятийВо время проведения реанимации необходимо постоянно наблюдать за движениями грудной клетки. Существует две опасности: вдувание воздуха в желудок без вентиляции легких и перерастяжение легких несоизмеримо большим объемом вдуваемого под большим давлением воздуха. Критерий эффективности наружного массажа сердца – появление пульса на центральных артериях. При этом необходимо принимать во внимание, что во время сжатия грудной клетки сотрясается весь организм, и об улавливании пульсовой волны можно говорить только с небольшой долей вероятности. Через небольшие промежутки времени следует контролировать размер зрачков. Сужение зрачков после кратковременного проведения реанимационных мероприятий – признак восстановления функциональной активности головного мозга. Если зрачки остаются широкими, это свидетельствует о слишком позднем начале либо низкой эффективности реанимационных мероприятий или их полной неэффективности. Спустя 3-5 мин необходимо ненадолго прервать наружный массаж сердца, чтобы установить наличие самостоятельной сердечной деятельности и спонтанного дыхания (рис. 4).

Рис. 4. Контроль эффективности искусственной вентиляции легких.
Интенсивная терапия в постреанимациоином периоде у детейТранспортировать пациента в клинику можно лишь тогда, когда дыхание и сердечная деятельность успешно восстановлены. Если необходима срочная транспортировка в клинику по другим причинам, реанимационные мероприятия, хотя и в трудных условиях, необходимо продолжать в машине скорой помощи. В машине скорой помощи или в стационаре проводится дальнейшая интенсивная терапия после успешных реанимационных мероприятий. Она включает: оротрахеальную интубацию, оксигенотерапию, дефибрилляцию, обеспечение стабильного доступа к венозному руслу и контроль за сердечной деятельностью. Обеспечение стабильного доступа к периферическим венам– предпосылка адекватной медикаментозной терапии. В экстренном случае пунктируют вены: v. bacilica (локтевой сгиб, предплечье, тыл кисти), v.saphena magna (тыл стопы). Только во вторую очередь используются: v.jugularis externa, v.femoralis. Если пункция этих вен не удается, следует пунктировать v. jugularis interna, v. subclavia и вводить центральный венозный катетер. Для пункции центральных вен необходимо прервать наружный массаж сердца, поэтому в данной ситуации врач оказывается перед выбором: прервать обеспечение организма кислородом или найти возможность ввести лекарство иным способом. Если во время проведения реанимации пункция вены невозможна, необходимые медикаменты (например, лидокаин и адреналин) могут быть после интубации введены эндотрахеально через тубус. Такая манипуляция эффективна, если объем вводимого лекарства больше, чем для внутривенной инъекции, и наружный массаж сердца адекватен, чтобы обеспечить всасывание и распределение действующих веществ в организме. При эндотрахеальном введении у грудных детей и детей младшего возраста лекарство в дозе, необходимой для внутривенного введения, разводится в 5 мл дистиллированной воды, у подростков рекомендуется введение удвоенной внутривенной дозы в 10 мл дистиллированной воды. Разведенное лекарство можно впрыснуть с помощью шприца или непосредственно в эндотрахеальную трубку, либо сразу в трахею через катетер для отсасывания, введенный в тубус. Бикарбонат натрия оказывает прямое повреждающее действие на слизистую оболочку трахеи и эндотрахеально не применяется. Внутрисердечное введение медикаментов связано с высоким риском из-за возможного развития многих тяжелых осложнений (повреждение коронарных артерий с последующей тампонадой сердечной сумки, интрамуральная инъекция, пневмоторакс), что может свести на нет дальнейшие реанимационные мероприятия. Внутримышечное введение необходимых медикаментов во время лечения остановки сердца и кровообращения противопоказано из-за медленного и неконтролируемого всасывания.
Медикаментозная терапия при остановке сердца и кровообращенияМедикаментозные средства при лечении остановки сердца и кровообращения эффективны лишь тогда, когда искусственная вентиляция легких и наружный массаж сердца обеспечивают достаточную циркуляцию крови. На первом месте находится введение адреналина и бикарбоната натрия. Если реанимационные мероприятия начинаются сразу после остановки сердца и кровообращения, нередко достаточно одной инъекции для восстановления спонтанной сердечной деятельности. При продолжительной ишемии коррекция метаболического ацидоза бикарбонатом натрия является предварительным условием для эффективного действия адреналина. – Адреналин. Начальная доза – 0,01 мг/кг внутривенно, через несколько минут дозу можно повторить: эндотрахеально 0,03 мг/кг в 5 мл 0,9% раствора хлорида натрия. После восстановления спонтанной сердечной деятельности возможна длительная капельная инфузия. –Натрия бикарбонат. Первоначальная доза – 1 ммоль/кг внутривенно. Последующие дозы подбираются с учетом параметров КОС (03 х ВЕ х кг массы тела) или из расчета 0,5 ммоль/кг каждые 10 мин. Дальнейшая медикаментозная терапия проводится индивидуально в каждом конкретном случае с учетом наблюдения. Программа мониторного наблюдения включает: –контроль АД и ЦВД; –мониторинг ЭКГ; –определение газового состава крови и параметров КОС; –учет диуреза. Для неотложной интенсивной терапии рекомендуются: –Допамин.Начальная доза для длительной капельной инфузии – 1-10 мкг/кг/мин. Оказывает положительное инотропное действие. В зависимости от дозы стимулирует альфа-рецепторы. –Добутамин.Показания к применению и доза такие же, как для допамина, однако добутамин гораздо реже вызывает тахикардию. –Лидокаин.Начальная доза – 1-2 мг/кг. Средство выбора для купирования желудочковых тахиаритмий в условиях реанимации. При повторяющихся желудочковых экстрасистолах или желудочковых тахикардиях показана длительная внутривенная инфузия в дозе 1-2 мг/кг/ч. – Кортикостероиды (метилпреднизолон, преднизолон, дексаметазон). В экстренном случае предпочтение следует отдавать метилпреднизолону (1 мг/кг) из-за быстрого начала действия. Показания: постишемический отек мозга, аспирация, комплексная терапия шока. Для лечения септического шока и резистентного к терапии фатального нарушения проводимости сердца во время реанимационных мероприятий допустимо однократное внутривенное введение больших доз кортикостероидов (20-30 мг/кг преднизолона).
Инфузионная терапия во время реанимации.Во время реанимации возможна потеря около 10% объема циркулирующей крови вследствие повышенной проницаемости капилляров, дилатации сосудов и нарушения распределения крови. Цель инфузионной терапии – быстрое возмещение объема жидкости, покинувшей сосудистое русло. Вводится полуэлектролитный раствор в дозе 8-10 мл/кг с добавлением глюкозы. Дальнейшая потребность во введении жидкости возникает при осложнении реанимации внутренним или наружным кровотечением. Если на догоспитальном этапе в арсенале врача имеются только растворы электролитов, их объем должен вчетверо превышать предполагаемую кровопотерю. Коллоидные растворы вводят в количестве, соответствующем объему кровопотери. При этом следует соблюдать максимально допустимые дозы: декстраны – 10 мл/кг, препараты желатина – до 30 мл/кг. У детей до 10 лет скорость инфузии гидроксиэтилкрахмала не должна превышать 15 мл/кг/ч. После успешной реанимации дальнейший план инфузионной терапии составляется индивидуально, с учетом особенностей течения болезни.
ЭКГ-мониторингАнализ кривой записи электропотенциалов сердца имеет очень большое значение в программе наблюдения за пациентом во время и после реанимации, так как целенаправленное лечение остановки сердца и кровообращения успешно только после ЭКГ-диагностики. Поэтому ЭКГ-мониторинг должен быть начат как можно раньше. Электроды следует располагать таким образом, чтобы они не препятствовали наружному массажу сердца и, при необходимости, дефибрилляции. Параллельно осуществляется контроль пульса и, тем самым, сердечного выброса, так как при отсутствии пульса на центральных артериях независимо от данных ЭКГ следует продолжать наружный массаж сердца. При прекращении циркуляции крови на ЭКГ регистрируется мерцание желудочков, асистолия или фатальное нарушение проводимости сердца. Непосредственно перед остановкой сердца и кровообращения, а также после восстановления сердечной деятельности могут наблюдаться такие угрожающие жизни нарушения ритма сердца, как желудочковая тахикардия или атриовентрикулярная блокада III степени.
Антиаритмическая терапияПри асистолиии фатальном нарушении проводимости сердца применяются такие основополагающие мероприятия, как ИВЛ, наружный массаж сердца, введение адреналина и бикарбоната натрия. Лечение мерцания желудочков может быть эффективным, если дополнительно применяется дефибрилляция. При атриовентрикуллрной блокаде III степениорципреналин более эффективен, чем атропин. Во время реанимации орципреналин не следует применятьв связи с вазодилатацией. Желудочковая тахикардия с возрастающей частотой сердечных сокращений приводит к падению сердечного выброса. До тех пор, пока сохраняется достаточная перфузия головного мозга, проводится медикаментозная терапия с помощью лидокаина. Если пациент потерял сознание или у него не определяется пульс на центральных артериях, следует немедленно начать реанимацию с помощью наружного массажа сердца и ИВЛ. Кроме того, показана дефибрилляция.
ДефибрилляцияМерцание желудочков можно купировать не только с помощью медикаментов. Широко используемые в настоящее время дефибрилляторы постоянного тока вырабатывают электрический импульс, который проводится на трепещущее сердце и, благодаря одновременной деполяризации всего миокарда, может создать благоприятные условия для восстановления сердечной деятельности. Шансы на успех от применения электрической дефибрилляции тем выше, чем лучше обеспечен миокард жизненно важными веществами и чем меньше нарушен внутриклеточный гомеостаз. После возникновения мерцания желудочков (во время ЭКГ-мониторинга) можно тотчас провести дефибрилляцию. В то же время при остановке сердца и кровообращения, вызванной мерцанием желудочков (но без ЭКГ-мониторинга), следует выполнять реанимационные мероприятия. Электроды дефибриллятора должны так устанавливаться на грудную клетку, чтобы возникающий между ними электрический импульс проходил через сердце. Для этого один электрод накладывается по правой парастернальной линии ниже ключицы, а другой – по средней подмышечной пинии слева на уровне верхушки сердца. Применяемая энергия у детей должна составлять 2 Дж/кг = 2 В/с/кг (при необходимости повторной дефибрилляции – до 4 Дж/кг = 4 В/с/кг). Диаметр электродов у
грудных детей – 5 см, у старших детей – около 10 см и у взрослых – около 15 см. Во время проведения дефибрилляции нельзя прикасаться к прибору или к пациенту. При безуспешной дефибрилляции следует сначала провести коррекцию нарушений КОС, водно-электролитного обмена (ВЭО), газового и электролитного состава крови. Дополнительное введение адреналина и лидокаина может создать благоприятные условия для успешной дефибрилляции. Дефибрилляция прекращается при асистолии желудочков. При необходимости проводятся повторные сеансы дефибрилляции, однако только на фоне коррекции нарушений КОС, ВЭО и газового состава крови.
Церебральная реанимацияВсе реанимационные мероприятия направлены на уменьшение последствий прекращения кровоснабжения всех органов, в том числе и головного мозга. Принимая во внимание то обстоятельство, что большая часть повреждений головного мозга у реанимированных пациентов возникает только тогда, когда уже восстановлена деятельность сердца и кровообращение, в настоящее время под церебральной реанимацией понимают мероприятия, которые приводят к адекватной реперфузии головного мозга при нормальном артериальном и низком внутричерепном давлении. К ним относятся: предупреждение гипер- и гипотензии, достаточная, оксигенация благодаря интубации и ИВЛ, контролируемая гипервентиляция со снижением рСО
2в артериальной крови до 3,3-4 кПа = 25-30 торр, седативная терапия при двигательном беспокойстве и судорожных припадках (предпочтительнее использовать тиобарбитурат, пентобарбитурат, диазепам, этомидаты). Более специфическая терапия постреанимационных повреждений головного мозга в настоящее время на практике не используется.
Начало и окончание реанимационных мероприятийПроведение реанимации показано, если остановка сердца и кровообращения наступила внезапно и неожиданно, если существуют условия для продолжения сердечной деятельности и имеются реальные возможности для восстановления умственных способностей человека. Время от наступления клинической смерти до начала адекватных реанимационных мероприятий чрезвычайно ограничено. Период, в течение которого возможно восстановление функций организма, составляет 3-4 мин в условиях нормальной температуры тела. Если время наступления клинической смерти неизвестно, следует немедленно начинать реанимацию. Не следует проводить оживление организма, если причиной остановки сердца и кровообращения явилась неизлечимая патология или если имеются признаки биологической смерти (например, трупные пятна). Проведение реанимационных мероприятий можно прекратить, если на электрокардиограмме более 30 мин наблюдается изоэлектрическая кривая. До тех пор, пока кривая электрических потенциалов сердца не стала изозлектрической, возможно возобновление спонтанной сердечной деятельности. Степень повреждения головного мозга во время проведения реанимационных мероприятий определить невозможно. Поэтому только необратимая остановка сердца является предпосылкой для принятия решения о прекращении реанимации.
Рекомендованная литература
1. Диагностика и лечение неотложных состояний у детей: Учебное пособие / Волосовец А.П., Нагорная Н.В., Кривопустов С.П. и др. – 2-е изд., доп. – Донецк: Заславский А.Ю., 2010. – 160 с. 2. Мутафьян О.А. Неотложная кардиология детского и подросткового возраста. – СПб.: ООО «Издательство ФОЛИАНТ», 2013. – 400с. 3. Неотложные состояния у детей / А.Д. Петрушина, Л.А. Мальченко, Л.Н. Кретинина и др.; Под редакцией А.Д. Петрушиной. – М.: ООО Медицинское информационное агентство», 2010. – 216 е.: ил. 4.Штайнигер У., Мюлендаль К.Э. Неотложные состояния у детей: Пер. с нем. – Мн.: Медтраст, 1996. – 512 с. 5. Цыбулькин Э.К. Угрожающие состояния у детей. Экстренная врачебная помощь: Справочник. – 2-е
 Рис. 1. Наружный массаж сердца у грудного ребенка сдавления между грудиной и позвоночником.
Рис. 1. Наружный массаж сердца у грудного ребенка сдавления между грудиной и позвоночником.  Рис. 2. ИВЛ методом «рот в рот».
Рис. 2. ИВЛ методом «рот в рот».







