Семинары
Уважаемые коллеги!
На свидетельстве участника семинара, который будет сгенерирован в случае успешного выполнения Вами тестового задания, будет указана календарная дата Вашего он-лайн участия в семинаре.
Семинар "ТЕТРАДА ХРОНИЧЕСКОЙ ВЕНОЗНОЙ НЕДОСТАТОЧНОСТИ НИЖНИХ КОНЕЧНОСТЕЙ"
Автор: Турсынбаев С.Е.
Проводит: Республиканский Медицинский Университет
Рекомендован по специальностям: Акушерство и гинекология, Семейная медицина/Терапия, Травматология и ортопедия, Хирургия
Просмотров: 4 515
Дата проведения: с 02.06.2015 по 02.06.2016
 Хроническая венозная недостаточность (ХВН) – это симптомокомплекс, который проявляется нарушением оттока венозной крови из пораженной нижней конечности. Причиной ХВН чаще всего является варикозная и посттромбофлебитическая болезни, в редких случаях врожденные аномальные строения кровеносных сосудов. ХВН может быть связана с ожирением, системными заболеваниями, дисгормональными состояниями, сдавлениями сосудов извне (чаще опухолями органов малого таза).
Хроническая венозная недостаточность (ХВН) – это симптомокомплекс, который проявляется нарушением оттока венозной крови из пораженной нижней конечности. Причиной ХВН чаще всего является варикозная и посттромбофлебитическая болезни, в редких случаях врожденные аномальные строения кровеносных сосудов. ХВН может быть связана с ожирением, системными заболеваниями, дисгормональными состояниями, сдавлениями сосудов извне (чаще опухолями органов малого таза).
В двадцати странах группы «Тhe Vein Consult Program» (2014 г.), включающих страны Западной, Восточной Европы, Латинской Америки, Дальнего, Ближнего Востока, общемировая распространенность ХВН составляет 83,6%. Если учесть клинический раздел классификации СЕАР, то 63,9% исследуемых относится к группе С1 – С6 (симптомного течения), 19,7% принадлежит к группе С0 (асимптомного течения).
В группах С1 – С3 в основном превалируют женщины, при более тяжелых формах в группах С4 – С6 различия между мужчинами и женщинами не наблюдались. Однако клиническая манифестация ХВН у женщин варьировала от 1 до 73%, у мужчин от 2 до 56%. Стоит учесть, что такие результаты могут иметь место из-за различий в распространении факторов риска в различных популяциях, непостоянности диагностических критериев, терминологии, особенно среди предыдущих исследований.
Согласно статистике «Тhe Vein Consult Program», пациенты могут обращаться к доктору по одной или нескольким причинам. Наиболее часто встречающиеся жалобы: тяжесть в ногах (72,4%), боль (67,7%) ощущение отечности (52,7%) и ночные судороги (44,3%), другие симптомы встречались у 24-27% пациентов.
Периферические заболевания венозного русла не сопряжены со значительной летальностью, как например хронические заболевания сердца или хроническая артериальная недостаточность, но они часто являются непосредственной причиной тяжелой инвалидизации даже в молодом трудоспособном возрасте и обуславливают значительный косметический дефект. Степень инвалидизации вследствие этой патологии настолько значительна, что не может не привлекать внимания медицинской общественности. ХВН может привести к тромбозу глубоких вен, тромбофлебиту и, как следствие, тромбоэмболии легочной артерии, часто имеющей летальный исход. Если сердечная патология всегда была в центре внимания научной общественности, то сосудистые заболевания обделены должным вниманием из-за немногочисленности круга специалистов, серьезно изучающих эту проблему.
Для ХЗВ характерно большое разнообразие симптомов, неоднородность течения и прогрессирования. Как свидетельствуют последние данные зарубежных исследований, до 70% социально активного населения планеты страдает той или иной патологией венозной системы, которой подвержены лица самого разного возраста, мужского и женского пола. Патологический процесс может начинаться в раннем возрасте и вследствие прогрессирования достигать тяжелых стадий вплоть до инвалидизации пациента. Уже начальные стадии ХЗВ ощутимо влияют на качество жизни, сопровождаясь ощущениями тяжести, боли, усталости в ногах, развитием отечности и т. п. Со временем заболевание прогрессирует, приводя к патологическому расширению вен; для запущенных стадий ХЗВ характерны трофические нарушения вплоть до развития венозной трофической язвы.
Не случайно в списке нозологий, наиболее часто приводящих к потере трудоспособности, ХЗВ занимает 14-е место. Высокая распространенность, прогрессирующее и часто осложненное течение диктуют необходимость своевременного выявления и лечения ХЗВ. Несмотря на большую социальную и медицинскую значимость, уровень знаний о патологии вен, качество ее диагностики и лечения остаются недостаточными. Во многом это связано с тем, что значимость заболеваний вен недооценивается как социумом – самими пациентами, так и медицинской общественностью. Принято считать, что венозная патология не опасна для жизни больных, хотя заболевания, сопровождающиеся поражением глубоких вен, могут сопровождаться высокой летальностью. Проведение эпидемиологических исследований позволяет отразить не только распространенность венозной патологии, но и качество диагностики, лечения, уровень внимания к данной проблеме общества и самих пациентов.
В 2011 году проведено эпидемиологическое исследование по изучению распространенности хронической венозной недостаточности в Республике Казахстан – ФЛЕБОПАРТНЕР.KZ Предпосылками к запуску проекта послужил целый ряд факторов. Так, несмотря на широкую распространенность ХЗВ и связанные с ними большие экономические затраты, патология до сих пор недостаточно изучена; внимание врачей преимущественно направлено на лечение артериальной патологии. Проблема ХЗВ до сих пор остается недооцененной и не привлекает должного внимания медицинской общественности. К сожалению, лечением ранних стадий хронического заболевания вен не занимается ни терапевтическое, ни хирургическое звено здравоохранения. Отмечается низкая выявляемость ХЗВ, поскольку специалисты не уделяют данной проблеме должного внимания, воспринимая указанное состояние как неопасное для жизни, притом, что заболевание носит прогрессирующий характер и в запущенных стадиях сложно поддается лечению. Перечисленные проблемы актуальны не только в Казахстане, с ними сталкиваются и другие страны.
Программа ФЛЕБОПАРТНЕР.KZ была направлена на выявление больных с варикозной болезнью на амбулаторном хирургическом приеме. На каждого исследуемого заполнялась специальная форма, в которой фиксировался ряд показателей: возраст, пол, наличие наследственной отягощенности по ХЗВ, длительность заболевания, лечение, диагноз (рис. 1). Всего в программе ФЛЕБОПАРТНЕР.KZ было обследовано 2043 пациента, из них женщин 76% (1492 пациентки), мужчин 24% (551 пациент).
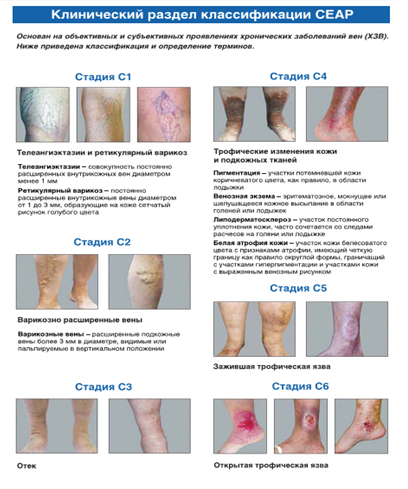
Рисунок 1. Клинический раздел классификации СЕАР
Детальное изучение возрастного состава пациентов (рис. 2), показало, что большинство пациентов, включенных в исследование, имели возраст от 20 до 50 лет (57% обследованных), то есть пациенты активного трудоспособного возраста.
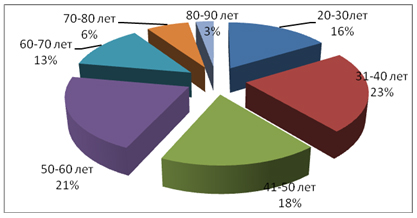
Рисунок 2. Распределение обследованных по возрасту
Во время проведения республиканской программы ФЛЕБОПАРТНЕР.KZ, был выявлен ряд значимых отличий от зарубежных эпидемиологических показателей. В развитых странах подавляющее большинство случаев тяжелых форм заболеваний вен приходится на возраст старше 70 лет, пик заболеваемости ХЗВ на возраст 80 лет. Средняя частота развития тяжелых осложнений (трофических язв) среди пациентов с ХЗВ не превышает 1-5%. Согласно результатам нашей программы, охватившей около 2 тыс. пациентов из разных регионов Казахстана, свыше 70% больных обращаются к хирургам на запущенных стадиях заболевания (с варикозом, отеками, трофическими изменениями). По результатам проекта, частота обращения пациентов с тяжелой формой ХВН в стадии свежей или зарубцевавшейся венозной трофической язвы составила более 11%, причем только 6 % обратившихся были в возрасте за 70 лет (рис. 3). Во время выполнения программы в РК такие нарушения были обнаружены даже у пациентов в возрасте 40-45 лет, значительно инвалидизированных; т. е. возраст, в котором выявляют тяжелую ХВН, в нашей стране очень молодой.
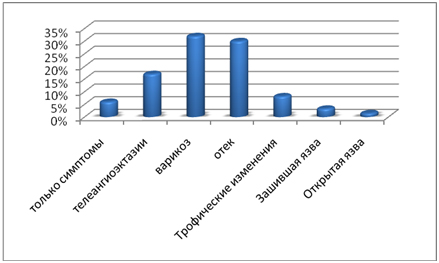
Рисунок 3. Результаты программы ФЛЕБОПАРТНЕР.KZ
К хирургу на прием 70% пациентов обращаются с тяжелыми стадиями.
Из них 11% обращаются за медицинской помощью на стадии зажившей или активной венозной язвы. Более 40% всех обратившихся – лица 40-60 лет.
У половины пациентов начальные симптомы (боль, тяжесть в ногах, ночные судороги, отеки к вечеру) появились несколько лет назад (рис. 4). При этом две трети пациентов не получали адекватного лечения, на прием к специалисту по поводу ХЗВ пациенты обращались уже с тяжелыми стадиями заболевания.
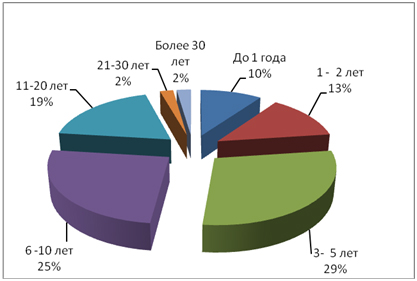
Рисунок 4. Длительность заболевания на момент осмотра хирургом (со слов пациента)
В палитре клинических диагнозов преобладал диагноз варикозная болезнь – 74% пациентов (рис. 5).
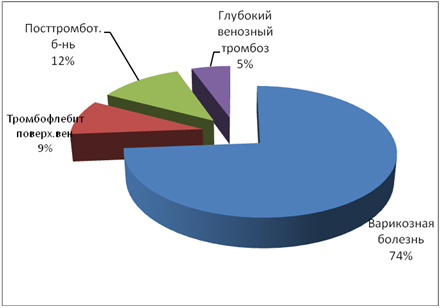
Рисунок 5. Установленный диагноз на момент осмотра хирургом
В рамках программы было выяснено, что 36% пациентов уже были на консультации у хирурга, а у 9% было проведено оперативное вмешательство.
Современная медицина располагает большим арсеналом методов для лечения различных стадий ХЗВ. Даже в запущенных случаях пациенту можно помочь с применением инновационных хирургических методик. Необходимо отметить, в каждом конкретном случае подход к лечению должен быть индивидуальным и обоснованным. На ранних стадиях консервативная терапия позволяет эффективно устранить симптомы венозной недостаточности (усталость, отек, боль), предотвратить дальнейшее прогрессирование заболевания. У пациента с запущенными стадиями заболевания медикаментозная терапия будет эффективна лишь в составе комплексного лечения. Сегодня значительно увеличились возможности консервативной терапии ХЗВ. Как известно, развитие хронической венозной недостаточности представляет собой многофакторный процесс, в котором задействовано множество механизмов. Настоящим прорывом в понимании стало получение данных о ведущей роли в патогенезе ХЗВ эндоваскулярного воспаления. Именно воспаление является ключевым фактором, вызывающим ремоделирование стенок вен, недостаточность клапанов и как следствие, венозную гипертензию. Изменения венозной гемодинамики приводят к нарушениям на микроциркуляторном уровне, а именно: к повреждению капилляров, вследствие чего возникает отек, и кожным изменениям с последующим формированием венозной язвы. Что касается выбранной тактики лечения в проекте, то докторами – участниками были указаны следующие методы (рис. 6).
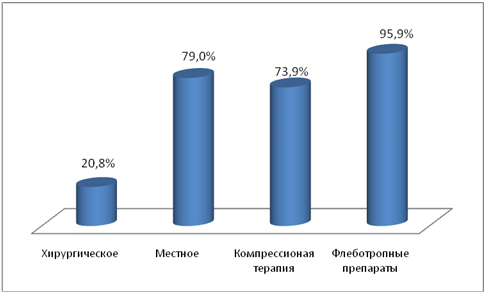
Рисунок 6. Выбранные методы лечения в проекте
Важное значение имеет длительность назначаемой терапии, принимая во внимание хронический и прогрессирующий характер заболевания. Согласно рекомендациям в проекте, большинству пациентов (62%) терапия была рекомендована на 2 месяца (рис. 7).
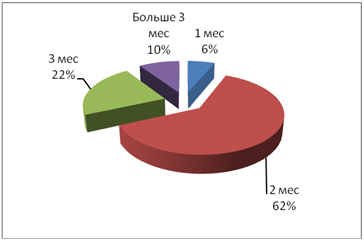
Рисунок 7. Длительность фармакотерапии
Результаты проекта ФЛЕБОПАРТНЕР.KZ. показали, что, к сожалению, особенности отношения общества к венозной патологии способствуют тому, что за медицинской помощью по поводу болезни вен больные обращаются уже на тех стадиях, когда необходимо хирургическое лечение. В то же время существует эффективное лечение, которое включает медикаментозную и компрессионную терапию, позволяющее предупредить прогрессирование заболевания и устранить необходимость в хирургическом лечении. Таким образом, для успешной терапии крайне важно раннее начало лечения. В идеале врач на обычном терапевтическом приеме должен обращать внимание на наличие у пациента признаков развития ХЗВ либо факторов риска и, в зависимости от результатов осмотра, назначать профилактические мероприятия, адекватное лечение либо направлять на консультацию к хирургу. Следует учитывать, что факторы риска развития варикозной болезни широко распространены. В их числе – генетическая предрасположенность, пожилой возраст, ожирение, женский пол, беременность, длительные статические нагрузки, гиподинамия, индивидуальные конституциональные особенности пациента. К сожалению, в РК все еще нередки случаи, когда пациенту, даже предъявляющему характерные жалобы, свидетельствующие о наличии ХЗВ, не назначают адекватную терапию или предлагают «подождать» до развития более поздних стадий заболевания, когда требуется хирургическое лечение. Необходимо помнить, что консервативное лечение остается основным методом оказания помощи больным с начальными стадиями ХЗВ, а вовремя назначенная консервативная терапия позволяет предупредить прогрессирование заболевания и развитие тяжелых осложнений.
Сложившийся стереотип, согласно которому заболевания вен считают чисто хирургической патологией, привел к тому, что огромное число больных, не имеющих по тем или иным причинам показаний к оперативному вмешательству, не получают адекватной врачебной помощи. Каждый случай ХВН имеет свои неповторимые черты и выбрать оптимальный комплекс лечебных мероприятий может только врач, знающий вопросы физиологии и патофизиологии заболевания и владеющий всеми без исключения методами лечения.
Объем информации, развитие техники, уровень навыков, необходимый для успешного лечения ХВН, значительно повысили требования к теоретической и практической подготовке врачей. Кроме того, большинство пациентов получают лечение в районных лечебно-профилактических учреждениях, и нередко нам приходится сталкиваться с допущенными ошибками в сторону того или иного подхода к лечению. Некоторые хирурги поликлиник советуют больным «походить, пока не станет болеть», при этом не рекомендуют носить бинты, или назначают малоэффективные устаревшие препараты. С другой стороны, хирурги стационаров начинают оперировать едва ли не всех больных. При этом не принимаются во внимание ни форма, ни стадия ХВН. У многих пациентов отсутствие адекватной консервативной терапии после даже самой идеальной операции может привести к развитию рецидива заболевания. Крайне возмутительным является безудержная коммерциализация флебологической помощи. Множество платных клиник или частных врачей предлагают вылечить заболевание «без операции». Расширяя показания к флебосклерозирующей терапии, они часто подвергают и практически здоровых лиц и пациентов, у которых склеротерапия в лучшем случае не окажет никакого эффекта, а в худшем варианте возможны весьма тяжелые осложнения – тромбофлебит и легочная эмболия. Неприятные слова можно сказать о предложениях исцелиться с помощью пиявок, диет и т.п.
Существует множество подходов к лечению варикозной болезни, однако на сегодняшний день наиболее эффективным методом в лечении является операция. Медикаментозная, склерозирующая и компрессионная терапия необходимы как вспомогательные методы при оперативном лечении, а как самостоятельные методы они применимы при начальных стадиях варикозной болезни и наличии противопоказаний к оперативному лечению. Хорошо зарекомендовали себя малоинвазивные методы оперативного лечения, такие как минивенэктомия и минифлебэктомия. Лечение варикозной болезни должно быть комплексным, индивидуальным, включая консервативное и оперативное лечение.
Объективными критериями поражения венозной системы являются варикозные вены, локализующиеся как в типичных (внутренняя поверхность бедра, задняя, медиальная поверхности голени), так и в атипичных областях (задняя поверхность бедра, паховая область, передняя и боковая стенки живота) (рис. 8).
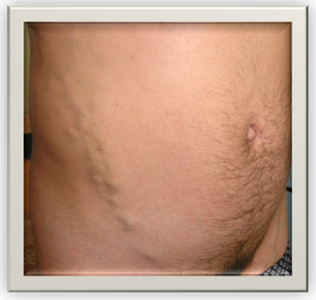
Рисунок 8. Варикозное расширение вен живота
Для венозной трофической язвы характерна локализация по внутренней поверхности нижней трети голени. Кожные покровы вокруг нее, как правило, гиперпигментированы и индурированы. Возможно наличие экземы и дерматита. В зоне нарушенной трофики пальпаторно можно определить кратерообразные провалы в фасции голени, соответствующие местам выхода перфорантных вен (рис.9).
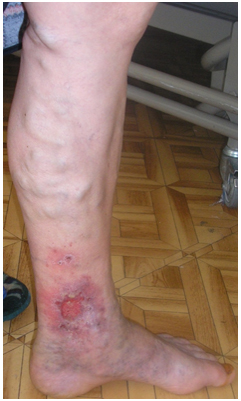
Рисунок 9. Зона трофических нарушений
Поскольку часто заболевают лица пожилого возраста, венозные трофические язвы могут протекать на фоне периферического атеросклероза. В связи с этим считаем необходимым подчеркнуть важность определения пульсации на артериях стоп (задней большеберцовой и тыла стопы) у всех пациентов с трофическими язвами нижних конечностей, независимо от наличия изменений подкожной венозной системы. Упущение этого момента может явиться причиной серьезных врачебных ошибок. Описаны случаи, когда наложение компрессионного бандажа в таких ситуациях приводило к ишемической гангрене и потере конечности.
Основные принципы лечения ХВН . Определив основные вопросы этиопатогенеза ХВН, необходимо коснуться принципов лечения данного контингента больных. Для получения эффекта лечения врач обязан объяснить пациенту суть его заболевания и подчеркнуть главное положение, что улучшение состояния конечности и качества жизни во многом зависит от самодисциплины больного и строгого выполнения всех лечебных рекомендаций, получаемых от специалиста флеболога. Даже самый современный препарат не даст должного эффекта, если пациент не корригирует свой повседневный образ жизни, режим труда, отдыха, питания и т.д. На самых начальных этапах развития заболевания этого может быть достаточно, но больному надо объяснить значение факторов риска для профилактики дальнейшего прогрессирования патологии венозной системы. Современное лечение ХВН должно быть комплексным, базироваться на рациональном сочетании хирургических вмешательств, склеротерапии, компрессионного лечения и применения различных фармакологических средств. Лечение венозной недостаточности в стадии компенсации и субкомпенсации не вызывает особых затруднений. Однако при декомпенсации венозного оттока, когда имеется стойкий отек, индурация и трофические язвы, особенно у пациентов с высоким риском оперативных вмешательств, это является трудной задачей. Основным принципом при этом является сочетание малотравматичного хирургического и консервативного методов лечения.
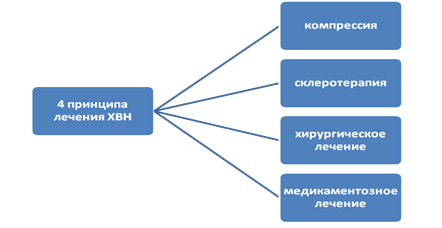
Рисунок 10. Тетрада современной флебологии
Консервативная терапия. Консервативное лечение необходимо для подготовки больных с тяжелыми формами хронической венозной недостаточности к оперативному лечению, также если оперативное вмешательство невозможно или откладывается по тем или иным причинам. Кроме того, консервативную терапию целесообразно проводить для скорейшей реабилитации пациентов в послеоперационном периоде, а при варикозной болезни основными целями консервативных мероприятий можно считать профилактику рецидива заболевания, устранение ХВН, сохранение трудоспособности, повышение качества жизни пациентов. В связи с чем усилия должны быть направлены на устранение негативных факторов воздействия: улучшение лимфатической и венозной гемодинамики; нормализация тонуса венозной стенки; коррекцию нарушений микроциркуляции, гемореологии, купирование воспалительных реакций.
Режим труда и отдыха. Каждый больной должен быть хорошо осведомлен о том, какие факторы, встречающиеся на работе или в быту, могут негативно воздействовать на состояние венозного кровообращения. Пациентам с ХВН не рекомендуется долго стоять или сидеть. К сожалению, далеко не всегда условия работы позволяют исключить такие положения. Лица, работающие преимущественно в вертикальном положении, должны каждые 20-30 мин выполнять упражнения, способствующие улучшению венозного кровотока за счет сокращений икроножных мышц. Представителям «сидячих» профессий следует держать ноги выпрямленными и при этом ставить их на низкую скамейку, чаще вставать и ходить в течение 5-10мин.
Режим питания. Пациентам с хронической лимфо-венозной недостаточностью рекомендации по коррекции диеты должны даваться с учетом особенностей патогенеза данного состояния. Нарушения венозного оттока приводят к развитию отека, который на ранних стадиях носит низкобелковый характер. В этот период следует ограничить прием пациентами жидкости, а также пищи, способствующей ее задержке в организме, т.е. диета с низким содержанием солей, острых приправ. Необходимо ограничить прием жареной пищи, употреблять больше зелени, овощей, фруктов, в которых содержится значительное количество витамина С, оказывающего капилляропротективное действие. Коррекция рациона питания с восполнением дефицита витаминов и микроэлементов необходимы для успешного лечения ХВН, осложненной трофическими язвами.
Компрессионная терапия. Обязательным компонентом любых лечебно-профилактических мероприятий при варикозной болезни вен нижних конечностей является эластическая компрессия. Она показана всем пациентам с ХВН, независимо от ее причины. Однако единственным противопоказанием к применению компрессионных средств являются хронические облитерирующие поражения артерий нижних конечностей. Арсенал средств компрессионной терапии представлен эластическими бинтами, медицинскими трикотажными изделиями, различной аппаратурой для переменной компрессии.
Основным гемодинамическим результатом правильно подобранной программы компрессионного лечения является нормализация функции мышечно-венозной помпы нижних конечностей. Залогом успешности компрессионного лечения является его регулярность. Нельзя использовать трикотаж только от случая к случаю или только в зимнее время года. Эластическая компрессия в зависимости от характера патологии и преследуемых целей может быть назначена на ограниченный или длительный срок.
Ограниченный срок компрессии (до 3-6 мес.) назначают: после хирургического или инъекционного лечения варикозной болезни; с целью профилактики варикозной болезни во время беременности; с целью предоперационной подготовки и профилактики тромбофлебита.
Длительный срок компрессии (более 6 мес.) назначается: при невозможности радикальной хирургической коррекции венозной недостаточности; при ведении малоподвижного образа жизни; длительных ортостатических нагрузках; вынужденном приеме гормональных препаратов; наследственной предрасположенности к варикозной болезни и др.
Большинство пациентов с ХВН должны пользоваться эластическим бандажом в течение всего дня, накладывая его утром до подъема с постели и снимая вечером перед ночным отдыхом. Эластическое бинтование ног следует всегда начинать от проксимальных суставов пальцев стопы, захватывая пятку. Повязку накладывают при тыльном сгибании стопы для предупреждения образования складок в области лодыжки. Давление бинта должно плавно ослабевать от лодыжки в проксимальном направлении. Наложение компрессионного бинта должно соответствовать форме ноги, т. е. при конической форме туры бинта должны идти в восходящем и нисходящем направлениях.
Для лечения трофических язв могут быть применены многослойные компрессионные бандажи, не снимаемые в течение длительного срока, при этом непосредственно с пораженным участком кожи голени контактируют бинты, пропитанные лекарственными субстанциями (цинк-желатиновая, цинк-оксидная и др. повязки). Наряду с эластическими бинтами рекомендуется шире применять специальный медицинский компрессионный трикотаж (гольфы, чулки, колготки). Медицинский трикотаж в зависимости от степени компрессии и предназначения разделяют на: профилактический и лечебный.
Физиотерапия и лечебная физкультура. Рациональная организация труда и отдыха необходима всем больным ХВН. Этой категории пациентов не рекомендуется работа, связанная с длительным пребыванием в положении стоя или сидя, подъемом тяжестей, воздействием высокой температуры. На работе и дома им необходим периодический отдых с поднятыми под углом 15–20 о ногами (во время сна рекомендуем приподнимать ножной конец кровати выше уровня сердца), рациональное питание, исключающее потребление острой, соленой пищи, а также алкоголя. Следует строго контролировать массу тела, поскольку ожирение ведет к прогрессированию заболевания. Допускается занятие подвижными видами спорта – ходьба на лыжах, езда на велосипеде, однако оптимальные условия для венозного оттока и тренировки мышц нижних конечностей обеспечиваются плаванием.
Предпочтение отдается переменному и вихревому магнитным полям, токам Бернара, лазеротерапии. Хороший терапевтический эффект может быть получен при использовании специальных аппаратов, реализующих в себе принцип переменной компрессии нижних конечностей специальными пневматическими манжетами, постепенно раздуваемыми от стопы до верхней трети бедра. Эти процедуры существенно ускоряют венозный и лимфатический отток из нижних конечностей.
Фармакотерапия. Фармакологическая терапия обеспечивает купирование ряда симптомов и осложнений ХВН, подготовку пациентов к радикальному хирургическому лечению, ускорение их реабилитации в послеоперационном периоде, повышает качество жизни больных, профилактику развития и прогрессирования заболевания. Эта лечебная задача может быть решена путем повышения тонуса стенки вены, улучшения лимфатического дренажа, коррекции гемореологических нарушений, подавления адгезии и активации лейкоцитов с блокадой медиаторов воспаления. Эти задачи решали путем назначения целого ряда лекарственных средств с различными механизмами действия. Взаимодействие различных лекарств нередко приводило к аллергическим реакциям и осложнениям. Вот почему на современном этапе в лечении ХВН наметилась тенденция к проведению монотерапии препаратами с поливалентным механизмом действия. Совершенствование фармацевтических технологий привело к появлению на медицинском рынке флеботропных препаратов нового поколения. Однако требования к флеботропным препаратам не исчерпываются лишь повышением тонуса венозной стенки. Современные венотоники должны обладать способностью стимулировать лимфатический дренаж и улучшать микроциркуляцию.
Учитывая клинические проявления заболевания, следует обязательно использовать комбинацию различных по механизму действия лекарственных средств в сочетании с другими видами лечения ХВН. Особенно трудной представляется фармакотерапия при тяжелых формах ХВН, с развитием вторичного лимфостаза, дерматита, экземы, рожистого воспаления и трофических язв. В этих случаях целесообразно использовать лечебную схему, которая включает несколько этапов:
Первый этап – парентеральное введение лекарственных препаратов для более быстрого купирования клинических симптомов. Назначают терапию дезагрегантами, антибиотиками, антиоксидантами, нестероидными противовоспалительными средствами. Продолжительность курса 7-10 дней.
На втором, консолидирующем этапе эффект лечения должен быть закреплен. Больной продолжает получать дезагреганты и антиоксидантную терапию, ему дополнительно назначают флебопротекторы. Данный этап длится около 2 недель, но при необходимости может быть продлен до 1 мес. На этом этапе следует также назначать поливалентные флеботоники, которые пациент продолжает принимать на третьем, поддерживающем этапе лечения в течение продолжительного времени, в среднем около 2-3 мес.
В зависимости от формы заболевания, особенностей клинических проявлений комплекс назначаемых больному препаратов может заметно варьировать. Для повышения тонуса вен целесообразно использовать высокоэффективные поливалентные флеботоники. При наличии отечного синдрома для улучшения лимфодренажной функции применяются диосмин, троксерутин, препараты для системной энзимотерапии. У больных с тяжелыми трофическими расстройствами с целью улучшения микроциркуляции и нормализации гемореологии используют низкомолекулярные декстраны, пентоксифиллин, дипиридамол.
Больные с тяжелой формой ХВН с целью профилактики венозного тромбоза продолжали принимать дипиридамол на третьем, поддерживающем этапе лечения в течение продолжительного времени, в среднем около 2-3 мес. Терапию начинали с постепенно нарастающих доз (от 3 до 9 таблеток в сутки). Дипиридамол оказывает ингибирующий эффект на агрегацию тромбоцитов, также тормозит поглощение аденазина эндотелиальными клетками, эритроцитами, тромбоцитами, улучшает микроциркуляцию.
В комплексе лечения пациентов с индуративным целлюлитом, поверхностными тромбофлебитами для ликвидации воспалительных процессов используют нестероидные противовоспалительные препараты. Применять эти препараты в течение длительного времени нецелесообразно, поскольку достаточно высока вероятность гастроирритивных и аллергических реакций. Продолжительность курсов и перерыв между ними зависит как от степени ХВН, так и от особенностей выбранного средства. Кроме того, зависит от клинической картины у каждого конкретного больного. Вместе с тем, можно отметить определенные приоритеты в выборе препаратов. Так, нестероидные противовоспалительные средства, целесообразно назначать, когда необходимо достаточно быстрое достижение противовоспалительного эффекта. При необходимости длительных курсов фармакотерапии идеальным вариантом является диосмин-гесперединовая фракция. Безусловным преимуществом препарата является возможность практически беспрерывного приема на протяжении многих месяцев. Это достоинство диосмина помогает пациентам с тяжелой ХВН существенно облегчить страдания, а у больных посттромбофлебитической болезнью, учитывая необходимость практически пожизненного приема медикаментозных средств, с целью профилактики венозного ретромбоза, дополнительно назначали дипиридамол, покрытый пленочной оболочкой.
Хорошим противовоспалительным эффектом обладают местные средства. Топические лекарственные формы: антисептики, раневые покрытия, гели, мази, кремы – назначают в зависимости от клинических проявлений на любом из этапов лечения; иногда показано применение кортикостероидов. Местные препараты призваны решить какую-либо конкретную задачу. Например, мощным противовоспалительным действием обладает гель на основе гепарина. В связи с этим они позволяют добиться заметного эффекта при таком осложнении ХВН, как поверхностный тромбофлебит. Эти же средства используют для купирования острого индуративного целлюлита. Гель на основе гепарина 1000 МЕ с успехом можно применять для профилактики маллеолярного отека у пациентов с варикозной болезнью или ликвидации болевых ощущений в проекции варикозно трансформированных вен. В исследованиях фармакокинетики на животных было установлено, что гепарин натрия, входящий в состав геля, всасывается в кровь при местном применении. Кроме хорошо известных антикоагуляционных свойств гепарин и гепариноиды могут оказать противовоспалительное действие, подавлять повышенную проницаемость стенок сосудов, уменьшать боли, препятствовать образованию и дальнейшему росту тромбов. Гель, на основе гепарина 1000 МЕ, введенный чрескожным путем, оказывает противоотечное, антигрануломатозное, антиэксудативное, противовоспалительное и антитромботическое действия. Необходимо отметить, что, назначая местное средство, следует отдавать предпочтение гелям. В отличие от мазевой формы препарат на гелевой матрице быстрее и в большей концентрации проникает в ткани.
Нельзя не осветить еще один важный аспект использования лекарственных средств – профилактику ХВН и прогрессирование болезни. Это наименее изученный этап фармакотерапии. Вопрос о необходимости фармакопрофилактики должен быть рассмотрен у пациентов, входящих в группу риска: отягощенная наследственность, ожирение, беременность, малоподвижный образ жизни, гормональная терапия. Понятно, что с помощью лекарств нельзя изменить образ жизни и уменьшить влияние наследственных факторов. Вместе с тем их применение должно нивелировать некоторые эндогенные нарушения и побочные эффекты ряда лекарственных препаратов. В основном речь идет о гормональной терапии у женщин. Пациентам этой группы с профилактической целью обычно рекомендуют эластическую компрессию, изменение образа жизни. В некоторых случаях, иногда во время беременности, возникает необходимость назначения флеботропных препаратов. Между тем, вопрос о применении подобных средств при беременности и послеродовом периоде остается открытым. У ряда лекарственных средств тератогенного эффекта не выявлено, но на практике у беременных и кормящих матерей их пока назначают крайне редко.
Лечение трофических язв. Современная концепция подразумевает этапное лечение венозной трофической язвы. Первоначально необходимо добиться закрытия или уменьшения площади язвенного дефекта, улучшить состояние окружающих тканей, уменьшить болевой и отечный синдромы. В последующем решают вопрос о необходимости и возможности хирургического вмешательства или намечают программу поддерживающей терапии, направленной на предотвращение рецидива язвы. Принципиальным положением является преимущественно амбулаторное лечение больных с венозными трофическими язвами. Это позволяет избежать перекрестной и внутрибольничной инфекции, дисциплинирует пациента. Комплекс проводимых консервативных мероприятий определяется характером раневого процесса.
Всем больным назначают системную антибактериальную терапию. Спектр действия антибиотиков должен включать активность в отношении стрептококков и стафилококков, а при стационарном лечении – приоритетных возбудителей госпитальной инфекции (включая синегнойную палочку). Продолжительность антибактериальной терапии – до полного разрешения явлений целлюлита. Как правило, это 7–10 суток. При необходимости прием антибиотиков может быть пролонгирован.
Ведущее место занимает местное лечение трофической язвы. Оно включает в себя ежедневный двух-трехкратный туалет язвенной поверхности с использованием антисептических растворов с последующим наложением раневого покрытия и эластического бандажа.
Широко используют в повседневной практике ферментативное очищение трофических язв. Чаще всего применяют различные протеолитические ферменты (трипсин, химотрипсин, хилюпсин, коллагеназа и др.), которые способствуют быстрому отторжению нежизнеспособных тканей. Ферменты могут быть нанесены на трофическую язву в виде мазей с помощью специально изготовленных пленок, салфеток. Аппликацию ферментов в той или иной форме необходимо проводить не реже 3–4 раз в сутки. При этом необходимо учитывать, что у ряда пациентов могут возникнуть системные или местные аллергические реакции. Раневые покрытия широко применяют на различных стадиях лечения венозной трофической язвы. Раневое покрытие должно хорошо моделировать анатомический профиль конечности, заполнять глубокие трофические язвы, надежно фиксироваться, но при смене не травмировать грануляции, образующиеся капиллярные петли и неоэпителий.
Хирургическое лечение. Хирургическое вмешательство является методом, позволяющим во многих случаях добиться излечения или, по крайней мере, существенного улучшения регионарной флебогемодинамики.
Целью оперативного лечения является ликвидация патологического вено-венозного рефлюкса. Это достигается иссечением варикозно перерожденных подкожных вен, устранением патологических сбросов крови из глубоких вен в поверхностные, коррекцией клапанного аппарата глубоких вен, в необходимых случаях обходным шунтированием окклюзированных венозных магистралей. В настоящее время техника подобных вмешательств в достаточной степени отработана и позволяет получить хороший функциональный и косметический результат.
Реалии современного общества требуют от хирургов-флебологов поиска разумного баланса между обеспечением радикальности вмешательства и необходимостью минимизации операционной травмы. На сегодняшний день эта задача может быть успешно решена только на основе интенсивного внедрения прогрессивных технологий.
Все виды хирургических вмешательств, выполняемых у этой категории пациентов, можно разделить на: одномоментные и этапные. Этапные операции выполняют у соматически отягощенных или пожилых больных, в тех случаях, когда состояние кожных покровов не позволяет выполнить эндоскопическую диссекцию недостаточных перфорантных вен.
В таких ситуациях первоначально выполняют вмешательство на подкожных венах, обычно в объеме короткого стриппинга с удалением большой подкожной вены на бедре, а спустя 3-6 месяцев, после улучшения трофики кожи, проводят эндоскопический этап операции.
При лечении больных с венозными трофическими язвами в условиях центров амбулаторной хирургии возможно разделение операции на большее число этапов. Например, кроссэктомия, стволовая флебэктомия, эндоскопическая диссекция перфорантов, минифлебэктомия или склерооблитерация варикозных притоков.
Склерооблитерация является хирургической процедурой, поскольку это инвазивная манипуляция с эффектом, равнозначным удалению варикозных вен.
Склеротерапия. Принципиальным положением флебологов является то, что склеротерапия при варикозной болезни должна применяться только при отсутствии патологических вено-венозных сбросов. Исходя из этого, клиническими ситуациями, в которых возможно проведение склерозирования. являются:
• ретикулярный (внутрикожный варикоз) и телеангиэктазии;
• изолированный варикоз притоков магистральных подкожных вен;
• период после венэктомии.
Склерохирургия. Катетерная склерооблитерация магистральных подкожных вен. Склеротерапия удачно дополняет, а в ряде случаев заменяет хирургическую операцию. Отношение к склеротерапии менялось от полного отрицания целесообразности ее применения до признания едва ли не единственным эффективным способом ликвидации варикозно трансформированных вен. На сегодняшний день флебосклерооблитерация является неотъемлемой частью лечебного арсенала флебологов. Конечно, по радикальности он не может конкурировать с хирургией. Вместе с тем, во многих ситуациях миниинвазивность склеротерапии обеспечивает ей безусловный приоритет.
Если оперативное и пункционное лечение ХВН находится в компетенции сосудистых хирургов, то знание основных принципов консервативного лечения заболевания обязательно для врачей любой специальности.
Профилактика прогрессирования ХВН. Сложной проблемой является профилактика прогрессирования ХВН у пациентов, категорически отказывающихся от хирургического лечения, или в случаях заболеваний вен, когда радикальная хирургическая коррекция невозможна (посттромбофлебитическая болезнь, врожденные ангиодисплазии), послеоперационный период тяжелой формы ХВН. В этих ситуациях основу профилактических мероприятий составляет адекватная пожизненная эластическая компрессия. Оптимальным является постоянное ношение лечебного трикотажа высоких степеней компрессии. Кроме того, необходимо систематическое применение поливалентных флеботропных средств. Лечение пациентов с тяжелыми формами ХВН должно предусматривать возможность их госпитализации на 2-3 недели два раза в год с целью проведения более интенсивного лечения с использованием стационарных процедур. Таким больным целесообразно регулярно назначать санаторно-курортное лечение по сердечно-сосудистому профилю, также своевременно направлять их на Медико-социальную экспертную комиссию (МСЭК) для определения группы инвалидности. Особое внимание пациенты должны уделять гигиеническому уходу за ногами. Кроме обычных санитарно-гигиенических процедур, в которые входят ежедневный душ, тщательный уход за ногтями, кожей стоп, следует устранять повышенную сухость кожи голени.
Послеоперационные рекомендации. Эластическое бинтование оперированной конечности (иногда обеих ног) в течение 1,5-2 месяцев. Вместо эластичного бинта на 8-10 сутки (после снятия кожных швов) можно носить специальные медицинские чулки или колготы I-II-го компрессионных классов, сделанные из натуральных волокон (хлопка или каучука). В некоторых случаях эластическая компрессия необходима на более длительный срок. Во время ночного отдыха оперированную ногу следует поднимать под углом 15-20 градусов, подложив под голень подушку или сложенное одеяло. Мыться под теплым душем можно на 8-10 сутки после операции, когда кожные швы уже сняты. Оперированную ногу следует аккуратно обработать мягкой губкой с мылом, лучше детским, осторожно просушить полотенцем, а линии швов обработать спиртом, йодом или зеленкой. Не следует сдирать корочки, покрывающие линии швов. Они должны отшелушиваться самостоятельно. Горячие ванны, посещение бани или сауны строго противопоказаны в течение 3 месяцев после операции.
Длительные статические нагрузки, подъем тяжестей более 10 кг, занятия тяжелыми видами спорта противопоказаны в течение 6 месяцев после операции. В этот же период необходимо тщательно оберегать оперированную ногу от травм. По ходу удаленных во время операции варикозных вен могут оставаться синяки и уплотнения кожи, которые самостоятельно проходят в сроки от 3 до 6 месяцев после операции. В редких случаях уплотнения кожи могут сохраняться на более длительный срок. Эти явления не требуют специального лечения.
В течение нескольких дней, иногда и недель после операции может отмечаться повышение температуры тела до 37-37,5 градусов. Это происходит из-за воспалительной реакции кожи в месте удаленных вен, в результате рассасывания гематом. Это состояние не требует специального лечения и обычно не влияет на общее самочувствие. После операции на голени, обычно в области внутренней лодыжки, могут быть участки с нарушенной чувствительностью кожи. Это связано с повреждением во время хирургического вмешательства мелких нервных окончаний. Чувствительность восстанавливается без специального лечения в течение нескольких месяцев после операции.
В зависимости от тяжести варикозной болезни оперированная нога может болеть, отекать на протяжении нескольких недель или месяцев. Усиление болей и отека может провоцироваться чрезмерной физической нагрузкой, травмой, приемом большого количества жидкости, изменением погодных условий, другими причинами. В этом случае, прежде всего, необходимо устранить, если это возможно, провоцирующий фактор, наложить эластичный бинт или надеть медицинский чулок.
Для повышения венозного тонуса используется большая группа флеботоников: рутозид, троксерутин, трибенозид. Не менее 1 раза в год (чаще в летнее время года) необходимо проводить профилактический курс лечения с флеботонизирующими препаратами. Эти препараты укрепляют стенку вен, быстро восстанавливают нормальное кровообращение, уменьшают боль, снимают отеки. Необходимо отметить, что эффективное лечение ХВН возможно лишь при индивидуальном подходе к каждому конкретному случаю, рациональном использовании современного арсенала хирургических и терапевтических технологий, четком осознании пациентом необходимости следовать рекомендациям врача. Это может быть обеспечено только тесным сотрудничеством специалистов-флебологов и врачей общей практики.
Список литературы
1. Савельев B.C. // Современные направления в хирургическом лечении ХВН. – Флеболимфология – 1996. – № 1. – с. 5-8.
2. Савельев B.C., Кириенко А.И. // Эндоскопическая операция Линтона// Грудн. и серд.-сосуд. хир. – 1997. – № 3. – с. 24-26.
3. Флебология. Руководство для врачей. Под ред. Савельева B.C. – М, 2001 – 661 с.
4. Яблоков Е.Г., Кириенко А.И., Богачев В.Ю. // Хроническая венозная недостаточность – М., «Берег». – 1999. – 126 с.
5. Abstracts of XIII World Congress of Union Internationale de Phlebologie – Sydney, 1998/
6. Fegan G. // Varicose veins. Compression sclerotherapy. – Berrington Press, Hereford, UK, 1990,114 р.
7. Jimenez Cossio J.A. // Epidemiology of chronic venous insufficiency – CD, 1995.
8. Knight R.M., Vin F., Zygmunt J.A. // Ultrasonic guidance of injection into the superficial venous system // Phlebologie»89/ Ed. R. Stemmer – John Libbey Eurotext, 1989 – p. 339-341.
9. Stemmer R. // Strategies of treatment by compression and mobilization – Bruustatt, France, 1995-182 p.
10. Van der Stricht J. // Флебология на заре XXI века – Флеболимфология – 1996 – № 1 – с. 2-4.
11. Дж.Дж. Берган. Хроническая венозная недостаточность. // Ангиология и сосудистая хирургия, 1995; 3: 597
12. Савельев В.С., Кириенко А.Н., Богачев В.Ю. Венозные трофические язвы: мифы и реальность. // Флеболимфология, 2000; 11: 510.
13. Савельев В.С. Флебология. Медицина, 2001.
14. Швальб П.Г. Повышенное венозное сопротивление гемодинамическая основа формирования хронической венозной недостаточности нижних конечностей. // Флеболимфология, 2001; 13: 47.
15. Яблоков Е.Г., Кириенко А.И., Богачев В.Ю. Хроническая венозная недостаточность Медицина, 1999.
16. Coleridge Smith. // Phlebology, 1999; 14, Suppl. 1.
17. Кириенко А.И. Варикозная болезнь: когда и как лечить? – Новый мед. журнал. – 1996. – № 1–2. – С. 3–7.
18. Fegan G. Varicose Veins. Compression Sclerotherapy. Hereford, 1990.
19. Stemmer R. Sclerotherapy of Varicose Veins. St. Gallen, Switzerl. Ganzoni & Cie AG, 1990.
20. Тhe Vein Consult Program 2014.







