Семинары
Уважаемые коллеги!
На свидетельстве участника семинара, который будет сгенерирован в случае успешного выполнения Вами тестового задания, будет указана календарная дата Вашего он-лайн участия в семинаре.
Семинар "Хроническая ишемическая болезнь сердца: возможности примения ивабрадина и оригинального триметазидина MR"
Автор: БАГРИЙ А.Э., ПРИКОЛОТА О.А., ЕФРЕМЕНКО В.А.
Проводит: Республиканский Медицинский Университет
Рекомендован по специальностям: Кардиология, Ревматология, Семейная медицина/Терапия
Просмотров: 2 202
Дата проведения: с 27.05.2015 по 27.05.2016
Лечение пациентов с хронической ишемической болезнью сердца (ИБС) представляет сложную задачу. Важнейшими элементами лечебной стратегии являются: (1) уменьшение выраженности синдрома стенокардии или его устранение, что позволяет существенно улучшить качество жизни больных; (2) применение подходов, позволяющих уменьшить степень выраженности сердечно-сосудистого риска (рис. 1).
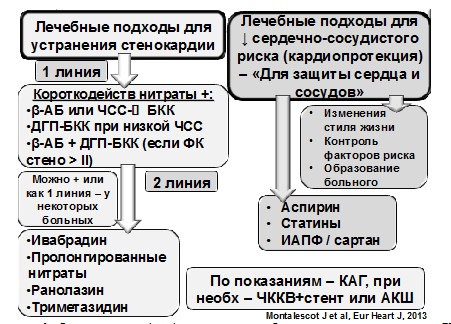
Рисунок 1. Основные подходы к лечению больного с хронической ИБС
(ESC, 2013)
 Слева – лечебные подходы, направленные преимущественно на достижение контроля за ангинальным синдромом; справа – направленные на улучшение сердечно-сосудистого прогноза.
Слева – лечебные подходы, направленные преимущественно на достижение контроля за ангинальным синдромом; справа – направленные на улучшение сердечно-сосудистого прогноза.
Примечания: β-АБ – β-адреноблокаторы; ЧСС – частота сердечных сокращений; БКК – блокаторы кальциевых каналов; ДГП – дигидропиридиновые (обычно – амлодипин, фелодипин); ФК – функциональный класс; ИАПФ – ингибитор АПФ; КАГ – коронарная ангиография; ЧККВ – чрескожное коронарное вмешательство; АКШ – аорто-коронарное шунтирование.
Целью настоящей работы явилось рассмотрение возможностей применения в лечении хронической ИБС двух эффективных антиангинальных препаратов – ивабрадина и триметазидина, с учетом опубликованных недавно Рекомендаций по лечению больных со стабильной коронарной болезнью сердца (European Society of Cardiology – ESC, 2013) и со стабильной ИБС (American College of Cardiology / American Heart Association – ACC/AHA, 2012).
Общий взгляд на новые Рекомендации ESC, 2013 и ACC/ AHA, 2012. Подробное рассмотрение этих документов выходит за рамки данного сообщения. Здесь лишь кратко перечислим некоторые важные особенности новых европейских и американских Рекомендаций.
1. Большое внимание в них уделено рассмотрению вопросов диагностики хронической ИБС, включая современные высокотехнологичные визуализационные методы (позитронно-эмиссионную томографию, магнитно-резонансную томографию и др.).
2. Обращено внимание на необходимость определения «претестовой вероятности», наличия значимых коронарных поражений (с учетом возраста, пола и характера жалоб). Выбор дальнейших диагностических шагов (выполнять или нет инструментальные тесты, что именно из них выбирать – пробы с физической нагрузкой или визуализационные) строится именно на основе этого показателя.
 3. По-прежнему большое значение придается изменениям образа жизни пациентов; постоянному образованию больного и его родственников (обеспечение понятной информацией о состоянии здоровья и лечебных подходах); регулярной оценке приверженности к лечению.
3. По-прежнему большое значение придается изменениям образа жизни пациентов; постоянному образованию больного и его родственников (обеспечение понятной информацией о состоянии здоровья и лечебных подходах); регулярной оценке приверженности к лечению.
4. Официально принято понятие «оптимальной медикаментозной терапии», которое включает применение по крайней мере 1 длительно действующего антиангинального препарата в сочетании со всеми препаратами, уменьшающими степень сердечно-сосудистого риска (ацетилсалициловая кислота статин ингибитор ангиотензин-превращающего фермента или сартан).
5. Специально указано, что в лечении больных с хронической ИБС следует использовать средние или высокие дозы статинов (например, аторвастатин в дозе 20-80 мг/сут); низкие дозы применяются преимущественно для целей первичной профилактики.
6. Подробно представлена информация о показаниях к выполнению коронарной ангиографии (КАГ), которые можно вкратце суммировать следующим образом. Направлению на КАГ подлежат: (1) больные, у которых на оптимальной медикаментозной терапии сохраняется стенокардия ФК ≥III; (2) пациенты со стенокардией ФК ≤II, у которых на основании клинических данных (с учетом возраста, пола, наличия сахарного диабета, других факторов риска) устанавливается высокий уровень сердечно-сосудистого риска; (3) лица, у которых диагноз остается неясным, несмотря на использование неинвазивных методов обследования.
7. Детально обсуждаются цели выполнения КАГ, показания к коронарной реваскуляризации, выбор ее метода (стентирование или аорто-коронарное шунтирование), лечебные подходы после реваскуляризации (в частности, подтверждена желательность длительной – до 12 месяцев – “двойной антитромбоцитарной терапии” ацетилсалициловой кислотой и клопидогрелем после стентирования).
8. Перечислены подходы, которые не следует использовать у лиц с хронической ИБС для уменьшения сердечно-сосудистого риска (гормоно-замещающая терапия эстрогенами, витамины В, С, В6, В12, бета-каротин, фолиевая кислота, препараты ческока, добавки селена и хрома).
 Далее мы более подробно остановимся на характеристике двух широко применяемых в лечении больных со стабильной стенокардией напряжения препаратах – ивабрадине и триметазидине.
Далее мы более подробно остановимся на характеристике двух широко применяемых в лечении больных со стабильной стенокардией напряжения препаратах – ивабрадине и триметазидине.
Ивабрадин
Влияние повышенной ЧСС на ангинальный синдром и сердечно-сосудистый риск при хронической ИБС. ЧСС в покое и при нагрузке является важнейшим показателем, определяющим как степень потребления миокардом кислорода, так и объем доставки кислорода к миокарду (именно дисбаланс между этими главнейшими факторами лежит в основе развития ишемии миокарда). При чрезмерном повышении ЧСС увеличивается потребность миокарда в кровоснабжении, что в условиях наличия коронарного стеноза может способствовать развитию / усилению ишемизации миокарда. Здесь уместно напомнить, что коронарный кровоток осуществляется преимущественно в период диастолы (одним из важных объяснений является тот факт, что малые интрамиокардиальные коронарные артерии в период систолы подвергаются значимой компрессии). При увеличении ЧСС укорочение сердечного цикла (R-R на ЭКГ) происходит в основном за счет уменьшения продолжительности диастолы; это может приводить к относительному уменьшению доставки кислорода к миокарду. Комбинация повышения потребности миокарда в кислороде и относительного уменьшения его доставки к миокарду лежит в основе связанного с увеличением ЧСС (например, в ходе физической или эмоциональной нагрузки) появления эпизодов стенокардии у лиц с хронической ИБС. Уменьшение чрезмерно высокой ЧСС в течение длительного времени является важным подходом к антиангинальной терапии (β-АБ, недигидропиридиновые БКК).
Избыточно высокая ЧСС покоя рассматривается как существенный маркер неблагоприятного сердечно-сосудистого прогноза. Об этом свидетельствует большой массив данных, полученных в целом ряде серьезных эпидемиологических исследований и ретроспективных субанализов крупных РКИ, выполнявшихся на протяжении последних 25 лет и охватывающих лиц различных категорий – от здоровых до пациентов с ИБС и с сердечной недостаточностью со сниженной систолической функцией ЛЖ.
Весомым дополнением к информации, полученной из ретроспективных и эпидемиологических исследований, явились данные крупного проспективного исследования BEAUTIfUL, в котором среди 5438 больных с хронической ИБС со сниженной систолической функцией ЛЖ, получавших стандартное лечение, отмечены зависящие от ЧСС существенные различия в степени сердечно-сосудистого риска. Показана значимо более высокая частота сердечно-сосудистых осложнений в группе с исходной ЧСС ≥ 70 ударов в минуту в сравнении с теми, кто имел меньшие исходные уровни ЧСС (на 34% выше риск сердечно-сосудистой смерти, р=0,0041; на 53% выше риск госпитализаций по поводу сердечной недостаточности, р<0,0001; на 46% выше риск госпитализаций по поводу инфаркта миокарда, р=0,0066; и на 38% выше риск возникновения необходимости в проведении коронарной реваскуляризации, р=0,037). Увеличение ЧСС на каждые 5 ударов в минуту сопровождалось повышением сердечно-сосудистой смертности на 8% (р=0,005), увеличением количества госпитализаций по поводу сердечной недостаточности на 16% (р<0,0001) , увеличением числа госпитализаций по поводу инфаркта миокарда на 7% (р=0,052) и увеличением риска возникновения необходимости в проведении коронарной реваскуляризации на 8% (р=0,034).
Механизм действия ивабрадина
Ивабрадин – селективный и специфичный блокатор f-каналов пейсмейкерных клеток синусового узла. На другие ионные потоки в мембране миокардиоцитов не влияет. Селективность действия ивабрадина состоит в том, что он блокирует только f-каналы, не действуя ни на какие другие ионные каналы синусового узла. Специфичность действия препарата состоит в том, что он действует только на синусовый узел, избирательно снижая ЧСС, но не влияет на сократимость, активность симпатической системы, проводимость, не вызывет вазодилатацию. Блокированиеf-каналов под действием ивабрадина реализуется в уменьшении частоты синусового ритма. При несинусовом ритме влияние на f-каналы не приводит к изменениям частоты ритма. Действие ивабрадина на ЧСС длительное и устойчивое – при использовании препарата в течение многих месяцев ослабления этого эффекта не происходит. Степень выраженности влияния ивабрадина зависит от исходного уровня ЧСС. Так, по данным Tardif JC et al, 2007, ивабрадин в дозе 15 г/сут в случае исходной ЧСС более 85 в минуту уменьшал ее на 20-25 ударов; при исходной ЧСС в пределах 75-84 в минуту – на 15 ударов; при исходной ЧСС 65-74 в минуту – на 9 ударов; при исходной ЧСС 60-64 в минуту – лишь на 5 ударов. Такую зависимость объясняют более значительным количеством доступных для блокирования f-каналов на клетках синусового узла при исходно более высоких уровнях ЧСС, и относительно низким количеством таких каналов при невысоких исходных значениях ЧСС.
Антиангинальные эффекты ивабрадина
Антиангинальный эффект ивабрадина является многофакторным (табл. 1). Ивабрадин – полноправный компонент лечения больных со стабильной стенокардией, имеющих синусовый ритм (чаще – вместе с β-АБ, но также и при их непереносимости). Антиангинальный эффект ивабрадина достаточно существенный – для дозы 15 мг/сут по степени выраженности он сравним с подобными эффектами 100 мг/сут атенолола и 10 мг/сут амлодипина, или даже превосходит их. Препарат показывает высокую антиангинальную эффективность и хорошую переносимость как у больных со стабильной стенокардией в целом, так и в группах пожилых лиц и больных с сахарным диабетом, в частности. Обращают на себя данные о хорошей переносимости и мощном дополнительном антиангинальном эффекте ивабрадина при применении вместе с β-АБ .
Таблица 1. Благоприятные эффекты снижения ЧСС, достигаемые на фоне применения ивабрадина, у больных со стенокардией
|
· ↑ длительности диастолы, ↑ доставки кислорода к миокарду; · ↓ потребления миокардом кислорода; · улучшение фазового состава диастолы – при удлинении диастолы в целом, фаза изоволюмического расслабления удлиняется в меньшей степени, чем другие фазы диастолы; таким образом, уменьшается относительное время компрессии малых коронарных артерий *; · ↓ прогрессии и риска разрыва атеросклеротических бляшек; · ↓ количества и интенсивности эпизодов стенокардии; · ↑переносимости физической нагрузки. |
Примечания: ↑ – увеличение; ↓ – уменьшение; * этот эффект присущ ивабрадину, но не β-АБ
Влияние ивабрадина
Вопрос о благоприятном прогностическом эффекте достигаемого при применении ивабрадина снижения ЧСС у лиц с хронической ИБС с синусовым ритмом пока продолжает оставаться предметом обсуждения.
Позитивного влияния на сердечно-сосудистый прогноз можно ожидать преимущественно у лиц, имеющих сниженную систолическую функцию ЛЖ (при уровнях его фракции выброса < 40%) и исходную ЧСС ≥ 70 в минуту (в особенности, при наличии у них стенокардии). У таких пациентов в субанализе РКИ BEAUTIfUL добавление ивабрадина (титрование до 15 мг/сут) к стандартной терапии (из ЧСС-снижающих препаратов большинство получало также β-АБ) способствовало выраженному снижению (на 73%, р=0,002) частоты госпитализаций по поводу инфаркта миокарда и достоверному уменьшению (на 59%, р=0,04) необходимости в коронарной реваскуляризации . При отсутствии стенокардии, а также при менее высоких исходных значениях ЧСС существенного влияния препарата на прогноз у лиц с хронической ИБС со сниженной систолической функцией ЛЖ в исследовании BEAUTIfUL (2008г., суммарно – 12.473 больных) отмечено не было.
Существенным аргументом в пользу того, что при сниженной систолической функции ЛЖ ивабрадин способствует улучшению сердечно-сосудистого прогноза, явились также данные серьезного РКИ SCHIfT (2010 г., 6 558 больных). В этом исследовании препарат в дозе, титровавшейся до 15 мг/сут, способствовал отчетливому снижению сердечно-сосудистого риска у лиц, имеющих клинические проявления сердечной недостаточности с уровнями фракции выброса ЛЖ ≤ 35%.
Что касается пациентов с хронической ИБС при сохранной фракции выброса ЛЖ (> 40%), то в недавно завершившемся большом исследовании SIGNIfY (2014 г.; 19 102 больных с ЧСС ≥ 70 в минуту; из них 12 049 пациентов со стенокардией ≥ II функционального класса, получавших отличную стандартную терапию ИБС, в т.ч. антитромбоцитарные препараты – %, статины – %; рандомизация на прием плацебо или ивабрадина с титрованием от 15 до 20 мг/сут; целевая ЧСС – 55-60 в минуту; длительность наблюдения – медиана 27,8 месяца) ивабрадин не продемонстрировал существенного влияния на сердечно-сосудистый прогноз (включая лиц, имевших отчетливо выраженную стенокардию).
Среди факторов, которые предлагаются авторами последнего исследования и его комментаторами для объяснения результатов SIGNIfY, приводятся:
Во-первых, терапевтический режим назначения ивабрадина, использованный в исследовании, отличался от зарегистрированного в инструкции. У > 50% пациентов стартовая дозировка ивабрадина была 7,5 мг 2 р/сут, затем дозировку титровали до 10 мг 2 р/сут. Только у пациентов> 75 лет начинали лечение с 5 мг 2 р/сут.
Во-вторых, у части пациентов ивабрадин был назначен в комбинации с дилтиаземом или верапамилом, что не рекомендуется в инструкции из-за повышения экспозиции (времени нахождения вещества в крови пациента) ивабрадина и риска дополнительного снижения ЧСС.
ВАЖНО: взаимодействие ивабрадина с дилтиаземом или верапамилом оказывает влияние не только на снижение ЧСС, но и на метаболизм этих препаратов (верапамил и дилтиазем являются ингибиторами CYP3A4). В результате повышается риск возникновения брадикардии (17,9% в Signify vs. 4.6% в Beautiful у пациентов с исходной ЧСС >70 уд/ мин).
Благодаря исследованию SIGNIFY точно установлено, что в клинической практике следует применять рекомендованные дозировки ивабрадина – старт с 5 мг, затем титрация до 7,5 мг 2 р/сут под контролем ЧСС, а также не следует назначать ивабрадин с сильными ингибиторами CYP3A4 – верапамилом и дилтиаземом, также с макролидными антибиотиками.
К настоящему моменту доказанное влияние ивабрадина на сердечно-сосудистый прогноз при хронической ИБС с синусовым ритмом и ЧСС ≥ 70 в минуту можно считать:
1) подтвержденным – у лиц, имеющих клинические проявления сердечной недостаточности и фракцию выброса ЛЖ ≤ 35% (с учетом данных РКИ SCHIfT);
2) подтвержденным – с уровнями фракции выброса ЛЖ < 40%, особенно при наличии у них стенокардии (с учетом данных субанализа РКИ BEAUTIfUL angina);
3) пока не доказанным – при фракции выброса ЛЖ > 40%, в т.ч. у лиц со стенокардией (по данным РКИ SIGNIfY).
В первых двух из этих групп больных с хронической ИБС с синусовым ритмом ивабрадин может широко использоваться (чаще – вместе к β-АБ, но также и вместо них – при их непереносимости) с целью как уменьшения стенокардии, так и улучшения прогноза. В третьей группе он сохраняет свои позиции как эффективный антиангинальный препарат.
В исследовании у пациентов со стабильной ИБС без ДЛЖ/СН – SIGNIFY еще раз был подтвержден антиангинальный эффект ивабрадина и улучшение качества жизни пациентов с ИБС.
Переносимость ивабрадина
Ивабрадин хорошо переносится и при адекватном назначении редко вызывает значимую (<40 в минуту) брадикардию.Редкость развития значительной брадикардии при использовании ивабрадина связывают с уменьшением количества доступных блокированию f-каналов в клетках синусового узла при снижении ЧСС (и, таким образом, уменьшением количества «мишеней» для ивабрадина при уровнях ЧСС около 60-50 в минуту). С учетом того, что ивабрадин, влияя на f-каналы (HCN4-каналы) синусового узла, в части случаев может также слабо взаимодействовать с HCN1 и HCN2 каналами, расположенными в структурах сетчатки, у небольшого числа больных (3-5%) могут отмечаться так называемые визуальные симптомы. Они характеризуются появлением светлых пятен в поле зрения умеренной или средней интенсивности (их возникновение провоцирует внезапное изменение освещенности). Этот эффект дозозависим; если возникает, то в первые 2 месяца лечения; по характеру – транзиторен и обычно полностью исчезает без прекращения лечения. Для ивабрадина отсутствуют синдромы отмены, рикошета и толерантности. Препарат хорошо комбинируется практически со всеми используемыми в кардиологической практике лекарственными препаратами, за исключением верапамила и дилтиазема. Особенно следует отметить, что ивабрадин хорошо сочетается с β-АБ (и может широко использоваться в сочетании с ними).
Итог: место ивабрадина (табл. 2)
Таблица 2. Возможности использования ивабрадина при хронической ИБС
|
Используется только у лиц с синусовым ритмом |
|
В первую очередь, применяется в качестве эффективного антиангинального препарата. С учетом этого, основная сфера применения при хронической ИБС включает лиц, имеющих стабильную стенокардию напряжения различной степени выраженности. При использовании ивабрадина у больных со стенокардией напряжения улучшается переносимость нагрузки, уменьшаются продолжительность и количество ангинальных эпизодов, снижается потребность в использовании короткодействующих нитратов. По анти-ангинальной эффективности ивабрадин сравним с β-АБ и БКК, либо даже превосходит их. |
|
При сниженной систолической функции ЛЖ (уровнях его фракции выброса < 35-40%) также улучшает сердечно-сосудистый прогноз. В этой связи таким пациентам (в т.ч. и не имеющим ангинального синдрома) показан и для улучшения прогноза. Это касается как лиц без клинических проявлений сердечной недостаточности, так и имеющих такие проявления. |
|
Также может быть использован для лечения пациентов с так называемой «тахи-зависимой кардиомиопатией». |
|
Обычно назначается лицам, имеющим исходную ЧСС ≥ 70 в минуту. |
|
Обычная начальная доза – по 5 мг 2 раза в день. При необходимости через 2-4 недели доза может быть увеличена до 7,5 мг 2 раза в день (под контролем ЧСС). В некоторых случаях начальная доза может составлять по 2,5 мг 2 р/д. |
|
У больных, перенесших ИМ, а также у имеющих фракцию изгнания ЛЖ < 35-40% ивабрадин назначаетсяобычно вместе с β-АБ (при возможности, используемым в достаточной дозировке); при непереносимости β-АБ и/или противопоказаниях к их назначению ивабрадин может быть применен вместо них. Если больной с хронической ИБС не переносил ИМ, то назначение ивабрадина без β-АБ с антиангинальной целью может быть использовано более широко. |
|
Ивабрадин отличается хорошей переносимостью и высоко безопасен. |
Триметазидин
Механизм действия триметазидина
Для обоснования механизма действия этого препарата необходимо дополнительно напомнить читателю о нескольких существенных моментах, касающихся изменения энергетического статуса миокардиоцитов в условиях ишемизации. При отсутствии дисбаланса между потребностью миокарда в кровоснабжении и доставкой к нему крови (т.е. в отсутствие ишемии) потребность миокардиоцитов в энергии удовлетворяется за счет синтеза в митохондриях необходимого количества высокоэнергетических фосфатов (аденозинтрифосфата – АТФ) путем окисления свободных жирных кислот (аэробный путь). В случае возникновения ишемии (при недостаточном снабжении миокарда кислородом) значительную долю синтеза АТФ приходится обеспечивать за счет иного биохимического механизма – анаэробного гликолиза в цитозоле миокардиоцитов; этот процесс с энергетической точки зрения менее выгоден (но позволяет экономить кислород в условиях ишемизации). Формирующийся дефицит АТФ может приводить к развитию различных компонентов так называемого «ишемического каскада», включая нарушение функции АТФ-зависимых ионных каналов мембраны миокардиоцитов, их перегрузку ионами кальция, возникновение ацидоза, увеличение повреждающего эффекта на миокардиоциты свободных кислородных радикалов (все это может реализовываться появлением типичной ангинальной боли), а также нарушением процессов сокращения и расслабления миокардиоцитов.
Оригинальный препарат триметазидин обозначен в Рекомендациях экспертов ESC, 2013 как необходимый компонент для уменьшения сисмптомов ИБС. Его ведущими механизмами действия признаются (Doehner W. et al., 2014): (1) ингибирование окисления свободных жирных кислот (за счет блокады фермента 3-кетоацил коэнзим А – тиолазы) и (2) стимулирование утилизации глюкозы благодаря активированию пируват-дегидрогеназного комплекса. Оба эти компонента механизма действия позволяют улучшать образование АТФ в условиях нехватки кислорода («посредством более оптимального использования имеющихся ресурсов»). Благодаря этому, триметазидин способен улучшать энергетический статус миокардиоцитов с увеличением синтеза АТФ (по некоторым данным, на 33%), повышать соотношение фосфокреатин / АТФ, улучшать функционирование трансмембранных ионных каналов миокардиоцитов. Все это обеспечивает препарату возможность уменьшения имеющегося при ишемии дисбаланса между потреблением и доставкой энергии и, таким образом, реализацииполноценного стойкого антиангинального эффекта. Существенно, что при этом препарат не оказывает каких-либо гемодинамических эффектов (ввиду чего может быть использован для контроля стенокардии в т.ч. и у лиц с низкими уровнями артериального давления) (Opie L., Gersh B.J., 2012).
Немаловажными также представляются данные о важности благоприятных эффектов триметазидина на энергетику миокардиоцитов для больных с хронической сердечной недостаточностью со сниженной систолической функцией ЛЖ . Так, у подобных пациентов на фоне добавления препарата к стандартной терапии, включающей β-АБ и блокаторы ренин-ангиотензиновой системы, отмечено снижение функционального класса сердечной недостаточности, улучшение переносимости физических нагрузок, повышение фракции выброса ЛЖ, а также уменьшение частоты госпитализаций по поводу сердечной недостаточности (Zhang L. et al., 2012).
Для препарата также показан ряд существенных позитивных эффектов у лиц с сахарным диабетом 2 типа, включая существенное уменьшение утилизации жирных кислот из внутриклеточных депо, увеличение чувствительности тканей к инсулину, снижение уровней гликемии и улучшение функции эндотелия (Tuunanen H. et al., 2008).
Антиангинальные эффекты триметазидина
Триметазидин в целом ряде исследований показал существенные антиангинальные и противоишемические эффекты у лиц со стабильной стенокардией напряжения. Приведем здесь данные лишь нескольких показательных работ. Так, в крупном открытом исследовании TRIUMPH, куда вошли 846 больных, имевших стабильную стенокардию, триметазидин в дозе по 35 мг 2 раза в день, добавлявшийся к исходному лечению, в течение 2 месяцев приема позволил уменьшить количество приступов стенокардии на 67% (р<0,0001) и снизить количество потребляемых короткодействующих нитратов на 71% (р<0,0001).
Наряду с возможностью самостоятельного применения в качестве антиангинального средства, препарат также может быть использован совместно с иными препаратами для контроля стенокардии (например, с β-АБ или БКК), при этом он демонстрирует высокую эффективность. Показано, что сочетание β-АБ с триметазидином оказывает гораздо более выраженное антиангинальное действие, чем комбинация β-АБ с нитратом продленного действия.
По данным одного из недавних мета-анализов (Danchin N., Marsilli M., 2009), включавшего 18 плацебо-контролируемых исследований, триметазидин , применявшийся в дополнение к исходной антиангинальной терапии, приводил к отчетливому уменьшению количества приступов стенокардии, а также существенному улучшению переносимости физической нагрузки (с возрастанием на 45 секунд общей длительности нагрузки и увеличением на 54 секунды периода времени до возникновения ангинального эпизода).
Применение триметазидина
 Препарат находит широкое применение в качестве антиангинального средства во многих странах Европы. Экспертами ESC, 2013 г. он рассматривается как один из стандартных лечебных подходов у больных со стабильной стенокардией, который обычно используется в составе комбинированной антиангинальной терапии (возможно, в сочетании с β-АБ, БКК, ивабрадином). Триметазидин (Doehner W. et al., 2014). Оправдано его более широкое использование у больных хронической ИБС в сочетании с сахарным диабетом (а также с метаболическим синдромом, ожирением), где можно ожидать дополнительных благоприятных эффектов препарата на гликемический профиль, инсулинорезистентность и функцию эндотелия (Opie L., Gersh B.J., 2012). Также в полной мере правомочно применение триметазидина при хронической ИБС в сочетании с хронической сердечной недостаточностью со сниженной систолической функцией ЛЖ (т.е. при так называемой «ишемической кардиомиопатии») – с учетом данных об улучшении качества жизни, уменьшении симптоматики сердечной недостаточности, повышении переносимости физической нагрузки, повышении уровней фракции выброса ЛЖ и снижении частоты сердечно-сосудистых осложнений (Gunez Y. et al., 2009; Zhang L. et al., 2012).
Препарат находит широкое применение в качестве антиангинального средства во многих странах Европы. Экспертами ESC, 2013 г. он рассматривается как один из стандартных лечебных подходов у больных со стабильной стенокардией, который обычно используется в составе комбинированной антиангинальной терапии (возможно, в сочетании с β-АБ, БКК, ивабрадином). Триметазидин (Doehner W. et al., 2014). Оправдано его более широкое использование у больных хронической ИБС в сочетании с сахарным диабетом (а также с метаболическим синдромом, ожирением), где можно ожидать дополнительных благоприятных эффектов препарата на гликемический профиль, инсулинорезистентность и функцию эндотелия (Opie L., Gersh B.J., 2012). Также в полной мере правомочно применение триметазидина при хронической ИБС в сочетании с хронической сердечной недостаточностью со сниженной систолической функцией ЛЖ (т.е. при так называемой «ишемической кардиомиопатии») – с учетом данных об улучшении качества жизни, уменьшении симптоматики сердечной недостаточности, повышении переносимости физической нагрузки, повышении уровней фракции выброса ЛЖ и снижении частоты сердечно-сосудистых осложнений (Gunez Y. et al., 2009; Zhang L. et al., 2012).
Переносимость триметазидина
Прием препарата обычно хорошо переносится. Побочные эффекты нечасты, а при возникновении могут иметь транзиторный характер. Среди них: диспептические явления, астения, головокружения и головные боли, крапивница, усиление экстрапирамидных проявлений и тремора при болезни Паркинсона. Препарат не следует использовать у больных с тяжелым нарушением функции печени и почек (при скорости клубочковой фильтрации <15 мл/мин).
Перспективы изучения триметазидина
Показательным для иллюстрации позиции препарата является то, что с конца 2013 г. начато наиболее крупное из когда-либо проводившихся ранее с цитопротективными препаратами РКИ ATPCI (The efficAcy and safety of Trimetazidine in Patients with angina pectoris having been treated by percutaneous Coronary Intervention). Это – международное (более 30 стран) мультицентровое рандомизированное двойное слепое плацебо-контролируемое исследование включало 10 300 больных с наличием стенозирования ≥ 1 коронарной артерии, которые ранее переносили чрескожное коронарное вмешательство со стентированием. Данные пациенты рандомизируются на прием (в добавление к оптимальной исходной терапии) либо плацебо, либо триметазидина , сначала в дозе по 35 мг 2 раза в сутки, затем – по 70 мг 2 раза в сутки; длительность наблюдения за ними будет составлять от 2 до 4 лет. Целью исследования является оценка влияния препарата на частоту рецидивирования стенокардии после коронарного вмешательства, определение его эффекта на сердечно-сосудистый прогноз и оценку переносимости. Тот факт, что с этим препаратом запланировано столь масштабное и затратное исследование, является свидетельством значительных надежд, возлагаемых на него в лечении пациентов с ИБС.
Итог: место триметазидина (табл. 3)
Таблица 3. Возможности использования триметазидина при хронической ИБС
|
Основная область применения – лица со стабильной стенокардией напряжения (любого возраста и пола, с различными функциональными классами стенокардии). Являясь эффективным антиангинальным средством, улучшает качество жизни пациентов, уменьшает / устраняет приступы стенокардии, повышает переносимость физических нагрузок. |
|
Может широко использоваться при стабильной стенокардии у лиц с хронической сердечной недостаточностью со сниженной систолической функцией ЛЖ («ишемической кардиомиопатией»), а также с сахарным диабетом , метаболическим синдромом, ожирением |
|
Обычно применяется в качестве компонента комбинированной антиангинальной терапии, однако в части случаев может быть назначен и в качестве изолированного антиангинального подхода. В частности, это может быть особенно оправдано у лиц со стенокардией, имеющих тенденцию к гипотензии, когда возможности применения классических антиангинальных средств с гемодинамическим механизмом действия (β-АБ, БКК, нитратов) ограничены. |
|
По мнению Opie L., Gersh B.J., 2012, представляет собой ценный препарат для мужчин со стенокардией, имеющих эректильную дисфункцию, которые принимают ингибиторы фосфодиэстеразы 5 и вследствие этого не должны получать нитраты (такой вопрос нужно не забыть обсудить с пациентом!) |
|
Обычная доза – по 1 таблетке (35 мг) 2 раза в день (утром и вечером, во время еды). Для стабильного эффекта необходим длительный прием препарата. |
|
Триметазидин обычно хорошо переносится. |






