Семинары
Уважаемые коллеги!
На свидетельстве участника семинара, который будет сгенерирован в случае успешного выполнения Вами тестового задания, будет указана календарная дата Вашего он-лайн участия в семинаре.
Семинар "Линаглиптин: опыт клинического применения для лечения сахарного диабета 2 типа"
Автор: Фадеев В.В. – доктор мед. наук, заведующий кафедрой и директор клиники эндокринологии Первого МГМУ им. И.М. Сеченова
Проводит: Республиканский Медицинский Университет
Рекомендован по специальностям: Семейная медицина/Терапия, Эндокринология
Просмотров: 3 557
Дата проведения: с 25.06.2015 по 25.06.2016
 Основной целью современной фармакотерапии сахарного диабета (СД) является поддержание баланса между эффективностью и безопасностью. На современном этапе развития медицины этот баланс часто нарушен. Как показано в ходе ряда исследований, большинство пациентов с СД 2 типа не достигают целевых показателей гликемии: при целевом значении HbA1c менее 7,0% у 64% пациентов уровень HbA1c превышает 7,2%, у 37% этот уровень более 8%, у 20% – более 9 %, а у 10% пациентов уровень HbA1c превышает 10 %.
Основной целью современной фармакотерапии сахарного диабета (СД) является поддержание баланса между эффективностью и безопасностью. На современном этапе развития медицины этот баланс часто нарушен. Как показано в ходе ряда исследований, большинство пациентов с СД 2 типа не достигают целевых показателей гликемии: при целевом значении HbA1c менее 7,0% у 64% пациентов уровень HbA1c превышает 7,2%, у 37% этот уровень более 8%, у 20% – более 9 %, а у 10% пациентов уровень HbA1c превышает 10 %.
Интенсификация терапии СД для достижения целевых значений гликемии зачастую приводит к повышению риска развития гипогликемии. Так, в ходе исследования VADT (Veterans Affairs Diabetes Trial – Исследование диабета среди ветеранов войны США) тяжелые эпизоды гипогликемии были отмечены у 21,2% пациентов в группе интенсивной терапии (целевое значение HbA1c 6,9 %) и у 9,9 % пациентов в группе стандартной терапии (целевое значение HbA1c 8,4%) [4], в ходе исследования ACCORD (Action to Control Cardiovascular Risk in Diabetes – Действия по контролю кардиоваскулярного риска при диабете) по крайней мере один эпизод тяжелой гипогликемии был зарегистрирован у 16,2 % пациентов в группе интенсивного гликемического контроля (HbA1c 6,4%) и у 5,1% пациентов в группе стандартной сахароснижающей терапии (HbA1c 7,5%)[20].
Также среди побочных эффектов современной сахароснижающей терапии можно выделить увеличение массы тела. Согласно данным полученным к настоящему времени данным, на фоне приема препаратов сульфонилмочевины или инсулина в течение 3–12 лет набор массы тела может достигать 5 –8 кг.
Еще одна важная терапевтическая проблема – коморбидность и стойкая ассоциация диабета с повышенным риском развития осложнений со стороны сердца и почек. По данным Американской диабетологической ассоциации (American Diabetes Association, ADA), у 67% больных СД отмечается артериальная гипертония, являющаяся самостоятельным фактором риска развития нефропатии. У 43% пациентов с СД присутствует такой фактор риска развития диабетической нефропатии, как гипергликемия, у 30% – повышенный риск развития микроальбуминурии, у 24% – дислипидемии [1, 16]. С учетом того, что у большинства пациентов с СД 2 типа присутствует сразу несколько факторов риска развития диабетических осложнений, вопросы безопасности сахароснижающей терапии выходят на первый план. В этой связи большие надежды клиницисты возлагают на инкретин-направленную терапию, сахароснижающие средства, механизм действия которых тесно связан с эффектами инкретинов.
 В 1973 г. J.C. Brown и J. Dupre обнаружили важное свойство выделенного ранее желудочного ингибирующего полипептида (ЖИП) – глюкозозависимую стимуляцию секреции инсулина – и предложили его назвать «глюкозо-зависимый инсулинотропный полипептид» (ГИП). В 1983 г. из гена проглюкагона хомяка была выделена последовательность двух глюкагоноподобных пептидов, которые впоследствии были названы «глюкагоноподобный пептид-1» (ГПП-1) и «глюкагоноподобный пептид-2» (ГПП-2). Позже было показано, что ГПП-1 обладает множественным влиянием на эндокринную часть поджелудочной железы, но его принципиальным действием является потенцирование глюкозо-зависимой секреции инсулина и глюкозо-зависимое подавление секреции глюкагона.
В 1973 г. J.C. Brown и J. Dupre обнаружили важное свойство выделенного ранее желудочного ингибирующего полипептида (ЖИП) – глюкозозависимую стимуляцию секреции инсулина – и предложили его назвать «глюкозо-зависимый инсулинотропный полипептид» (ГИП). В 1983 г. из гена проглюкагона хомяка была выделена последовательность двух глюкагоноподобных пептидов, которые впоследствии были названы «глюкагоноподобный пептид-1» (ГПП-1) и «глюкагоноподобный пептид-2» (ГПП-2). Позже было показано, что ГПП-1 обладает множественным влиянием на эндокринную часть поджелудочной железы, но его принципиальным действием является потенцирование глюкозо-зависимой секреции инсулина и глюкозо-зависимое подавление секреции глюкагона.
Улучшение понимания физиологии инкретиновых гормонов, ГИП и ГПП-1, привело к переоценке их роли в патофизиологии СД 2 типа и применении в качестве потенциальных терапевтических мишеней. Оба инкретина быстро (ГПП-1 в течение 2 минут, ГИП в течение 6 минут) разрушаются под действием сериновой протеазы дипептидил-пептидазы 4-го типа (ДПП-4). ДПП-4 – мембранная сериновая протеаза, которая обнаруживается в высоких концентрациях в костном мозге, кишечнике, почках, а также в печени, поджелудочной железе, плаценте, тимусе, селезенке, эпителиальных клетках, эндотелии сосудов, лимфоидных и миелоидных клетках. Для преодоления разрушающего действия фермента были созданы вещества, пролонгирующие действие эндогенных ГПП-1 и ГИП и, тем самым, позволяющие использовать глюкозозависимый инсулинотропный эффект инкретинов, – ингибиторы ДПП-4.
Далее будут рассмотрены вопросы фармакологии, фармакокинетические свойства, эффективность, переносимость (включая лекарственное взаимодействие), показания/противопоказания, дозирование и способы применения линаглиптина, а также его потенциальная роль в терапии пациентов с СД 2 типа.
Клиническая фармакология
 Ингибиторы ДПП-4 включают разнородную группу соединений, которые могут быть разделены на две группы: пептидомиметические, имитирующие дипептидную структуру субстратов ДПП-4 (ситаглиптин, вилдаглиптин, саксаглиптин), и непептидомиметические (линаглиптин и алоглиптин). Все ингибиторы ДПП-4 конкурентно обратимо связываются с активным центром фермента. Тем не менее, существуют различия в способах из взаимодействия с ферментом. Созданный на основе ксантина линаглиптин является единственным представителем класса ингибиторов ДПП-4, напрямую связывающимся с ферментом. Химическая структура линаглиптина (рис. 1) идеально соответствует активному центру фермента ДПП-4 (по типу «ключ – замок») [5], что обусловливает высокую афинность препарата к ингибированию фермента ДПП-4.
Ингибиторы ДПП-4 включают разнородную группу соединений, которые могут быть разделены на две группы: пептидомиметические, имитирующие дипептидную структуру субстратов ДПП-4 (ситаглиптин, вилдаглиптин, саксаглиптин), и непептидомиметические (линаглиптин и алоглиптин). Все ингибиторы ДПП-4 конкурентно обратимо связываются с активным центром фермента. Тем не менее, существуют различия в способах из взаимодействия с ферментом. Созданный на основе ксантина линаглиптин является единственным представителем класса ингибиторов ДПП-4, напрямую связывающимся с ферментом. Химическая структура линаглиптина (рис. 1) идеально соответствует активному центру фермента ДПП-4 (по типу «ключ – замок») [5], что обусловливает высокую афинность препарата к ингибированию фермента ДПП-4.
Препарат характеризуется высокой селективностью в отношении ДПП-4: выше, чем в отношении ДПП-2 более чем в 100 000 раз, ДПП-8 в 40 000 раз, а ДПП-9 более чем в 10 000 раз. Это самые высокие показатели в классе (табл. 1) [2]. Cелективность имеет большое значение для безопасности и переносимости ингибиторов ДПП-4, поскольку в экспериментах на животных моделях было установлено, что подавление изоферментов ДПП-8 и ДПП-9 приводило к развитию токсических реакций (алопеция, тромбоцитопения, ретикулоцитопения, спленомегалия, мультиорганные гистологические изменения).
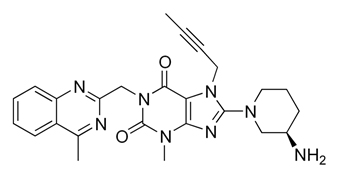
Рисунок 1. Химическая структура линаглиптина.
Таблица 1. Селективность препаратов класса ингибиторов ДПП-4 [по C.F. Deacon, 2011]
|
Препарат |
Кратная селективность в отношении ДПП-4 по сравнению с другими ферментами |
||
|
ДПП-2 |
ДПП-8 |
ДПП-9 |
|
|
Ситаглиптин |
>5550 |
>2660 |
>5550 |
|
Вилдаглиптин |
>100000 |
270 |
32 |
|
Саксаглиптин |
>50000 |
390 |
77 |
|
Алоглиптин |
>14000 |
>14000 |
>14000 |
|
Линаглиптин |
>100000 |
40000 |
>10000 |
Линаглиптин является конкурентным обратимым ингибитором ДПП-4 и имеет низкую скорость диссоциации субстрата. У линаглиптина отмечена самая высокая способность к ингибированию активности фермента ДПП-4 в прямом сравнении с другими ингибиторами ДПП-4. Показатель IC50 (концентрация, необходимая для ингибирования 50% активности ДПП-4) составляет у линаглиптина 1 нмоль, ситаглиптина – 19 нмоль, саксаглиптина – 50 нмоль, вилдаглиптина – 62 нмоль (чем ниже значение IC50, тем выше способность к подавлению активности ДПП-4)[24].
Линаглиптин в дозе 5 и 10 мг при однократном пероральном приеме продолжительно угнетал активность ДПП-4 более чем на 90 % в клиническом исследовании мужчин с СД 2 типа, таким образом, позволяя рекомендовать режим дозирования 1 раз в сутки.
Таким образом, ключевыми фармакодинамическими характеристиками линаглиптина являются высокая аффинность, высокая селективность, прочность связывания с ферментом ДПП-4, длительность действия и высокая эффективность.
Механизм действия
Линаглиптин является конкурентным обратимым ингибитором ДПП-4, специально предназначенным для длительного ингибирования фермента, с фармакокинетическими и фармакодинамическими свойствами, подходящими для дозирования 1 раз день. Линаглиптин подавляет ферментную деградацию эндогенных ГПП-1 и ГИП под действием ДПП-4. Это, в свою очередь, потенцирует эффекты инкретиновых гормонов, приводя к повышению глюкозо-зависимой секреции инсулина и подавлению постпрандиальной секреции глюкогона из α-клеток поджелудочной железы. За счет удлинения активности эндогенных инкретинов ингибиторы ДПП-4 регулируют уровень гликемии глюкозо-зависимым путем.
Фармакокинетические свойства
Период полужизни (t1/2) линаглиптина составляет 131 час. Терапевтическая доза препарата – 5 мг при пероральном приеме – позволяет достичь равновесной концентрации линаглиптина (6–8 нмоль/л) уже в течение третьего междозового интервала, обеспечивая более чем 91%-ное ингибирование ДПП-4 в течение 24 часов [13]. Как следствие, в 3,2 раза увеличивается постпрандиальная концентрация эндогенного ГПП-1 [7], что является физиологическим регулятором постпрандиальной гликемии. Длинный период полужизни линаглиптина во многом связан с его обширным связыванием с плазменными белками и высоким сродством к связыванию с ферментом ДПП-4, которое приводит к нелинейному фармакокинетическому профилю препарата. Биодоступность линаглиптина при пероральном приеме составляет ~ 30 %. Прием пищи не оказывает существенного влияния на биодоступность препарата. Длительный t1/2 линаглиптина приводит к продолжительному угнетению ДПП-4, что оправдывает одобренный в настоящее время однократный режим дозирования. Фармакокинетические исследования у здоровых добровольцев показали среднее Сmax 8,32 нмоль/л, Тmax 1,75 ч и AUC0-24 118 нмоль*ч/л после приема однократной дозы линаглиптина. t1/2 накопления линаглиптина составляет ~ 12 ч при многократном приеме в дозе 5 мг. Линаглиптин подвергается преимущественно печеночной элиминации (~ 85 %) и только 5 % принятой дозы выводится почками. Несмотря на преимущественно печеночный путь выведения препарата, его основной метаболит (CD1790) является фармакологически неактивным, и в настоящее время в соответствии с инструкцией по применению не требуется коррекции доз препарата у пациентов с нарушением функции печени. Также на основании изучения применения линаглиптина у пациентов с разной степенью нарушения функции почек был сделан вывод, что коррекции дозы также не требуется. К настоящему времени по данным производителя нет данных о значимом влиянии возраста, пола, расовой принадлежности на фармакокинетические свойства линаглиптина.
Клиническая эффективность
Клинический профиль линаглиптина определяет его место в пероральной сахароснижающей терапии. Применение линаглиптина как в монотерапии, так и при добавлении к другим сахароснижающим препаратам приводит к клинически значимому улучшению гликемического контроля у пациентов с СД 2 типа. Высокая и стойкая эффективность линаглиптина в различных схемах пероральной терапии СД 2 типа была подтверждена рядом международных исследований.
Монотерапия линаглиптином
Del Prato и соавт. [3] провели 24-недельное многоцентровое, рандомизированное плацебо-контролируемое клиническое исследование с параллельными группами для оценки эффективности и переносимости линаглиптина в дозе 5 мг/сутки. Первичной конечной точкой при оценке эффективности являлось изменение уровня гликированного гемоглобина (HbA1c) от исходного в течение 24 недель. Участники, включенные в исследование, либо не получали терапии, либо принимали 1 пероральный сахароснижающий препарат (ПССП), кроме тиазолидиндионов (ТЗД). Возраст включенных участников с СД 2 типа составлял от 18 до 80 лет (55,7±10,2 года), исходное значение HbA1c находилось в диапазоне от 6,5 до 9,0 % в подгруппе ранее получавших лечение пациентов и от 7,0 до 10,0 % в подгруппе без лечения. Также критерием включения был индекс массы тела (ИМТ) ≤ 40 % кг/м2 (29,05±4,81 кг/м2). У участников, получавших ТССП, требовался 6-недельный период отмывки. После него пациенты проходили 2-недельную вводную фазу плацебо, после которой подходящие для исследования пациенты имели уровень HbA1c в диапазоне от 7,0 до 10,0 %. Пациенты были рандомизированы на прием линаглиптина 5 мг/сут (n=336) или плацебо (n=167). При оценке эффективности среднее изменение уровня гликированного гемоглобина от исходного составило – 0,5 % в группе линаглиптина и 0,8 % в группе плацебо (различия между типами лечения – 0,69%, р<0,0001). Вдобавок к снижению HbA1c терапия линаглиптином была значимо ассоциирована с более выраженным уменьшением от исходных показателей уровня глюкозы плазмы натощак (ГПН) и 2-часовой постпрандиальной глюкозы, причем скорректированное среднее различие по сравнению с плацебо составило – 23,4 и 57,5 дл/л (в обоих случаях р<0,001). Улучшение гликемического контроля на терапии линаглиптином также включало улучшение маркеров функции β-клеток, включая соотношение проинсулин/инсулин, индекс НОМА. Процент участников исследования, достигших HbA1c в течение 24 недель составли 25,5 % (77/306) в группе линаглиптина и 11,6 % (17/147) в группе плацебо (отношение шансов = 2,9; р=0,0006).
Таким образом, в режиме монотерапии препарат демонстрирует высокую эффективность у пациентов с высоким уровнем HbA1c (причем чем хуже компенсация заболевания, тем выше эффективность терапии линаглиптином).
Комбинированная терапия
Линаглиптин при добавлении к метформину в сравнении с глимепиридом
Forst и соавт. провели 12-недельное, мультицентровое, рандомизированное двойное слепое плацебо-контролируемое исследование, включавшее 333 участника с неадекватно контролируемым сахарным диабетом на фоне монотерапии метформином или при его сочетании с одним дополнительным ТССП (исключая тиазолидиндионы). У участников, получавших метформин недостаточный гликемический контроль определялся как уровень HbA1c диапазоне от 7,0 до 9,0 %. У тех, кто получал метформин ТССП, недостаточным контролем считался уровень HbA1c от 7,5 до 10,0 %. Подходящие пациенты, получавшие монотерапию метформином, после скрининга включались в 2-х недельный вводный период, тогда как участники, получавшие метформин ТССП, проходили 6-недельный период, в который ТССП отменялся, с последующей 2-х недельной вводной фазой. Отобранные участники рандомизировались на группы: линаглиптин (1, 5 или 10 мг/день), глимепирид в дозе от 1 до 3 мг/день (титрация от 1 мг/день проводилась на усмотрение исследователя) или плацебо. Первичной конечной точкой эффективности было изменение от исходного значения уровня HbA1c. Средними значениями исходного HbA1c в 5 группах терапии были 8,2%, 8,5%, 8,4%, 8,2% и 8,4% соответственно. После 12 недель терапии различия результатов лечения линаглиптином против плацебо составляли -0,40%, -0,73% и -0,67% в группах 1, 5 и 10 мг соответственно (для всех р<0,0001) по сравнению с разнице в -0,90% в группе глимепирида. Среднее значение глюкозы плазмы натощак (ГПН) также снижалось у пациентов, получавших терапию линаглиптином, при этом различия с плацебо составили -19,8, -34,2 и 28,8 мг/дл в группах разных дозировок линаглиптина. Средний показатель снижения массы тела в группах линаглиптина находился в пределах от 0,15 до 1,27 кг в сравнении со средним снижением веса на 0,84 кг в группе плацебо. В противоположность этому участники в группе глимепирида отмечали увеличение массы тела в среднем на 0,73 кг. Хотя эти очевидные различия указывают на преимущество линаглиптина над глимепиридом в отношении влияния на массу тела, не было представлено никаких статистических данных. В данном исследовании не было отмечено значимых отличий в ответе на терапию линаглиптином при стратификации по возрасту (P = 0,58), полу (P = 0,49) или ИМТ (P = 0,30) [6].
Линаглиптин при добавлении к терапии метформином
Согласно рекомендациям Российской ассоциации эндокринологов (Консенсус РАЭ, 2011), добавление ингибитора ДПП-4 к метформину возможно уже в первой линии терапии СД 2 типа.
Многоцентровое рандомизированное плацебо-контролируемое двойное слепое исследование в параллельных группах оценивало эффективность и переносимость линаглиптина при добавлении его к метформину у пациентов с сахарным диабетом 2 типа [23]. В исследование включались пациенты в возрасте от 18 до 80 лет (среднее значение 56,5 лет) с ИМТ ≤ 40 кг/м2 (средний исходный ИМТ 29,9 кг/м2), которые получали метформин в дозе ≥ 1500 мг/день (или максимально переносимую дозу) с или без дополнительного приема другого ТССП (кроме тиазолидиндионов). Участники, получавшие монотерапию метформином, должны были иметь HbA1c в диапазоне от 7,0 до 10,0%, а у те, кто принимал метформин вместе с другим ТССП, – от 6,5 до 9,0%. У пациентов, получавших ТССП вместе с метформином во время скрининга, этот дополнительный препарат отменялся, а прием метформина ≥ 1500 мг/день продолжался в течение 6-недельного периода отмывки, предшествовавшего рандомизации. Все участники завершили 2 недельную вводную фазу плацебо до рандомизации в группу линаглиптина 5 мг/день (n=524) или плацебо (n=177). Требованием ко всем участникам на рандомизации был уровень HbA1c от 7.0 до 10,0 %. Первичной конечной точкой являлась динамика уровня гликированного гемоглобина от исходного через 24 недели терапии. Среднее скорректированное изменение HbA1c от исходного значения в группе линаглиптина составило -0,49% в сравнении с повышением на 0,15 % в группе плацебо (разница терапии -0,64%, 95% ДИ [-0,78; -0,5], р<0,0001), при этом уровня HbA1c < 7,0 % за 24 недели лечения достигли 26 % и 9 % групп линаглиптина и плацебо соответственно. Наиболее высокая эффективность (снижение уровня HbA1c на 1,7%) отмечалась при старте терапии линаглиптином 2,5 мг в комбинации с метформином в дозировке 1000 мг 2 раза в сутки. Терапия линаглиптином была ассоциирована со значимым снижением от исходных значений уровней глюкозы плазмы натощак (-10,6 мг/дл против 10,5 мг/дл; р<0,0001) и 2-часовой постпрандиальной гликемии (-48,6 мг/дл против 18 мг/дл; р<0,0001) при сравнении с плацебо. Ни в одной из групп лечения не было отмечено значимого уменьшения средних значений массы тела (динамика от исходных показателей -0,4 кг и -0,5 кг для линаглиптина и плацебо).
Линаглиптин при добавлении к терапии препаратом сульфонилмочевины
18-недельное многоцентровое рандомизированное двойное слепое плацебо-контролируемое исследование в параллельных группах включало пациентов с недостаточным гликемическим контролем (исходный HbA1c 8,6±0,8 %) на фоне приема препарата сульфонилмочевины. Средний возраст участников исследования составлял 56,9±9,9 лет, исходный средний ИМТ – 28,3 кг/м2. До рандомизации все участники исследования проходили вводную фазу плацебо (следовавшую за 4-недельной фазой отмывки для тех пациентов, которые получали другие ТССП помимо сульфонилмочевины на момент скрининга) и впоследствии были рандомизированы на получение либо линаглиптина 5 мг/день (n=161), либо плацебо (n=84). После 18 недель терапии скорректированное по плацебо среднее изменение от исходного уровня HbA1c составило -0,47% (р<0,0001). Участники в группе линаглиптина чаще достигали уровня HbA1c < 7 %, при этом процент пациентов, достигших цели, был 15,2% и 3,7% в этих двух когортах (ОШ=6,47; р=0,006). Различия терапевтических групп в отношении динамики среднего уровня глюкозы плазмы натощак составили -6,4 мг/дл (р=0,24) [15].
Линаглиптин при добавлении к комбинированной терапии метформином и препаратом сульфонилмочевины
Многоцентровое, рандомизированное, двойное слепое, плацебо-контролируемое исследование в параллельных группах оценивало эффективность и переносимость линаглиптина в качестве дополнительной терапии у пациентов с сахарным диабетом 2 типа, исходно получавших метформин и производное сульфонилмочевины [18]. Включенные участники были в возрасте от 18 до 80 лет (средний возраст 58,1 лет) с исходным HbA1c от 7,0 до 10,0% (среднее значение в обеих группах 8,1 %). Все участники проходили 2-недельный вводный период плацебо с последующей рандомизацией на 24 недели терапии линаглиптином 5 мг/день (n=793) или плацебо (n=265) вдобавок к базовой терапии метформином в дозе ≥ 1500 мг/сутки (или максимально переносимой дозой) и максимально переносимой дозой производного сульфонилмочевины. После 24 недель лечения группа линаглиптина имела среднюю динамику исходного уровня HbA1c -0,72% в сравнении со средним изменением -0,1 % в группе плацебо (различие между группами -0,62%, р<0,0001), при этом 29,2% получавших линаглиптин пациентов достигали уровень HbA1c < 7 % по сравнению с 8,1 % таковых в группе плацебо (р<0,0001). В отношении динамики среднего уровня ГПН скорректированное среднее межгрупповое различие составляло –12,7 мг/дл (-5,4 против 7,2 мг/дл, р<0,0001). Хотя добавление линаглиптина к исходной терапии метформином и производным сульфонилмочевины показало эффективность в отношении описанных выше гликемических конечных точек, это сопровождалось более высокой частотой гипогликемий в группе линаглиптина (22,7%) по сравнению с плацебо (14,8%).
Таким образом, анализ данных приведенных выше исследований, изучавших применение линаглиптина в качестве монотерапии и в составе комбинаций, показал сопоставимые результаты. На фоне монотерапии линаглиптином уровень HbA1c в среднем снижался на 0,7%. Добавление линаглиптина к терапии метформином позволило дополнительно снизить HbA1c на 0,6%, к терапии производным сульфонилмочевины – на 0,5%, к комбинации «метформин производные сульфонилмочевины» – на 0,6%.
Согласно исследованию Patel S. и соавт. линаглиптин обеспечивал надежный контроль гликемии вне зависимости от длительности СД 2 типа: снижение HbA1c по сравнению с плацебо составило 0,66% в группе пациентов со «стажем» диабета менее 1 года, 0,59% – у пациентов с длительностью заболевания 1–5 лет и 0,67% – у пациентов, которым диагноз «сахарный диабет» был поставлен более 5 лет назад [19].
Линаглиптин при добавлении к пиоглитазону
24-недельное рандомизированное, плацебо-контролируемое, двойное слепое исследование в параллельных группах оценивало эффективность и переносимость линаглиптина в комбинации с пиоглитазоном у пациентов с СД 2 типа [10]. Участники в возрасте от 18 до 80 лет (средний возраст 57,5 лет) имели средний исходный ИМТ 29,0 кг/м2 и неконтролируемую гликемию (исходный HbA1c 7,5 – 11%). Участники либо не получали ранее сахароснижающей терапии, либо принимали ТССП. До рандомизации пациенты получавшие ранее терапию включались в 4-недельный период отмывки с последующей 2-недельной вводной фазой плацебо, тогда как пациенты без исходной терапии сразу включались во вводную фазу. После вводной фазы участники рандомизировались на получения либо пиоглитазон 30 мг/день линаглиптин 5 мг/день (n=259) или пиоглитазон 30 мг/день плацебо (n=130). Исходно группа линаглиптина имела уровень HbA1c 8,6% и среднюю массу тела 78,3±15,6 кг, тогда как в группе плацебо исходные значения составляли 8,58% и 82,7±15,6 кг соответственно. Через 24 недели средние скорректированные изменения HbA1c в группах линаглиптина и плацебо составили -1,25% и -0,75% (различие -0,51%, р<0,0001). Помимо этого 42% и 30,5% участников в группах линаглиптина и плацебо достигли уровня HbA1c < 7% (р=0,0051). Также в исследовании было продемонстрировано снижение среднего уровня ГПН в обеих группах: – 32,4 мг/дл для линаглиптина и -18 мг/дл для плацебо (р<0,0001). В группе линаглиптина было отмечено статистически значимое увеличение массы тела от исходного уровня по сравнению с группой плацебо ( 2,3 кг против 1,2 кг, р=0,014). Эти результаты об увеличении массы тела при комбинации ингибитора ДПП-4 с тиазолидиндионом согласуются данными клинических исследований по изучению других ингибиторов ДПП-4.
Линаглиптин в комбинированной терапии с инсулином
В процессе развития терапии инкретинами комбинация с инсулином была не вполне очевидна. Однако применение ингибиторов ДПП-4 в комбинации с инсулином дает ряд преимуществ и становится перспективной стратегией лечения СД 2 типа. Взаимодополняющий эффект механизмов действия двух средств приводит к снижению тощаковой, постпрандиальной гликемии, риска гипогликемии и прибавки массы тела.
Линаглиптин или плацебо были назначены дополнительно к проводимой терапии базальным инсулином (± и/или пиоглитазон) 1261 пациенту с неудовлетворительным гликемическим контролем (HbA1c 7 – 10%). За период исследования в течение первых 24 недель суточную дозу инсулина не меняли, но впоследствии проводилась титрация дозы в зависимости от уровня глюкозы натощак [29]. Через 24 недели HbA1c снизился на 0,6 % (исходно 8,3 %) в группе линаглиптина и на 0,1 % в группе плацебо (р<0,001). По сравнению с группой плацебо снижение глюкозы натощак в группе линаглиптина составило 0,6 ммоль/л (95% ДИ -0,9…-0,4). В течение следующих 28 недель доза инсулина была увеличена на 2,6 ЕД в группе линаглиптина и на 4,2 ЕД в группе плацебо, но дополнительного снижения уровня HbA1c не наблюдалось. Различий между группами в частоте гипогликемических эпизодов не было (23 % в группе линаглиптина, 22 % в группе плацебо через 24 недели). Масса тела уменьшилась на 0,3 кг в группе линаглиптина и на 0,04 кг в группе плацебо.
Данные по сравнительной эффективности
Линаглиптин против глимепирида
Практический интерес представляют результаты исследования эффективности линаглиптина в сравнении с глимепиридом. В двухлетнее (104 недели) двойное слепое исследование эффективности, которое сравнивало линаглиптин и глимепирид как дополнительную терапию к метформину у пациентов с неадекватно контролируемой гликемией, включались пациенты, получавшие стабильные дозы (≥ 10 недель) метформина ≥ 1500 мг/сутки. Участники были рандомизированы на получение либо линаглиптина 5 мг/день (n=764), либо глимепирида 1 – 4 мг/день (средняя доза 3 мг/день) (n=755). Средний исходный уровень HbA1c в обеих группах лечения составил 7,7 %. Начиная с 10–12-й недели от начала лечения на фоне терапии глимепиридом отмечалось более значимое снижение уровня HbA1c по сравнению с терапией линаглиптином, то к 50–55-й неделе от старта терапии показатели HbA1c в обеих группах уравнивались (рис. 2): динамика HbA1c была -0,4% на линаглиптине и -0,5% на глимепириде (р<0,0001 по не меньшей результативности) [9]. К концу 104-й недели терапии 75,6% пациентов, получавших линаглиптин, и 76,4% пациентов, принимавших глимепирид, достигли целевого уровня HbA1c 7%. Средние показатели массы тела на линаглиптине уменьшались в течение 104 недель терапии (-1,4 кг) и росли в группе глимепирида ( 1,3 кг, р < 0,0001).
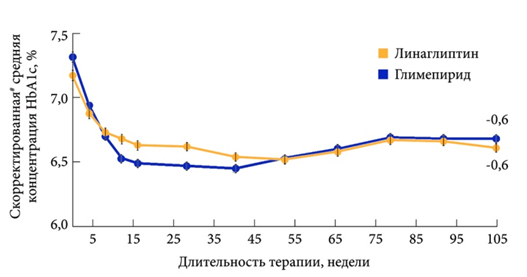
* Модель учитывала вид лечения, исходный уровень HbA1c, исходную массу тела и ранее принимавшиеся пероральные сахароснижающие средства.
Рисунок 2 . Динамика уровня HbA1c на фоне терапии линаглиптином в сравнении с глимепиридом (адаптировано по Gallwitz B. и соавт.).
Данные этого исследования могут развенчать миф о несопоставимой с препаратами других классов сахароснижающей “силе” производных сульфонилмочевины.
Еще одним важным показателем оценки эффективности сахароснижающей терапии является индекс стойкости. В ходе ряда исследований с продолжительным периодом наблюдения (в частности, ACCORD) было показано, что достигнутый в результате терапии гликемический контроль по прошествии нескольких лет «исчезал». Результаты исследования, в котором на продленной фазе (т.е. после достижения контроля гликемии) в течение 24-недельной терапии метформином или комбинацией «метформин препарат сульфонилмочевины» или пиоглитазоном на протяжении еще 78 недель, добавляли линаглиптин, продемонстрировали стойкое снижение уровня HbA1c на 0,8% к концу исследования [11].
Таким образом, высокая и стойкая эффективность линаглиптина в различных схемах пероральной терапии СД 2 типа была подтверждена рядом международных исследований (рис. 3)
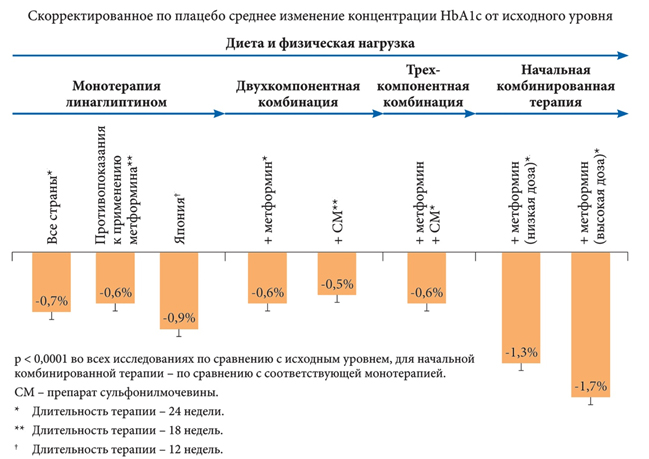
Рисунок 3 . Эффективность линаглиптина в качестве моно- и комбинированной пероральной сахароснижающей терапии
Переносимость
Использование линаглиптина характеризуется низким риском гипогликемии и отсутствием клинически значимого повышения массы тела.
Нежелательные явления были отмечены у ≥2 % участников, получавших линаглиптин в плацебо-контролируемых клинических исследования, и включали: назофарингит, гиперлипидемию, кашель, гипертриглицеридемию и увеличение массы тела (при приеме линаглиптина в комбинации с пиоглитазоном), что указано в инструкции по применению препарата [25]. В табл.2 представлена обобщенная информация о распространенности этих побочных эффектов на основе частоты репортирования и темпов прекращения участия в клиническом исследовании линаглиптина. Данные также дополнительно указывают на то, что линаглиптин, сходно с другими препаратами группы ингибиторов ДПП-4, является обычно нейтральным в отношении массы тела при использовании в качестве монотерапии или в комбинации с метформином или производным сульфонилмочевины [3,18]. Когда же линаглиптин используется в комбинации препаратом из группы тиазолидиндионов, пиоглитазоном, наблюдается увеличение массы тела (2,3 против 1,2 кг, 95% ДИ 0.2 – 2,0, р=0,014)[10].
При добавлении линаглиптина к схеме терапии «метформин производное сульфонилмочевины» значительно возрастает риск гипогликемии в сравнении с плацебо (ОШ=1,64, 95% ДИ 1,14 – 2,38, р=0,0083)[18], однако меньше пациентов сообщало о гипогликемиях при сравнении линаглиптина с глимепиридом в качестве дополнительной терапии к метформину в течение 104-недельного периода (7,5% против 36,1 %, р<0,001)[9]. Частота гипогликемических эпизодов на фоне терапии линаглиптином у пациентов, не получавших производные сульфонилмочевины, была менее 1%, в том числе и у склонных к гипогликемии пациентов (пожилого возраста, страдающих ожирением и нарушением функции почек)[25].
В целом, данные клинических исследований свидетельствуют: частота возникновения побочных реакций у пациентов, получавших линаглиптин, сопоставима с плацебо (табл. 2). Процент включенных пациентов, у которых было зарегистрировано серьезное нежелательное явление и/или тех, которые прекратили участие в исследовании из-за нежелательных явлений также был сходным с плацебо.
Поскольку были опубликованы постмаркетинговые сообщения о развитии панкреатита у пациентов, получавших ингибиторы ДПП-4, регулирующими органам разных стран (в т.ч. FDA) было объявлено о пересмотре инструкций по применению для внесения информации об этих случаях. В программах клинических исследований линаглиптина у 8 из 4687 участников (4311 пациенто-лет воздействия), получавших линаглиптин, сообщалось о развитии панкретатита во время лечения по сравнению с отсутствием таких событий у 1183 участников (433 пациенто-лет воздействия), получавших плацебо. Кроме того, 3 случая панкреатита были зарегистрированы после приема последней дозы линаглиптина. Механизм, по которому ингибиторы ДПП-4 могут способствовать развитию панкреатита, а также временные рамки, в которых это редкое нежелательное явление может развиваться, остаются неизвестными. Сходно с данными, полученными для других ингибиторов ДПП-4, это нежелательное явление является достаточно редким, однако пациенты и врачи должны быть осведомлены о потенциальных рисках развития острого панкреатита, кроме того, пациенты должны быть проинформированы относительно признаков и симптомов (например, постоянная тошнота и рвота, боль в животе)[17].
Таблица 2. Переносимость линаглиптина*
|
Нежелательные явления |
Монотерапия**, n (%) |
Комбинация с М ет#, n (%) |
Комбинация с СМ, n (%) |
Комбинация с Мет и СМ, n (%) |
Комбинация с ТЗД, n (%) |
|||||
|
Лина-глиптин (n=765) |
Плацебо (n=458) |
Лина-глиптин (n=590) |
Плацебо ( n=248) |
Лина-глиптин (n=161) |
Плацебо (n=84) |
Лина-глиптин (n=791) |
Плацебо (n=263) |
Лина-глиптин (n=259) |
Плацебо (n=130) |
|
|
Назофарингит |
− |
− |
− |
− |
7 (4,3) |
1 (1,2) |
− |
− |
− |
− |
|
Гиперлипидемия |
− |
− |
− |
− |
− |
− |
− |
− |
7 (2,7) |
1 (0,8) |
|
Кашель |
− |
− |
− |
− |
− |
− |
19 (2,4) |
3 (1,1) |
− |
− |
|
Гипертриглицери-демия° |
− |
− |
− |
− |
4 (2,4) |
0 (0) |
− |
− |
− |
− |
|
Увеличение массы тела |
− |
− |
− |
− |
− |
− |
− |
− |
6 (2,3) |
1 (0,8) |
Мет – метформин
СМ – препарат сульфонилмочевины
ТЗД – тиазолидиндион (пиоглитазон)
* нежелательные реакции, которые были зарегистрированы с частотой ≥ 2% у пациентов, получавших линаглиптин (инструкция по медицинскому применению лекарственного препарата Тражента. Регистрационное удостоверение ЛП-001430 от 12.01.2012).
** Объединенные данные 7 исследований.
# Объединенные данные 2 исследований.
° Включены сообщения о гипертриглицеридемии (n = 2; 1,2%) и повышении концентрации триглицеридов в крови (n = 2; 1,2%).
Ингибиторы ДПП-4 в целом не оказывают серьезного негативного воздействия на риск развития сердечно-сосудистых заболеваний. Тем не менее, линаглиптин показал самую высокую в своем классе безопасность в отношении сердечно-сосудистых рисков (рис. 3) [8,14, 21, 27, 28].
При анализе данных III фазы клинических исследований линаглиптина также оценивали сердечно-сосудистые риски терапии у пациентов с СД 2 типа (n=5239) [14]. Анализ сердечно-сосудистой безопасности проводился как мета-анализ всех сердечно-сосудистых событий в 8 рандомизированных, двойных слепых, контролируемых исследованиях III фазы продолжительностью ≥ 12 недель. Первичными конечными точками анализа были выбраны сердечно-сосудистая смерть, нефатальный инсульт, нефатальный инфаркт миокарда и госпитализация по поводу нестабильной стенокардии. В целом, кумулятивная экспозиция линаглиптина составила 2060 человеко-лет и 1372 человеко-лет для препарата сравнения. Первичные сердечно-сосудистые события произошли у 11 (0,3 %) и 23 (1,2 %) пациентов, получавших линаглиптин и препарат сравнения соответственно, причем терапия линаглиптином имела более низкое отношение рисков для комбинированной сердечно-сосудистой конечной точки в сравнении с препаратом сравнения. Несмотря на результаты этого мета-анализа, наиболее широко сердечно-сосудистая безопасность линаглиптина будет изучена в исследованиях CARMELINA (плацебо-контролируемом исследовании, посвященном сердечно-сосудистой безопасности и почечным исходам на фоне терапии линаглиптином) и CAROLINA (прямом сравнении линаглиптина и глимепирида в отношении сердечно-сосудистых исходов). Окончательные результаты этих исследований ожидаются к 2017- 2018 гг.
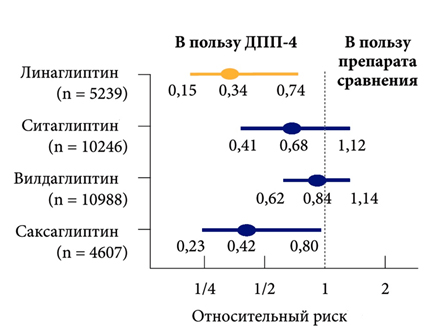
Рисунок 4 . Влияние линаглиптина на частоту сердечно-сосудистых осложнений (адаптировано по Johansen O.E. и соавт., 2011, Williams-Herman D. и соавт., 2010, Schweizer A. и соавт., 2010, Frederich R. и соавт., 2010)
Лекарственные взаимодействия
В соответствии с данными производителя, при оценке in vitro линаглиптин является слабым/умеренным ингибитором изофермента 3А4 цитохрома Р450 (CYP) и субстратом Р-гликопротеина (P-gp). Хотя линаглиптин в высоких концентрациях ингибирует P-gp-опосредованный транспорт дигоксина, при использовании в одобренной дозировке 5 мг/сутки вероятность взаимодействия с другими субстратами P-gp считается низкой. Многократное совместное применение линаглиптина и рифампицина, активного индуктора P-гликопротеина и изофермента CYP3A4, приводило к снижению значений AUC и Cmax линаглиптина, соответственно на 39,6% и 43,8%, и к снижению ингибирования базальной активности дипептидилпептидазы-4, примерно, на 30%. Таким образом, ожидается, что клиническая эффективность линаглиптина, применяющегося в комбинации с активными индукторами P-гликопротеина, будет сохраняться, хотя может проявляться не в полной мере [25]. Согласно инструкции по применению линаглиптина, in vivo исследования показали низкую способность препарата приводить к лекарственным взаимодействиям с субстратами для CYP3A4, CYP2C9, CYP2C8, P-гликопротеином и транспортными молекулами органических катионов; соответственно, не требуется коррекции дозы линаглиптина. Исследования, направленные на изучение лекарственного взаимодействия, продемонстрировали, что линаглиптин не оказывает клинически значимого влияния на фармакокинетику препаратов, часто используемых у пациентов с СД 2 типа, в том числе метформина, пиоглитазона, глибенкламида, симвастатина, варфарина, дигоксина и комбинированных пероральных контрацептивных препаратов (этинилэстрадиол/левоноргестрел) [25].
Противопоказания и меры предосторожности
Гиперчувствительность
Линаглиптин противопоказан людям с предшествующей историей гиперчувствительности к нему, включая такие реакции как крапивница, ангионевротический отек или гиперреактивность бронхов, поскольку подобные реакции были зарегистрированы в клинических исследованиях препарата.
Использование с препаратами, вызывающими гипогликемии
Как было показано ранее, использование линаглиптина в комбинации с производными сульфонилмочевины было связано с повышением риска гипогликемий. Поэтому при их совместном применении следует соблюдать осторожность и при необходимости возможно снижение дозы производных сульфонилмочевины.
Особые указания
Беременность и грудное вскармливание
Линаглиптин был оценен как препарат категории B при беременности. Контролируемые исследования линаглиптина у беременных или кормящих женщин не проводились, хотя в исследованиях на животных сообщалось о том, что линаглиптин проникает через плаценту и экскретируется с грудным молоком. В результате, производитель рекомендует использование линаглиптина во время беременности только если это несомненно необходимо, также следует проявлять осторожность при назначении кормящим женщинам.
Применение у детей
Согласно литературным данным не существует исследований, характеризующих фармакокинетические свойства, переносимость и эффективность линаглиптина у детей. В соответствии с этим производитель не рекомендует его использование в этой группе пациентов.
Применение у пациентов старшей возрастной группы
Из общего числа участников клинических испытаний линаглиптина (n=4040) 1085 были в возрасте ≥ 65 лет. Не было отмечено никаких различий в эффективности или переносимости в зависимости от возраста участников. При анализе объединенных данных о 2258 пациентах, представленном на 93-й ежегодной встрече Общества Эндокринологов, конечная эффективность препарата значимо не различалась между возрастными подгруппами (≤ 50, 51–64, 65 – 74, и ≥ 75 лет). Хотя в настоящее время нет рекомендаций по коррекции дозы в зависимости от возраста, невозможно исключить более высокую чувствительность пожилых людей к действию линаглиптина, и, соответственно, оправдана осторожность при начале и продолжении лечения новым препаратом у любого пожилого или ослабленного пациента.
Использование линаглиптина при нарушении функции почек
Линаглиптин – единственный ингибитор ДПП-4, применение которого не требует коррекции дозы и/или дополнительного мониторинга функции почек у пациентов с сопутствующим заболеванием почек [12]. Это обусловлено тем, что 95% принятого перорально линаглиптина экскретируется с желчью и фекалиями и лишь 5% – почками. Другие ингибиторы ДПП-4 выводятся из организма преимущественно почками. Так, доля почечной экскреции в случае ситаглиптина составляет 87%, вилдаглиптина – 85%, саксаглиптина – 75%.
В исследованиях было изучено использование линаглиптина у пациентов с нарушенной функцией почек. В одном их таких исследований специально изучалось применение линаглиптина у пациентов с СД 2 типа и тяжелой почечной недостаточностью (скорость клубочковой фильтрации < 30 мл/мин/1,73 м2) с исходным уровнем HbA1c от 7,0 до 10,0% [22]. В этом рандомизированном, двойном слепом, плацебо-контролируемом исследовании участники получали терапию либо линаглиптином 5 мг/сут (n=68), либо плацебо (n=65) на фоне продолжения прежней сахароснижающей терапии. Через 12 недель терапии среднее скорректированное изменение уровня HbA1c составило – 0,8 % и – 0,2 % в группах линаглиптина и плацебо соответственно (p=0,0001).В ходе исследования функция почек оставалась неизменной в обеих группах лечения.
В другое исследование, проведенное Graefe-Mody и соавт., включались участники (с и без СД 2 типа) с различными степенями почечной недостаточности (n=51) для оценки влияния нарушения функции почек на экспозицию линаглиптина [12]. Возраст включенных участников был от 18 до 80 лет, и они были стратифицированы по степени нарушения почечной функции (нормальная [клиренс креатинина (КК) > 80 мл/мин], легкая почечная недостаточность [КК >50 – ≤ 80 мл/мин], умеренная почечная недостаточность [КК >30 – ≤ 50 мл/мин], тяжелая почечная недостаточность [КК ≤30 мл/мин] и конечная стадия ХПН [на гемодиализе]). При приеме одной дозы не было отмечено значимого влияния степени почечной недостаточности на плазменные профили концентрация-время, и почечная экскреция неизменного линаглиптина оставалась на уровне < 7 % во всех изучаемых группах. Несмотря на численно (20 – 60 %) большую плазменную концентрацию линаглиптина у участников с нарушением функции почек, ДИ отношений средних геометрических значений AUC и величин Сmax перекрывались между группами, предполагая, что плазменная концентрация линаглиптина не зависит от степени почечной недостаточности. За время этого исследования не было зарегистрировано никаких нежелательных явлений, приведших к прекращению участия в исследовании. У двух пациентов (4%) во время лечения были зарегистрированы нежелательные явления; эти события включали 1 случай головной боли и 1 случай диареи и тошноты. Хотя эти нежелательные явления указывают на хорошую переносимость препарата в этой популяции, это исследование был относительно коротким по продолжительности. В целом исследователи расценивают различия фармакокинетики как клинически незначимые и пришли к выводу, что в отличие от других ингибиторов ДПП-4 коррекция дозы в зависимости от функционального состояния почек не требуется.
Сходные результаты были продемонстрированы von Eynatten и соавт.[26], которые провели анализ 6 клинических исследований линаглиптина III фазы и показали отсутствие ограничения по применению линаглиптина у больных с ХБП: сопоставимая эффективность препарата была зарегистрирована у пациентов с нормальной СКФ (> 90 мл/мин/1,73м2), с легким (60–90 мл/мин/1,73м2) и умеренным (30–60 мл/мин/1,73м2) снижением СКФ (рис. 4).
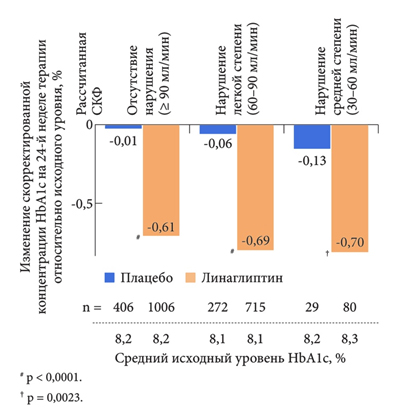
Рисунок 5. Эффективность линаглиптина у пациентов с хронической болезнью почек различной степени тяжести (адаптировано по von Eynatten и соавт.).
Способ применения и дозы
В клинических исследованиях линаглиптин применяли в дозе 5 и 10 мг один раз в день. В клинической практике для улучшения гликемического контроля при сахарном диабете 2 типа в дополнение к диете и физическим нагрузкам линаглиптин одобрен в суточной дозе 5 мг у взрослых. Прием линаглиптина не зависит от приема пищи.
Фармакоэкономика
При обзоре литературы не было обнаружено фармакоэкономических исследований по линаглиптину при лечении СД 2 типа. При рассмотрении затрат на приобретение линаглиптина по сравнению с другими доступными в настоящее время ингибиторами ДПП-4, расходы были сопоставимы между препаратами (ситаглиптином 100 мг/сут, саксаглиптином 5 мг/сут, линаглиптином 5 мг/сут)[17].
Место линаглиптина в клинической практике
Клинический профиль линаглиптина определяет его место в пероральной сахароснижающей терапии (рис. 5).
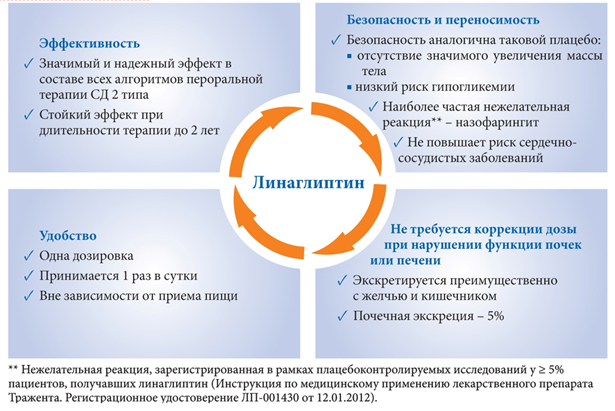
Рисунок 6 . Клинический профиль линаглиптина.
Потенциально полезными для клинической практики характеристиками ингибиторов ДПП-4 являются пероральный прием 1 раз в день, минимальный риск развития гипогликемии при использовании в качестве монотерапии, а также нейтральный эффект в отношении массы тела. Данные клинических исследований линаглиптина в качестве монотерапии или в комбинации с другими ПССП продемонстрировали клиническую эффективность в снижении таких маркеров гликемического контроля как HbA1c, уровень глюкозы плазмы крови натощак и постпрандиальной гликемии. В целом, полученные в настоящее время данные свидетельствуют о том, что линаглиптин, как правило, хорошо переносится, причем профиль его побочных эффектов сопоставим с другими доступными в практике ингибиторами ДПП-4. Сходно с результатами клинических исследований других ингибиторов ДПП-4, одновременный прием линаглиптина и производных сульфонилмочевины ассоциирован с повышенным риском гипогликемии; таким образом, необходима осторожность при добавлении линаглиптина к схеме лечения, включающей производные сульфонилмочевины, и снижение дозы последних может быть оправдано для уменьшения риска гипогликемии. Оказалось, что также как и другие ингибиторы ДПП-4 линаглиптин увеличивает прибавку массы тела, индуцированную тиазолидиндионами.
Хотя нет опубликованных исследований, проводивших прямое сравнение линаглиптина с другими доступными в настоящее время ингибиторами ДПП-4, данные клинических исследований свидетельствуют о том, что нет очевидных преимуществ одного препарата над другими в отношении эффективности гликемического контроля. Отсутствие необходимости коррекции дозы в зависимости от состояния почечной или печеночной функции является уникальной чертой линаглиптина в рамках активно расширяющегося класса ингибиторов ДПП-4, и позволяют препарату иметь собственную нишу применительно терапии СД 2 типа у пациентов с разными степенями нарушения функции почек. Клиническая эффективность линаглиптина может быть несколько ограничена лишь у пациентов, получающих конкурентные индукторы CYP3A4 или P-gp (например, рифампицин).
Ингибиторы ДПП-4, как класс, обычно хорошо переносятся и имеют схожие профили побочных эффектов в клинических исследованиях. Эти препараты все чаще применяются для контроля постпрандиальных подъемов гликемии у пациентов с СД 2 типа без существенного риска гипогликемий. Клинические руководства рекомендуют рассматривать ингибиторы ДПП-4 как одни из предпочтительных вариантов для начала терапии у пациентов с СД 2 типа при HbA1c от 6,5 до 7,5 %, и в комбинации с другими ТССП у пациентов с HbA1c ≥ 7,6 %. Также рекомендовано рассматривать ингибиторы ДПП-4 как препараты второй линии терапии вместо производных сульфонилмочевины у пациентов с высоким риском гипогликемии и ее осложнений. Особенно полезны они могут быть у пожилых пациентов, людей, выполняющих связанную с опасностью работу, и у одиноко живущих пациентов.
Таким образом, подводя итог, важно отметить, что линаглиптин может использоваться (без необходимости коррекции дозировки) у различных групп пациентов независимо от длительности диабета и сопутствующих заболеваний: у пациентов любого возраста (включая лиц пожилого возраста),
у пациентов с нарушением функции печени, почек, у больных с сердечно-сосудистой патологией, у пациентов, страдающих ожирением или недостатком массы тела. Клиническими преимуществами линаглиптина в сравнении с другими ингибиторами ДПП-4 являются:
· одна дозировка один раз в день для всех пациентов с СД 2 типа;
· не требуется коррекции дозы при нарушении функции почек (в отличие от ситаглиптина, вилдаглиптина, саксаглиптина);
· не требуется дополнительного мониторинга функции почек (в отличие от ситаглиптина и саксаглиптина);
· не требуется коррекции дозы при нарушении функции печени (в отличие от вилдаглиптина и ситаглиптина);
· не требуется коррекции дозы с учетом лекарственных взаимодействий (в отличие от саксаглиптина, ситаглиптина и вилдаглиптина);
· отсутствие гепатотоксичности (в отличие от вилдаглиптина).
Список литературы:
1. Cheung B.M., Ong K.L., Cherny S.S. et al. Diabetes prevalence and therapeutic target achievement in the United States, 1999 to 2006 // Am. J. Med. 2009; 122 (5): 443–453
2. Deacon C.F. Dipeptidyl peptidase-4 inhibitors in the treatment of type 2 diabetes: a comparative review // Diabetes Obes. Metab. 2011; 13 (1): 7–18
3. Del Prato S., Barnett A.H., Huisman H. et al. Effect of linagliptin monotherapy on glycaemic control and markers of β-cell function in patients with inadequately controlled type 2 diabetes: a randomized controlled trial // Diabetes Obes. Metab. 2011; 13 (3): 258–267
4. Duckworth W., Abraira C., Moritz T. et al. Glucose control and vascular complications in veterans with type 2 diabetes // N. Engl. J. Med. 2009; 360 (2): 129–139
5. Eckhardt M., Langkopf E., Mark M. et al. 8-(3-(R)-aminopiperidin-1-yl)-7-but-2-ynyl-3-methyl-1-(4-methyl-quinazolin-2-ylmethyl)-3,7-dihydropurine-2,6-dione (BI 1356), a highly potent, selective, long-acting, and orally bioavailable DPP-4 inhibitor for the treatment of type 2 diabetes // J. Med. Chem. 2007; 50 (26): 6450–6453.
6. Forst T, Uhlig-Laske B, Ring A, et al. Linagliptin (BI 1356), a potent and selective DPP-4 inhibitor, is safe and efficacious in combination with metformin in patients with inadequately controlled type 2 diabetes // Diabet Med. 2010; 27: 1409–1419.
7. Forst T., Uhlig-Laske B., Ring A. et al. The oral DPP-4 inhibitor linagliptin significantly lowers HbA1c after 4 weeks of treatment in patients with type 2 diabetes mellitus // Diabetes Obes. Metab. 2011; 13 (6): 542–550.
8. Frederich R., Alexander J.H., Fiedorek F.T. et al. A systematic assessment of cardiovascular outcomes in the saxagliptin drug development program for type 2 diabetes // Postgrad. Med. 2010; 122 (3): 16–27.
9. Gallwitz B, Uhlig-Laske B, Bhattacharaya B. Linagliptin has similar efficacy to glimepiride but improved cardiovascular safety over 2 years in patients with type 2 diabetes inadequately controlled on metformin. // Diabetes. 2011; 60 (Suppl1): 39–LB.
10. Gomis R, Espadero RM, Jones R, et al. Efficacy and safety of initial combination therapy with linagliptin and pioglitazone in patients with inadequately controlled type 2 diabetes: a randomized, double-blind, placebo-controlled study // Diabetes Obes Metab. 2011; 13: 653–661.
11. Gomis R., Owens D.R., Taskinen M.-R., Del Prato S., Patel S., Pivovarova A., Schlosser A., Woerle H.-J. Long-term safety and efficacy of linagliptin as monotherapy or in combination with other oral glucose-lowering agents in 2121 subjects with type 2 diabetes: up to 2 years exposure in 24-week phase III trials followed by a 78-week open-label extension. // Int J Clin Pract 2012; 66 (8): 731–740.
12. Graefe-Mody U, Friedrich C, Port A, et al. Effect of renal impairment on the pharmacokinetics of the dipeptidyl peptidase-4 inhibitor linagliptin. // Diab Obes Metab. 2011;13: 939–946.
13. Heise T., Graefe-Mody E.U., Hüttner S. et al. Pharmacokinetics, pharmacodynamics and tolerability of multiple oral doses of linagliptin, a dipeptidyl peptidase-4 inhibitor in male type 2 diabetes patients // Diabetes Obes. Metab. 2009; 11 (8): 786–794.
14. Johansen OE, Neubacher D, Von Eynatten M, et al. Cardiovascular risk with linagliptin in patients with type 2 diabetes: a pre-specified, prospective, and adjudicated metaanalysis from a large phase III program program. // Diabetes. 2011; 60(Suppl 1): LB9.
15. Lewin A.J., Arvay L., Liu D. et al. Safety and efficacy of linagliptin as add-on therapy to a sulphonylurea in inadequately controlled type 2 diabetes // Diabetologia. 2010; 53(Suppl 1): S326.
16. Mooradian A.D. Dyslipidemia in type 2 diabetes mellitus // Nat. Clin. Pract. Endocrinol. Metab. 2009; 5 (3): 150–159
17. Neumiller J.J., Setter S.M. Review of Linagliptin for the Treatment of Type 2 Diabetes Mellitus. // Clinical Therapeutics 2012; 34 (5): 993-1005
18. Owens DR, Swallow R, Dugi KA, Woerle HJ. Efficacy and safety of linagliptin in persons with type 2 diabetes inadequately controlled by a combination of metformin and sulfonylurea: a 24-week randomized study // Diabet Med. 2011; 28: 1352–1361.
19. Patel, S, Weber, S-A, Emser, A, von Eynatten, M, and Woerle, H-J. Linagliptin improves glycemic control independently of diabetes duration and insulin resistance in patients with type 2 diabetes. // Diabetologia. 2011; 54: S339
20. Riddle M.C. Effects of intensive glucose lowering in the management of patients with type 2 diabetes mellitus in the Action to Control Cardiovascular Risk in Diabetes (ACCORD) trial // Circulation 2010; 122 (8): 844–846
21. Schweizer A., Dejager S., Foley J.E. et al. Assessing the cardio-cerebrovascular safety of vildagliptin: meta-analysis of adjudicated events from a large Phase III type 2 diabetes population // Diabetes Obes. Metab. 2010; 12 (6): 485–494.
22. Sloan L, Newman J, Sauce C, et al. Safety and efficacy of linagliptin in type 2 diabetes patients with severe renal impairment. // Diabetes. 2011; 60(Suppl 1): A114.
23. Taskinen MR, Rosenstock J, Tamminen I, et al. Safety and efficacy of linagliptin as add-on therapy to metformin in patients with type 2 diabetes: a randomized, double-blind, placebocontrolled study. // Diabetes Obes Metab. 2011; 13: 65–74.
24. Thomas L., Eckhardt M., Langkopf E. et al. (R)-8-(3-amino-piperidin-1-yl)-7-but-2-ynyl-3-methyl-1-(4-methyl-quinazolin-2-ylmethyl)-3,7- dihydro-purine-2,6-dione (BI 1356), a novel xanthine-based dipeptidyl peptidase 4 inhibitor, has a superior potency and longer duration of action compared with other dipeptidyl peptidase-4 inhibitors // J. Pharmacol. Exp. Ther. 2008; 325 (1): 175–182.
25. Tradjenta (linagliptin) [package insert]. Ridgefield, Conn: Boehringer Ingelheim Pharmaceuticals, Inc; 2011. Инструкция по медицинскому применению лекарственного препарата Тражента. Регистрационное удостоверение ЛП-001430
26. von Eynatten M., Gong Y., Emser A. and Woerle H.J. Efficacy and safety of linagliptin in type 2 diabetes subjects at high risk for renal and cardiovascular disease: a pooled analysis of six phase III clinical trials. // Cardiovascular Diabetology 2013; 12: 60.
27. White W.B., Gorelick P.B., Fleck P. et al. Cardiovascular events in patients receiving alogliptin: a pooled analysis of randomized clinical trials // ADA 2010. Poster 391-PP.
28. Williams-Herman D., Engel S.S., Round E. et al. Safety and tolerability of sitagliptin in clinical studies: a pooled analysis of data from 10 246 patients with type 2 diabetes // BMC Endocr. Disord. 2010; 10: 7.
29. Yki-Jarvinen H., Rosenstock J., Duran-Garcia S., Pinnetti S. et al. Effects of adding linagliptin to basal insulin regimen for inadequately controlled type 2 diabetes: a ≥ 52 week randomized, double-blind study // Diabetes Care 2013; 36: 3875-3881.






