Семинары
Уважаемые коллеги!
На свидетельстве участника семинара, который будет сгенерирован в случае успешного выполнения Вами тестового задания, будет указана календарная дата Вашего он-лайн участия в семинаре.
Семинар "Невропатия лицевого нерва и прозопарезы"
Автор: Морозова Т.М.
Проводит: Республиканский Медицинский Университет
Рекомендован по специальностям: Неврология, Семейная медицина/Терапия
Просмотров: 4 967
Дата проведения: с 07.10.2014 по 07.10.2015
Парез мимической мускулатуры (прозопарез) вследствие поражения лицевого нерва, у детей занимает первое место в структуре заболеваний периферической нервной, а у взрослых уступает только вертеброгенному радикулярному синдрому. Частота невропатии лицевого нерва (НЛН) среднем составляет 5 -7 человек на 10 тыс. человек, в равной пропорции среди мужчин и женщин.
В МКБ – 10 поражения лицевого нерва (ЛН) представлено кодом G51. В настоящее время идиопатическое поражение ЛН трактуется как “паралич Белла”, по имени С. Bell, который в 1836 г впервые описал клинику ЛН нерва (шифр МКБ – G51.0). Паралич Белла составляет от 50 до 75% всех НЛН. Термин “невропатия/неврит лицевого нерва” используется для обозначения других форм с известной или неуточненной этиологией (шифр МКБ: G51.8 – Другие поражения лицевого нерва и G – Поражение лицевого нерва неуточненное). Собственный шифр имеют НЛН при воспалении узла коленца (G51.1) и синдроме Мелькерссона –Россолимо (G51.2). Таким образом, идиопатический паралич Белла является диагнозом исключения. Все остальные этиологические факторы прозопареза, в том числе травматические, инфекционные, врожденные, метаболические, иммунологические, аутоиммунные, неопластические должны быть исключены.
Существует несколько анатомических особенностей, способствующих поражению ЛН: 1) филогенетически нерв является одним из наиболее молодых и ранимых черепных нервов; 2) нерв имеет сложный ход в узком костном канале, занимая 70% поперечника; 3) магистральные сосуды в условиях узкого костного ложа ведут себя подобно конечным, что способствует первичной и вторичной ишемии.
В последнее время клиницисты склоняются к тому, что НЛН полиэтиологическое, но монопатогенетическое заболевание. Несмотря на множество теорий, относительно патогенеза НЛН (ишемическая, сосудистая, воспалительная, токсическая, иммунная, вирусная) паралич Белла, в настоящее время, рассматривается как туннельный синдром, обусловленный компрессией ишемизированного и отечного нерва в узком фаллопиевом канале. Условия для компрессии лицевого нерва наиболее благоприятны в его нижнем отделе, где на уровне шилососцевидного отверстия эпиневральная оболочка утолщена и очень упруга.
Непосредственным пусковым механизмом в развитии сосудистых нарушений и ишемии нерва могут послужить: переохлаждение, инфекции, аутоиммунные заболевания, гормональные и метаболические расстройства, болевой фактор. В формирующемся патобиохимическом комплексе важное место занимает дезинтеграция метаболизма, активация перекисного окисления липидов, повышение проницаемости мембран для ионов калия, угнетение антиоксидантных систем, развитие миелино- и аксонопатии ЛН и нарушение нервно-мышечной передачи.
Патоморфологически повреждение нерва классифицируется по Sunderland. Существуют пять степеней тяжести от нейропраксии (утрата миелина) и аксонотемезиса, до тяжелого нейротемезиса с валлеровским перерождением и утратой пери- и эпиневрия. Степень повреждения ЛН коррелирует с выраженностью клиники и неблагоприятным прогнозом восстановления функции.
У детей НЛН развивается на фоне интенсивных процессов роста и миелинизации нервных волокон, что обусловливает особенности течения и прогноз, что является прогностически благоприятным в восстановлении функции ЛН.
В 10-20% случаев в процесс вовлекается тройничный и ЛН на здоровой стороне, у 60% пациентов при исследовании зрительных вызванных потенциалов выявляются признаки билатерального нарушения проводимости по зрительному нерву. Эти данные предопределяют риск развития рецидивирующей НЛН и иногда позволяют считать эту патологию как вариант краниальной демиелинизирующей полиневропатии или клинически-изолированным синдромом в дебюте рассеянного склероза.
Клинические симптомы при поражении ЛН будут складываться из прозопареза и сопутствующих ему «симптомов спутников», которые определяются топическим уровнем повреждения. Выделяют следующие уровни поражения ЛН:
- супрануклеарные повреждения (центральный паралич ЛН);
- поражение на уровне ядра (процессы в области варолиева моста);
- повреждения корешка ЛН в области задней черепной ямки (мосто-мозжечковый угол);
- повреждения корешка ЛН у входа в канал височной кости;
- повреждения ЛН в фаллопиевом канале проксимальнее отхождения n. petrosus superficialis major (к слёзной железе);
- повреждения ЛН в фаллопиевом канале проксимальнее отхождения ветви к m. stapedius;
- повреждения ЛН в фаллопиевом канале между n. stapedius и chorda tympani;
- повреждения ЛН в фаллопиевом канале дистальнее отхождения chorda tympani;
- повреждения ЛН дистальнее foramen stylomastoideum.
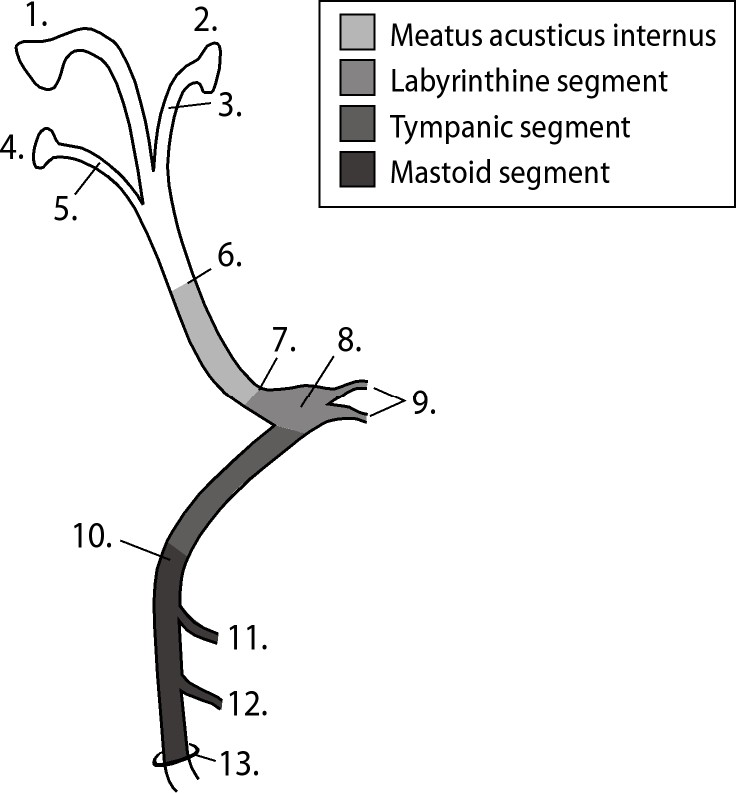
Схема ЛН от ствола через внутреннее слуховое отверстие и фаллопиев канал (лабиринтный, барабанный и сосцевидный сегменты) к шилососцевидному отверстию представлена на рис. 1.
|
А. Интракраниальная часть 1. Nucleus nervus facialis 2. Nucleus salivatorius superior 3. N. intermedius (волокна регулирующие, слезоотделение, слюноотделение, слизеотделение) 4. Nucleus tractus solitarii 5. N. intermedius (вкусовые волокна) Б. Меатальная часть 6. Porus acusticus internus 7. Foramen acusticus internus В. Интратемпоральная часть 8. Ganglion geniculi 9. Nn. petrosus major and minor 10. Наружное колено 11. N. stapedius 12. Ch. tympani 13. Foramen stylomastoideum |
|
|
Рис 1.Схема лицевого нерва (по Ru J.A., Braunius W.W., 2006). |
|
По данным МР – визуализации с гадолиниумом выявлено:
вовлечение ЛН на уровне супрагеникулярного сегмента – 47%, геникулярного сегмента – 25%, тимпанической части – 2%, мастоидальной части – 15%. В 11% уровень поражения локализовать не удалось.
Клиническая картина: Заболевание развивается остро, в течение нескольких часов (реже – 3 – 10 дней). Медленное нарастание прозопареза (в течение недель или месяцев) нехарактерно, и в большинстве случаев имеет неопластическую этиологию. Развитию заболевания часто предшествует общее или локальное переохлаждение. Приблизительно в 60% случаев, парез Белла начинается с ноющей или жгучей боли за ухом, которая иногда может иррадиировать в лицо или затылок. Обычно слабость лицевых мышц выявляется утром при пробуждении. Общее самочувствие остается нормальным.
В покое в остром периоде заболевания отмечается сглаженность складок на лбу, расширение глазной щели, опущение брови, нижнего века, крыла носа, угла рта. В результате паралича ушных мышц ушная раковина немного развернута кпереди. Глазная щель полностью не смыкается во время сна, нижнее веко слегка отходит от слизистой глазного яблока, моргание отсутствует или становится редким. При попытке закрыть глаза наблюдается симптом Белла, который заключается в синергическом с закрыванием глаз движением глазного яблока вверх и немного кнаружи. При взгляде вверх наблюдается симптом Негро: глаз на больной стороне, как бы поднимается выше, чем на здоровой и образуется более широкая полоса склеры между роговицей и нижним веком. Следствием поражения круговой мышцы глаза является не только лагофтальм, но и слезотечение, которое объясняется раздражением постоянно открытого глаза, а также тем, что слеза не попадает в носослезный канал. Слезотечение присутствует у 2/3 больных, реже (17%) возникает сухость глаза, вследствие поражения волокон большого каменистого нерва. Около 30% больных отмечают искаженное, неприятно усиленное восприятие звуков (гиперакузия) с больной стороны, связанное с парезом стременной мышцы. Во многих случаях, нарушается вкус на передних 2/3 языка (дисгевзия). Активные движения на стороне поражения отсутствуют или значительно ограничены. При их проверке необходимо обратить внимание на наморщивание лба (функция лобной мышцы), нахмуривание бровей (т.н. мышца гордецов), закрывание и зажмуривание глаза (круговая мышца глаза), наморщивание спинки носа (носовая мышца); движения угла рта при сомкнутых губах и оскал зубов (мышцы поднимающие и опускающие угол рта), движение губ кпереди (круговая мышца рта). При надувании щек на стороне пареза гипотоничная щечная мышца “парусит”, а при недостаточном смыкании губ надувание щек становится невозможно, иногда пища выпадает изо рта. При незначительном парезе круговой мышцы глаза наблюдается симптом ресниц, который состоит в том, что больной может закрыть глаза, но при попытке их сильно зажмурить, видны кончики ресниц на пораженной стороне.
Выделяют степени тяжести НЛН: 1) легкая – прозопарез, слезотечение;
2) средне-тяжелая – прозопарез, дисгевзия, гиперакузия, сухость глаза, боль; 3) тяжелая – прозоплегия и др. симптомы спутники.
Регресс симптомов, вплоть до полного восстановления при благоприятном развитии происходит в течение 4-6 недель. В других случаях улучшение наступает спустя 3-6 месяцев и бывает лишь частичным. Благоприятный исход отмечается примерно в 80% случаев, значительные остаточные явления – в 5 – 8% случаев. Рецидивирующее течение наблюдается в 7-9 % случаев.
Неблагоприятными прогностическими факторами НЛН являются:
- тяжелая степень прозопареза
- лицевые боли
- высокий уровень поражения (гиперакузия, нарушение слезо- и слюноотделение, дисгевзия)
- избыточные фациальные дисморфии
- рецидивы прозопареза и семейная предрасположенность
- позднее начало терапии (после 3 дней)
- отсутствие акустического стапедиального рефлекса
- электрофизиологические признаки денервации
Локализация повреждений лицевого нерва и симптомы – «спутники» прозопареза представлены в таблице 1.
Одним из главных прогностических критериев осложнений при НЛН является тяжесть и длительность паралича мимической мускулатуры. Если в течение четырех и более недель не началось спонтанного или индуцированного лечением восстановления или оно крайне незначительно, то вероятность развития контрактур или синкинезий очень велика, и составляет 28 – 37%.
Степень выраженности прозопареза определяется шкалой House-Brackmann (табл. 2).
|
Taблица 2. Шкала оценки лицевой мускулатуры House-Brackmann |
||
|
Степень |
Функция |
Характеристика |
|
I |
Норма |
Нормальная функция лицевых мышц |
|
II |
Легкая дисфункция |
В целом: Легкая слабость, выявляемая при детальном обследовании, могут быть незначительные синкинезии В покое: Симметричное, обычное выражение Движения: Лоб: умеренно снижены, но хорошая функция Глаз: полностью закрывается с минимальным усилием Рот: легкая асимметрия |
|
III |
Умеренная дисфункция |
В целом: Очевидная, но не уродующая разницу между двумя сторонами; достойный внимания, но не тяжелая синкинезия, контрактура и /или гемифациальный спазм В покое: Симметричное, обычное выражение Движения: Лоб: незначительная подвижность Глаз: полностью прекрывается с усилием Рот: слегкая слабость при максимальном усилии |
|
IV |
Умеренно- тяжелая дисфункция |
В целом: Очевидная слабость и/или уродующая асимметрия В покое: Нормальная симметрия и выражение Движения: Лоб: неподвижен Глаз: неполное прекрытие Рот: асимметрия, с максимальным усилием |
|
V |
Тяжелая дисфункция |
В целом: Только едва заметные движение В покое: Асимметрия Движения: Лоб: неподвижен Глаз: не закрывается Рот: легкое движение |
|
VI |
Полный паралич |
Нет движений |
Контрактура мимических мышц в начальном периоде по своим клиническим признакам лишь количественно отличается от триггерной стадии НЛН. Триггер с одной стороны, способствуют повышению тонуса паретичных мышц, с другой – служит предпосылкой для формирования контрактур. Их первым симптомом является наличие легкой спонтанной боли в лице. Однако, в отличие от тех болей, которые нередко наблюдаются в первые дни заболевания, сами мышцы также оказываются болезненными при пальпации. Пациент отмечает незаметные на глаз пульсирующие подергивания отдельных мышечных пучков, ощущения стягивания на пораженной половине лица. Эти пульсации легко определяются приложенным пальцем. Чаще контрактура возникает на фоне неполного восстановления паралича Белла. В далеко зашедших случаях при осмотре больного создается впечатление, что парализованной является не больная, а здоровая сторона. Обнаруживаются следующие признаки контрактуры: глазная щель становится уже; носогубная складка в покое выражена отчетливые; наблюдаются спонтанные гиперкинезы в виде мелких “фасцикуллярных” подергиваний подбородка или век. Механическая возбудимость мимических мышц резко повышается. Ощущения стягивания на пораженной половине лица усиливаются, особенно при волнении, на холоде, при физических и умственных нагрузках. Во время массажа отчетливо ощущается, что щека толще, чем на здоровой стороне. При сформировавшейся контрактуре триггерные пункты можно найти в любой мимической мышце. Они прощупываются в виде уплотнений, болезненных при давлении и растяжении.
В процессе реиннервации мышц может появиться и другой крайне нежелательный феномен – патологические синкинезии:
- веко-губная (при закрывании глаза поднимается угол рта на той же стороне);
- веко-лобная (при закрывании глаза наморщивается лоб);
- веко-платизменная (при зажмуривании глаза сокращается подкожная мышца шеи);
- веко-ушная (при зажмуривании непроизвольно приподнимается ушная раковина);
- синкинезия Гюйе (при зажмуривании крыло носа приподнимается вверх и кнаружи);
- губно-пальпебральная (сужение глазной щели при раздувании щек, при вытягивании губ в трубочку, еде);
- лобно-губная (непроизвольное приподнимание угла рта при наморщивании лба);
- симптом “крокодиловых слез” (слезотечение из глаза на пораженной стороне при жевании или даже при перемещениях нижней челюсти). Этот феномен является образцом патологической моторно-висцеральной синкинезии.
Диагностика. Особое внимание уделяется анамнезу заболевания, быстроте нарастания прозопареза, клинической симптоматики и выявлению «симптомов –спутников». Выясняются провоцирующие факторы, предшествующие травмы, соматические и неврологические заболевания, отологическая патология.
Достоверным и значимым методом является электронейромиография (ЭНМГ). Стимуляционная и игольчатая ЭНМГ позволяет оценить динамику течения заболевания, определить стадию и степень денервационного процесса в мимических мышцах, а также оценить эффективность реиннервации. Если величина М-ответа на больной стороне составляет 30% и более от таковой на здоровой, вероятность полного восстановления составляет 84%; напротив, если она менее 30%, то в 88% случаев восстановление будет неполным.
Наиболее точным методом исследования вкуса является электрогустометрия. Если исследуемый не чувствует при 300 мкА ощущения кислого или металлического привкуса, то это указывает на наличие у него нарушения вкусовой чувствительности.
Диагностический алгоритм включает следующие лабораторные и инструментальные исследования и консультации специалистов (табл.3).
Таблица 3. Паттерн исследования при невропатии лицевого нерва:
|
№ |
Необходимые исследования |
% обследуемых |
|
1. |
Анализ крови клинический |
100 |
|
2. |
Клинический анализ мочи |
100 |
|
3. |
Определение глюкозы в сыворотке крови |
100 |
|
4. |
Определение общего белка и белковых фракций крови |
100 |
|
5. |
Острофазовые показатели, ЦИК, АСЛО |
100 |
|
6. |
Исследование ЦСЖ |
* |
|
7. |
Проведение ПЦР (ДНК HSV, ДНК HHV6, ДНК ТВС, ДНК EBV, ДНК энтеровирусов) |
*
|
|
8. |
Серологические исследования (сифилис, боррелиоз, ВИЧ-инфекция) |
*
|
|
9. |
Консультация окулистом |
100 |
|
10. |
ЭНМГ |
100 |
|
11. |
УЗДГ сосудов головы и шеи |
* |
|
12. |
Зрительные и слуховые вызванные потенциалы (РС, множественная краниальная невропатия, опухоль мостомозжечкового угла) |
* |
|
13 |
Рентгенография или КТ височной кости |
* |
|
14. |
Рентгенография органов грудной клетки (туберкулез, саркоидоз) |
*
|
|
15. |
МР-ангиография головного мозга и шейного отдела позвоночника с миелографией (объемный процесс, сосудистая мальформации) |
* |
|
16. |
Консультация ЛОР |
* |
|
17. |
Консультация сурдологом, аудиометрия |
* |
|
18. |
Электрогустометрия |
* |
|
19. |
Консультация педиатром |
* |
|
20. |
Консультация фтизиатром |
* |
|
21. |
Консультация нейрохирургом |
* |
|
* – по показаниям |
||
Дифференциальная диагностика прозопареза.
Унилатеральный прозопарез:
1. Идиопатический паралич Белла.
2. Семейные формы НЛН
3. Синдром Мелькерссона – Россолимо – Розенталя (СМРР): Аутосомно-доминантный тип; 9р11 с неполной пенетрантностью гена. Характеризуется рецидивирующей НЛН, рецидивирующими характерными отёками на лица, губ и других частей тела, хейлитом и складчатым языком. Прозоплегия бывает односторонней и двусторонней; сторона поражения может чередоваться от рецидива к рецидиву. Встречаются больные с различными вариантами не полного СМРР. Для диагностики СМРР у детей пpедлагается использование алгоpитма, включающего: составляющие триады классического симптомокомплекса, сочетающиеся с фациальными дизмоpфиями, признаками невpологического дефицита, вегетативными и соматическими наpушениями, аутоаллеpгическими пpоявлениями и геpедитаpной пpедуготованностью
4. Инфекционные поражения: Herpes simplex — самая частая причина; боррелиоз, ВИЧ-инфекция; полиомиелит; сифилис и туберкулёз; саркоидоз и др. гранулематозные заболевания; болезнь кошачьих царапин и др. Синдром Рамзая-Ханта герпетическое поражение ганглия промежуточного нерва (боль и характерные кожные высыпания в области уха, слизистой полости рта, иногда с вовлечением VIII нерва)
5. Заболевания среднего уха: отиты и (реже) опухоли среднего уха, такие как гломусная опухоль. НЛН вследствие этих заболеваний всегда сопровождается потерей слуха и соответствующими рентгенологическими находками.
6. Рассеянный склероз, клинический изолированный синдром.
7. Дисметаболические нарушения описаны в виде мононейропатии или в картине полинейропатии или множественной мононевропатии при сахарном диабете, гипотиреозе, уремии, порфирии, артериальной гипертензии.
8. Травмы: перелом и проникающие ранения пирамиды височной кости, ятрогенные повреждения, родовые травмы. ЧМТ, особенно при переломе пирамиды височной кости часто приводит к поражению лицевого и вестибулокохлеарного нервов.
9. Неопластические и объемные процессы (доброкачественные и злокачественные): невринома, гемангиома, холестеатома, менингиома, метастазы, опухоль слюнной железы, арахноидальная киста.
10. Альтернирующие синдромы (при сосудистых и опухолевых поражениях ствола головного мозга).
11. Сирингобульбия.
12. Заболевания костей черепа.
13. Врожденные синдромы: синдром Мебиуса, кардиофациальный синдром, болезнь мотонейрона, остеопетроз, окулоаурикуловертебральный синдром, CHARGE синдром (колобома, порок сердца, атрезия хоан, генитальная гипоплазия, аурикулярная аномалия), CULLP синдром (врожденный унилатеральный парез нижней губы).
Синдром Möbius (СМ) обусловлен врожденной мальформацией ромбовидного мозга и встречается в трех генетических вариантах. Общая характеристика СМ: Прозопарез может быть унилатеральным и билатеральным в 90%. В некоторых случаях возможна наружная офтальмоплегия, чаще вовлекается отводящий нерв. В 9% может быть врожденный фиброз экстраокулярных мышц. В 34% ретракционный синдром Duane. В 56% фарингеальная дисфункция и вовлечение подъязычного нерва. Респираторные нарушения в 19%. С рождения у 88% наблюдается мышечная гипотония и в 83% нарушение координации.
СМ 1 тип, доминантный, 13q12.2-q13. Клинические особенности: врожденная асимметричная диплегия лицевой мускулатуры, офтальмоплегия, орофациальные аномалии, когнитивная задержка, периферическая невропатия, артрогрипоз, дефект ребер, респираторные нарушения, кальцификаты в стволе мозга, гипогонадотропный гипогонадизм. Аплазия ядер ствола.
СМ 2 тип, доминантный, 3q21-q22. Асимметричная слабость лицевой мускулатуры, неравномерное вовлечение ветвей ЛН, отсутствие офтальмоплегии. Ядро ЛН редуцировано, уменьшен в размере лицевой нерв. Структуры ромбовидной ямки и кортикоспинальный тракт не нарушены.
СМ 3 тип, доминантный, 10q21.3-q22. Унилатеральный или билатеральный прозопарез, офтальмоплегия, врожденная глухота или прогрессирующая тугоухость с возрастом.
Двусторонняя слабость мимических мышц у детей, развившаяся одновременно или последовательно, встречаясь в 0,3 – 2% от всех прозопарезов, всегда служит поводом для следующего диагностического поиска :
- Острая воспалительная демиелинизирующая полиневропатия (варианты Гийен-Барре и Миллера Фишера)
- Идиопатическая краниальная полиневропатия
- Хроническая воспалительная демиелинизирующая полиневропатия
- Синдром Мелькерссона – Россолимо – Розенталя
- Рассеянный склероз.
- Hyperostosis cranialis interna: аутосомно-доминантное наследственное заболевание, которое проявляется утолщением внутренней костной пластинки черепа с остеосклерозом и туннельными краниальними невропатиями с вариабельными нарушениеми обоняния, вкуса, зрения, кохлеовестибулярной дисфункцией.
- Саркоидоз (синдром Хеерфорда)– инфильтрация околоушных желез, иридоциклит, поражение лимфоузлов, кожи, органов дыхания, печени, селезенки, костей, лихорадка (увеопаротидный синдром) базальный процесс (туберкулезный, лейкемический, криптококковый, паранеопластический и др.) всегда вовлекаются другие черепные нервы; парезы часто двусторонние, характеризуются быстрым началом.
- Инфекционное поражение краниальных нервов (мононуклеоз, герпетическая инфекция, боррелиоз, ВИЧ- инфекция)
- Системные заболевания (узелковый периартериит, гранулематоз Вегенера, болезнь Кавасаки и др.) приводят к мононейропатиям и полинейропатиям, а также поражению других краниальных нервов
- Сирингобульбия
- Холестеатома
- Ан – α-липопротеинемия (болезнь Tанжера, 9q31) – кроме дипареза лицевой мускулатуры, наблюдаются слабость, снижение мышечной силы и сухожильных рефлексов, парестезии, чрезмерная потливость, глазодвигательные нарушения и избирательная потеря болевой и температурной чувствительности. Отложения эфиров холестерина в корнеальной оболочке, миндалинах, печени, селезенке, слизистой прямой кишки, обусловливают сплено- и гепатомегалию, лимфаденопатию, миндалины увеличены оранжевого или желтого цвета. В крови высокий уровень триглицеридов; гипохолистеринемия.
- Болезнь мотонейрона
- Миастения
- Миопатии
Рецидивирующая слабость мимических мышц:
- Идиопатическая нейропатия лицевого нерва (в том числе семейная).
- Синдром Мелькерссона – Россолимо – Розенталя.
- Миастения.
Терапевтическая тактика НЛН зависит от этиологии и периода заболевания: 1) острый (до 10 дней, чаще 3-72 часа); 2) ранний восстановительный (10-30 дней); 3) поздний восстановительный (1- мес.); 4) период остаточных явлений (более 6 мес.) – синкинезии, слабость лицевой мускулатуры, контрактуры, блефароспазм, симптом «крокодиловых слез (синдром Фрея).
Основная цель лечебных мероприятий в острый период направлена на купирование отека, улучшение микроциркуляции, ремиелинизацию.
С целью профилактики развития кератита, необходимо закапывание увлажняющих глазных капель, ношение защитных очков в дневное время и наложение повязки на глаз на ночь. Эти мероприятия проводят до тех пор, пока не станет возможным произвольное закрытие глаза и не восстановиться мигательный рефлекс.
Лечение идиопатического паралича Белла. При наличии одного из клинически неблагоприятных прогностических факторов показана глюкокортикоидная терапия (преднизолон 1мг/кг/сут. в течение 7- 10 дней).
В других случаях – используют нестероидные противовоспалительные средства в течение 2 недель.
Низкомолекулярные декстраны и дегидратирующие препараты (фуросемид) в остром периоде вводятся парентерально и сочетаются с вазоактивными средствами, которые улучшают микроциркуляцию (пентоксифилин , актовегин). Используют нейрометаболические препараты, ремиелинизирующего действия: альфа – липоевая кислота (эспа-липон, берлитион, тиогамма) и витамины В1, В2, В12.
Антибиотикотерапия назначается при отогенных поражениях ЛН, болезни Лайма (цефуроксим или амоксициллин 50 мг/кг/сут).
Ацикловир 80 мг/кг/ сут в течение 5 дней назначают при заболевании герпетической этиологии, синдроме Рамзая – Ханта.
Эффективность физиотерапевтических методов лечения, электростимуляции и рефлексотерапии не доказана. Традиционно с первого дня заболевания используется электрическое поле УВЧ, обладающее выраженным противовоспалительным, обезболивающим и дегидратирующим действием, курс лечения 8-10 процедур или фонофорез с гидрокортизоном. Принципы кинезиотерапевтической реабилитации при парезах мимической мускулатуры включают лечение положением, лечебную гимнастику и массаж. Массаж показан с 3-го дня от начала прозопареза. Существуют сведения о том, что упражнения с использованием биологической обратной связи приводят к улучшению функционального исхода и снижению частоты синкинезий.
Назначение антихолинэстеразных препаратов, в том числе и при использовании электрофореза, приводит в 60% -75% случаев к развитию вторичных контрактур мимической мускулатуры и спазмопарезам.
В случае формирования ранней или поздней вторичной контрактуры мимических мышц показана отмена медикаментозных и физиотерапевтических стимулирующих методик. Используются миорелаксанты (мидокалма или сирдалуда ) в комбинации с транквилизаторами или карбамазепином в дозе 10 мг/кг/сут, Магне В6. Применяются препараты ботулотоксина (ботокс или диспорт). Из тепловых процедур назначаются грязевые или парафиновые аппликации на пораженную половину лица температурой 38-40° , длительностью – 20мин.
Методом выбора кинезиологической терапии является постизометрическая релаксация мышц (ПИРМ). Сущность этой техники заключается в чередовании кратковременной изометрической работы в первые 5-7сек и пассивного растяжения мышц в последующие 6-10сек.
Консультация нейрохирургом показана с целью декомпрессии нерва или при его травматическом повреждении. В случаях сохранения выраженных асимметрий и двигательных дефектов (лагофтальм, свисающая нижняя губа и т.д.) показано направление больного на консультацию к нейрохирургу или пластическому хирургу с целью ревизии лицевого нерва или пластических операций.
Список литературы:
- Евтушенко С.К., Морозова Т.М., Прохорова Л.М. Рецидивирующая семейная невропатия лицевого нерва у девочки 9 лет.//Междунар. неврол. журнал. – 2010. – № 3 (33). – С. 58 – 60.
- Bagger-Sjöbäck D, Remahl S, Ericsson M. Long-term outcome of facial palsy in neuroborreliosis.// Otol Neurotol. –2005.-№26.-Р.790–795.
- Cockerham K. P.; Hidayat A. A et al. Melkersson-Rosenthal syndrome: new clinicopathologic findings in 4 cases. //Arch. Ophthal. -2000.-№118.-Р. 227-232.
- Gilden D.H. Clinical practice. Bell’s Palsy.// N. Engl. J. Med.- 2004.- Sep 23; 351(13).-Р.1323-31.
- Hato N, Yamada H, Kohno H, Matsumoto S, Honda N, Gyo K, Fukuda S, Furuta Y, Ohtani F, Aizawa H, Aoyagi M, Inamura H, Nakashima T, Nakata S, Murakami S, Kiguchi J, Yamano K, Takeda T, Hamada M, Yamakawa K. Valacyclovir and prednisolone treatment for Bell’s palsy: a multicenter, randomized, placebo-controlled study. //Otol Neurotol.- 2007.-№28.-Р.408–413.
- Salinas R.A., Alvarez G., Ferreira J. Corticosteroids for Bell’s palsy (idiopathic facial paralysis). //Cochrane Database Syst. Rev. – 2004.- Issue 4.- Art. No.: CD001942.
- Seok JI, Lee DK, Kim KJ. The usefulness of clinical findings in localizing lesions in Bell’s palsy: comparison with MRI. //J Neurol Neurosurg Psychiatry.- 2008.-№79.-Р.418–420.
- Tanaka M., Mochizuki M., Sugiyama N., Hamano S. Bell’s palsy in children: analysis of clinical findings and course.// No To Hattatsu. – 2004.- Nov;36(6).- Р.461-5.
- Tiemstra J.D., Khatkhate N. Bell’s palsy: diagnosis and management. //Am Fam. Physician. – 2007.- Oct 1;76(7).-Р.997-1002.
- Vargish L, Schumann SA. For Bell’s palsy, start steroids early; no need for an antiviral.// J Fam Practice.- 2008.-№57.-Р.22–25.






